José María Sanguinetti,1, 4 Julio Lotero Polesel,1 Silvia Alejandra Bogado,1 Héctor Rivas,1 María Pía Lépore,2, 3 Sara Gonorazky,2 Marcela Portelli3
1 Instituto de Gastroenterología y Endoscopía.
2 Servicio de Anatomía Patológica, Hospital San Bernardo.
3 Laboratorio Privado de Patología.
4 Universidad Nacional de Salta.
Salta, Argentina.
Acta Gastroenterol Latinoam 2017;47(4):297-301
Recibido: 31/01/2017 / Aprobado: 25/05/2017 / Publicado en www.actagastro.org el 18/12/2017
Resumen
Los schwannomas gastrointestinales son tumores poco frecuentes, que representan aproximadamente el 0,1 % de los tumores benignos mesenquimáticos. La localización más frecuente es en el estómago y el esófago, seguida por intestino delgado, apéndice y divertículo de Meckel; el colon y el recto son localizaciones poco frecuentes. Presentamos el caso de una mujer de 43 años que consulta por empeoramiento de sus síntomas digestivos que motivó a realizar una videocolonoscopía donde se observó una lesión polipoide en colon sigmoides. Se realizó resección endoscópica convencional con técnica de polipectomía y se obtuvo un diagnóstico de schwannoma, por su marcación positiva para proteína S-100 y GFAP. Se descartó el diagnóstico de leiomioma y GIST por arrojar resultados negativos para AMS, AML, desmina y CD117. Estos tumores muestran características histológicas diferentes a los schwannomas de los tejidos blandos y del sistema nervioso. Se asocian a buen pronóstico con la enucleación completa; en la literatura se registraron 10 casos de malignización.
Palabras claves. Schwannomas gastrointestinales, schwannoma inmunohistoquímica, tumores mesenquimáticos gastrointestinales.
Schwannoma of the sigmoid colon. Report of a case
Summary
Gastrointestinal schwannomas are rare tumors, accounting for approximately 0.1% of benign mesenchymal tumors. The most frequent localization is in the stomach and esophagus, followed by small intestine, appendix and Meckel’s diverticulum, colon and rectum being rare. We report the case of a 43-year-old woman who consults due to worsening of her digestive symptoms that led to a Colonoscopy where a polypoid lesion is observed in the sigmoid colon. A conventional endoscopic resection with a polypectomy technique is performed. A schwannoma diagnosis was made. Immunohistochemically were positive for S-100 protein and GFAP. The diagnosis of leiomyoma and GIST was ruled out by throwing negative results for α-SMA, SMA, desmin and CD117. These tumors show different histological characteristics to the soft tissue schwannomas and nervous system, are associated with good prognosis with complete enucleating, in the literature there were only 10 cases of malignization.
Key words. Gastrointestinal schwannoma, immunohistochemistry schwannoma, mesenchymal gastrointestinal tumours.
Abreviaturas
GFAP: proteína gliofibrilar ácida.
GIST: tumor del estroma gastrointestinal.
AMS: actina músculo específica.
AML: actina músculo liso.
GANT: tumor del sistema nervioso autónomo gastrointestinal.
Los tumores mesenquimáticos representan aproximadamente 0,1-0,2% de los tumores benignos gastrointestinales.1-6 El schwannoma gastrointestinal representa aproximadamente el 3% del total de los tumores mesenquimáticos.4
Los tumores estromales se dividen en dos grandes grupos, uno que representa la minoría y comprende tumores histológicamente idénticos a sus contrapartes en los de tejidos blandos (lipomas, leiomiomas, hemangiomas, etc.) y se diagnostican según los mismos criterios aplicados en partes blandas.5, 7, 8 El otro grupo, mucho más grande, comprende a los tumores del estroma gastrointestinal (GIST), los cuales pueden surgir en cualquier parte del tubo digestivo y tienen un patrón histológico y clínico distintivo que varía según el sitio de origen primario.5, 7, 8
Existen autores que posicionan al schwannoma gastrointestinal como un subtipo de GIST, correspondiendo a tumores del sistema nervioso autónomo gastrointestinal (GANT) que se originan en el plexo mioentérico de Auerbach.1, 2, 4, 9, 10
Luego del descubrimiento de la mutación KIT, se redefinió el término GIST para aquellos tumores con características clínico patológicas y moleculares con implicancias terapéuticas y pronósticas, separando a los tumores con diferenciación de células intersticiales de Cajal del resto de los tumores mesenquimáticos.5, 11, 12
El schwannoma gastrointestinal presenta características clínicas, histológicas, inmunohistoquímicas y moleculares diferentes a los schwannomas de tejidos blandos.5, 6, 11, 13, 14 La localización más común es el esófago y el estómago, seguidos por el intestino delgado, el apéndice y el divertículo de Meckel. Pocos casos se reportaron en colon, siendo la localización más común, cuando se encuentran allí, el ciego, seguido por recto y sigmoides.2, 3, 9, 10, 13, 14 Son tumores asintomáticos que se diagnostican por una endoscopía convencional, pero que pueden presentar sintomatología, como hemorragia digestiva, dolor abdominal inespecífico, obstrucción intestinal, pujo y tenesmo.1-3, 10, 15-19 El comportamiento biológico es típicamente benigno. Su mayor frecuencia de presentación es entre la 5º y 6º década de la vida, con mayor frecuencia en mujeres.3-6, 15, 16, 18, 19
Generalmente se presenta como una tumoración redondeada que puede medir de 1 a 12 cm, delimitada, no encapsulada, de crecimiento lento, consistencia firme y coloración grisácea en la muscular propia. Raramente presenta degeneración quística, necrosis o calcificación como los tumores de partes blandas.3-5, 13, 14, 17
Histológicamente se observan células fusadas entremezcladas con las fibras musculares, no presentan los típicos cuerpos de Verocay, hialinización vascular y células xantomatosas como en los schwannomas periféricos.3-5, 11, 13, 14 Sin técnicas de inmunohistoquímica, estos tumores pueden ser mal diagnosticados como leiomiomas o GIST.5, 6, 11, 20
Caso clínico
Presentamos el caso de una mujer de 43 años que consultó por empeoramiento de sus síntomas digestivos. Tenía un diagnóstico de síndrome de intestino irritable con predominio de constipación desde hacía 15 años, obesa, hipotiroidea en tratamiento, sin otros antecedentes personales o familiares relevantes. Refirió que en los últimos dos meses notó un empeoramiento de su constipación habitual, incremento de los episodios de dolor y distensión. Había recurrido al uso de antiespasmódicos a demanda, con alivio parcial de la sintomatología. Relata que en tres oportunidades observó escasa cantidad de sangre roja junto a la materia fecal. Se decide realizar una videoendoscopia alta (VEDA) y una baja.
La VEDA mostró una gastropatía no erosiva difusa que afectaba el cuerpo y el antro, lo que podía asociarse a algunos de los síntomas. El colon presentaba una preparación adecuada, por lo que pudo examinarse de manera completa y, a nivel del colon sigmoides, se observó una lesión elevada con mucosa de aspecto normal, de aproximadamente 1,5 cm de diámetro, de superficie lisa. La lesión era redondeada y protruía hacia la luz dejando un pseudopedículo, por lo que se decidió la resección endoscópica con técnica de polipectomía convencional utilizando un asa y electrocoagulación. Se realizó la misma sin observarse complicaciones inmediatas (Figuras 1 y 2).
Se consideró al tumor como un hallazgo endoscópico, no relacionado con la sintomatología. El estudio patológico describe una formación nodular circunscripta, indurada de 10 x 9 x 7 mm, de localización submucosa, coloración blanquecina, con mucosa blanquecina. El estudio microscópico mostró a la mucosa colónica con glándulas de histoarquitectura preservada, lámina propia con edema y vasocongestión. En la muscular de la mucosa se reconoce una formación nodular constituida por proliferación de células fusiformes que disecan el tejido muscular con núcleos blandos monomorfos, con vasos capilares de paredes finas. No se reconocen figuras de mitosis ni áreas de necrosis (Figuras 3 y 4). La inmunomarcación expresó positividad difusa para proteína S-100, GFAP (Figuras 5 y 6) y CD 34 focalmente, índice Ki-67 1% y negatividad en células tumorales para AMS, AML resaltando positividad en haces musculares (Figura 7) y CD117 fue negativo. Con este diagnóstico se indicó un control endoscópico anual y se derivó al especialista en oncología para realizar estudios complementarios y descartar otras lesiones asociadas, lo que no se pudo realizar porque la paciente no regresó a la consulta.
Figura 1. Lesión polipoide de superficie lisa y mucosa de aspecto normal que protruye hacia la luz conformando un pseudopedículo.
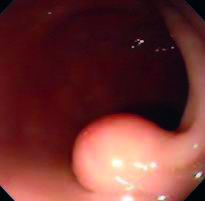
Figura 2. Imagen de la mucosa posterior a la resección endoscópica de la lesión.
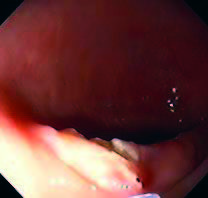
Figura 3. Hematoxilina-Eosina 5X. Lesión submucosa.
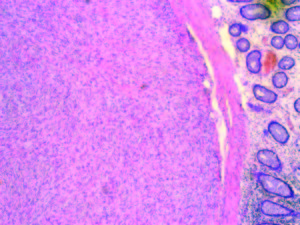
Figura 4. Hematoxilina-Eosina 20X. Proliferación fusocelular.
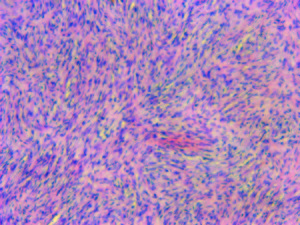
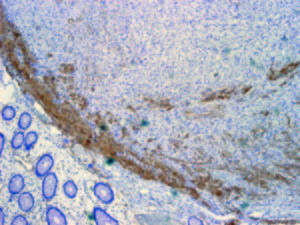
Figura 5. Proteína S-100 5X. Positividad nuclear y citoplasmática.
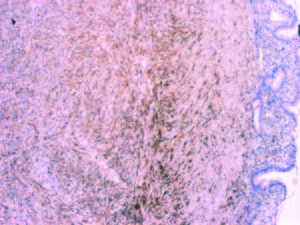
Figura 6. GFAP 10X. Positividad citoplasmática, focal.
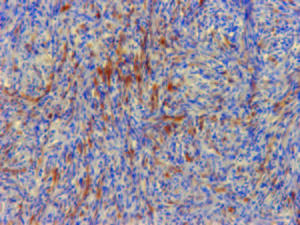
Figura 7. AML 5X. Positividad en haces de la muscular de la mucosa.
Discusión
El schwannoma fue descripto por primera vez por Verocay en 1910. Con el advenimiento de la inmunohistoquímica, en los últimos años hubo un aumento de reporte de casos de este tipo de tumores. Los schwannomas primarios de colon y recto no asociados con neurofibromatosis sistémica (enfermedad de Von Recklinghausen) son extremadamente raros.15, 17
Los exámenes complementarios preoperatorios, como radiografía abdominal directa, ecografía transanal 3D, resonancia y tomografía computada, pueden ayudar a la identificación, localización y extensión de estas lesiones.4, 7 La biopsia endoscópica incisional suele ser insuficiente ya que esta lesión es submucosa, el gold standard es la resección total de la lesión para la evaluación histológica y la realización de inmunohistoquímica.4, 7, 20 Histológicamente existen 3 variantes de schwannomas, de células fusadas, células epitelioides y schwannoma plexiforme.10, 13 Nuestro caso correspondió a schwannoma de células fusadas, que son los más comúnmente localizados en el ciego y se presentan como pólipos intraluminales.10, 13
Generalmente, se presentan como una masa que protruye desde la muscular propia, se puede observar infiltración del musculo liso sin formar una verdadera cápsula, lo que se observó en nuestro caso; estas características fueron consideradas por algunos autores para reflejar el origen aparente del tumor en células de Schwann dispersas en la mucosa intestinal.4, 7, 13 La variante de schwannoma de células fusadas típicamente muestra un halo prominente de linfocitos, lo que no se observó en nuestro caso.3-6, 11, 13, 14
Por las características histológicas de nuestro caso se plantearon dos diagnósticos diferenciales principales: el leiomioma y el GIST, por lo que la inmunohistoquímica fue la herramienta diagnóstica fundamental. El leiomioma se descartó por la negatividad de las células tumorales con AMS, AML y desmina y se descartó un GIST por la negatividad para CD117 (C-KIT) y CD-34.
El schwannoma gastrointestinal es un tumor benigno, que se asocia con buen pronóstico siempre que la enucleación sea completa. Se observó recurrencia local cuando la resección no fue óptima.1, 3, 4, 6, 10 El riesgo de transformación maligna es extremadamente bajo, en la literatura se han documentado menos de 10 casos de schwannomas gastrointestinales malignos.1, 5, 10
La terapéutica es la extirpación quirúrgica completa con márgenes libres de compromiso neoplásico.1, 3, 5, 6, 10 El uso de radioterapia o quimioterapia adyuvante tiene resultados contradictorios y no se recomienda rutinariamente.1, 3, 5, 6, 10 Las técnicas de resección endoscópica son variadas y deben elegirse tomando en cuenta el tamaño, la ubicación y la profundidad de invasión. La resección endoscópica de la mucosa y la disección submucosa endoscópica son las más utilizadas; nuevos métodos incluyen la endoscopía con resección de espesor total. La resección endoscópica para el schwannoma gástrico ha sido descripta como un tratamiento seguro y eficaz en una serie de casos con un seguimiento a corto plazo, pero por su escasa frecuencia no es posible establecer igual concordancia en casos como el nuestro.3, 6
La resección endoscópica no es el tratamiento de elección, en este caso, debido a que el hallazgo fue incidental, el tamaño y la localización submucosa permitieron una adecuada visualización endoluminal, posibilitando la resección por vía endoscópica con bordes libres de lesión, razón por la cual no se consideró una posterior exploración quirúrgica.
Conclusión
Resaltamos la importancia del aporte realizado por las técnicas de inmunohistoquímicas en un tumor como el schwannoma intestinal de muy baja frecuencia de presentación por las implicancias clínicas y terapéuticas que este diagnóstico conlleva.
Referencias
- Villaggi J, Quijano C, Romero N, Ferrer M, Bernava JL. Schwannoma de Recto. Reporte de un caso. Rev Argent Coloproct 2014; 25: 220-223.
- Maciejewski A, Lange D, Wloch J. Case report of schwannoma of the rectum-clinical and pathological contribution. Medical Science Monitor 2000; 6: 779-782.
- Vázquez Reta JA, Sáenz Terrazas JM, González ET, Murga RF, Vázquez Guerrero AL, Vázquez Guerrero AR, Guerrero González GA. Schwannoma gástrico. Reporte de un caso. Revista Mexicana de Cirugía Endoscópica 2010; 11: 103-106.
- Tedeschi M, Cuccia F, Angarano E, Piscitelli D, Gigante G, Altomare DF. Solitary schwannoma of the rectum mimicking rectal cancer. Ann Ital Chir 2011; 82: 309-312.
- Díaz del Arco C, Collazo FE, Medina LO, Muñoz LE, González Morales ML, Fernández Aceñero MJ. Schwannomas gastrointestinales: revisión de la literatura a propósito de 5 casos en intestino. Rev Esp Patol 2017; 50: 179-183.
- Hou YY, Tan YS, Xu JF, Wang XN, Lu SH, Ji Y, Wang J, Zhu XZ. Schwannoma of the gastrointestinal tract: a clinicopathological, immunohistochemical and ultrastructural study of 33 cases. Histopathology 2006; 48: 536-545.
- Patil DT, Goldblum JR. Mesenchymal Polyps of the Gastrointestinal Tract. AJSP: Reviews & Reports 2013; 18: 87-92.
- Goldblum JR. Mesenquimal Tumors of the GI tract. En: Surgical pathology of the GI tract, liver, biliary tract, and pancreas: Goldblum JR, Odze R. Eds 2nd ed. Saunders-Elsevier 2009: 682.
- Murakami N, Tanaka T, Ohmori Y, Shirouzu Y, Ishibashi S, Harada Y, Ytsuka K, Jimi A, Shirouzu K. A case report of rectal schwannoma. The Kurume Medical Journal 1996; 43: 101-106.
- Vega-Vega M, Orlich-Carranza C, Valverde-Lozano H. Schwannoma de colon: reporte de un caso. Acta Médica Costarricense 2003; 45: 77-79.
- Agaimy A, Märkl B, Kitz J, Wünsch PH, Arnholdt H, Füzesi L, Hartmann A, Chetty R. Peripheral nerve sheath tumors of the gastrointestinal tract: a multicenter study of 58 patients including NF1-associated gastric schwannoma and unusual morphologic variants. Virchows Arch 2010; 456: 411-422.
- Ortega L. Tumores del estroma gastrointestinal. Puesta al día. Rev Esp Patol 2015; 48: 35-40.
- Miettinen M, Shekitka KM, Sobin LH. Schwannomas in the colon and rectum: a clinicopathologic and immunohistochemical study of 20 cases. The American Journal of Surgical Pathology 2001; 25: 846-855.
- Voltaggio L, Montgomery EA. Gastrointestinal tract spindle cell lesions-just like real estate, it’s all about location. Modern Pathology 2015; 28: S47-S66.
- Nonose R, Lahan AY, Santos Valenciano J, Martinez CA. Schwannoma of the colon. Case Rep Gastroenterol 2009; 3: 293-299.
- Lauwers GY, Erlandson RA, Casper ES, Brennan MF, Woodruff JM. Gastrointestinal autonomic nerve tumors: a clinicopathological, immunohistochemical, and ultrastructural study of 12 cases. Am J Surg Pathol 1993; 17: 887-897.
- Daimaru Y, Kido H, Hashimoto H, Enjoji M. Benign schwannoma of the gastrointestinal tract: a clinicopathologic and immunohistochemical study. Hum Pathol 1988; 19: 257-264.
- Kanneganti K, Patel H, Niazi M, Kumbum K, Balar B. Cecal schwannoma: a rare cause of gastrointestinal bleeding in a young woman with review of literature. Gastroenterol Res Pract 2011; 2011: 142781.
- Tsunoda C, Kato H, Sakamoto T, Yamada R, Mitsumaru A, Yokomizo H, Yoshimatsu K, Ogawa K, Aiba M, Haga S. A case of benign schwannoma of the transverse colon with granulation tissue. Case Rep Gastroenterol 2009; 3: 116-120.
- Fletcher CD, Berman JJ, Corless C, Gorstein F, Lasota J, Longley BJ, Miettinen M, O’Leary TJ, Remotti H, Rubin BP, Shmookler B, Sobin LH, Weiss SW. Diagnosis of gastrointestinal stromal tumors: a consensus approach. Int J Surg Pathol 2002; 10: 81-89.
Correspondencia: Marcela Portelli
Santiago del Estero 1394 (CP: BLB4400). Salta, Argentina
Tel: 0387 4216272
Correo electrónico: marcelaportelli@gmail.com
Acta Gastroenterol Latinoam 2017;47(4): 297-301
 Revista ACTA Órgano Oficial de SAGE
Revista ACTA Órgano Oficial de SAGE

