Cristina Suárez Ferrer,1 Víctor López Loma de Osorio,1 Isabel Pascual Miguelañez,2 Mario Álvarez Gallego,2 José A Gazo Martínez,2 Laura García Ramírez,1 Eduardo Martín Arranz,1 Joaquín Poza Cordon,1 Marta Jaquotot Herranz,1 María Dolores Martín Arranz1
A Unidad de Enfermedad Inflamatoria Intestinal, Servicio de Gastroenterología.
2 Unidad de Coloproctología, Servicio de Cirugía General.
Hospital Universitario La Paz. Madrid, España.
Acta Gastroenterol Latinoam 2021;51(1):70-75
Recibido: 01/02/2019 / Aceptado: 10/03/2021 / Publicado en www.actagastro.org el 22/03/2021 / https://doi.org/10.52787/wkps5116
Resumen
Introducción. El desarrollo del arsenal terapéutico, en la enfermedad inflamatoria intestinal, ha disminuido la necesidad de cirugía en estos pacientes. No obstante, en determinados casos, continúa siendo el tratamiento de elección. Además, los pacientes que requieren intervención son más complejos, debido a la terapéutica recibida (corticoides e inmunomoduladores) y al tiempo de evolución de la enfermedad. Material y métodos. Se incluyeron los pacientes en seguimiento estable en la unidad de Enfermedad Inflamatoria Intestinal (EII) de nuestro centro que precisaron una intervención quirúrgica para el tratamiento de su patología de base, entre enero de 2015 y noviembre de 2016. Se recogieron de cada paciente las variables demográficas y las propias de su enfermedad de base, así como lo relacionado con los resultados y la seguridad de la cirugía, valorando tanto las complicaciones precoces como las diferidas. Resultados. Durante el período de estudio, entre los 998 pacientes con seguimiento estable en la unidad de EII, 26 de ellos se sometieron a cirugía, lo que representa el 2,6% de la muestra. El 85%, en el momento de la cirugía, estaba en tratamiento con algún inmunomodulador (tiopurinas, antiTNF, o ambos). Presentaron complicaciones posquirúrgicas precoces cinco pacientes (20%), siendo la mayor parte leves (Claiven-Dindo I 79,2% y II 16,7%), de los cuales tres (60%) estaban en tratamiento combinado con azatioprina y un antiTNF. No se observaron complicaciones diferidas de la cirugía durante su evolución posterior. En los sujetos sometidos a cirugía abdominal, el análisis multivariado reflejó que la presencia de tratamiento inmunosupresor, en el momento de la cirugía, aumenta el riesgo de sufrir complicaciones con un odds ratio de 1,66 (IC: 1122-2637), y la presencia de tratamiento con biológicos, con un odds radio de 1,457 (IC: 1,11-8,67). Ninguno de los pacientes, en los que se produjo una complicación, estaba en tratamiento con corticoides en el momento de la intervención quirúrgica. Conclusión. En nuestra experiencia, la frecuencia de complicaciones relacionadas con la cirugía es baja, a pesar del creciente uso de fármacos inmunosupresores en nuestros pacientes.
Palabras claves. Enfermedad inflamatoria intestinal, tratamiento inmunosupresor, cirugía, complicaciones.
Results of Surgery in Intestinal Inflammatory Disease: Experience in a Tertiary Care Center
Summary
Introduction. The development of the therapeutic arsenal in inflammatory bowel disease has reduced the need for surgery in these patients. However, in certain cases, it continues to be the treatment of choice. In addition, the patients who required surgery intervention are more complex due to the therapy received (corticosteroids and immunomodulators) and the time of evolution of the disease. Materials and methods. We included patients under stable follow-up, in the Inflammatory Bowel Disease Unit of our center, who required surgery between January 2015 and November 2016 for treatment of the underlying pathology. Demographic and baseline disease variables were collected from each patient, as well as those related to the results and safety of the surgery, assessing both early and delayed complications. Results. During the study period, among the 998 patients with stable follow-up in the Inflammatory Bowel Disease Unit, 26 of them underwent surgery representing 2.6% of the sample. 85% of patients were on treatment with an immunomodulator (thiopurines, antiTNF or both) at the time of surgery. Five patients (20%) presented early postoperative complications, most of them mild (Claiven-Dindo I 79.2% and II 16.7%), of whom three (60%) were on combined treatment with azathioprine and an anti-TNF. No deferred complications of surgery were observed during its subsequent evolution. In the patients who underwent abdominal surgery, multivariate analysis showed that the presence of immunosuppressive treatment -at the time of surgery- increased the risk of suffering complications with an odds ratio of 1.66, and the treatment with biliologics, with an odds ratio of 1.457. None of the patients -in whom a complication occurred- were on corticosteroids treatment at the time of surgery. Conclusion. In our experience, the frequency surgery-related complications are low, despite the increasing use of immunosuppressive drugs in our patients.
Keywords. Inflammatory bowel disease, immunosuppressive therapy, surgery, complications.
Abreviaturas
EII: Enfermedad inflamatoria intestinal.
IBD: Inflammatory bowel disease.
OR: Odds ratio.
EC: Enfermedad de Crohn.
CU: Colitis ulcerosa.
TNF: Tumor necrosis factor (factor de necrosis tumoral).
IC: Intervalo de confianza.
Introducción
Las cifras crecientes de incidencia y prevalencia de enfermedad inflamatoria intestinal (EII) en nuestro medio1, 2 así como la complejidad cada vez mayor del abordaje terapéutico de este tipo de pacientes, obligan a la formación de equipos con dedicación específica y de carácter necesariamente multidisciplinario.3, 4
En los últimos años, ha surgido un nuevo arsenal terapéutico para el manejo de estos pacientes, que incluye los tratamientos inmunomoduladores, tales como tiopurinas o metotrexate, y biológicos, tales como antiTNF y vedolizumab. Esto ha supuesto un mejor control de la enfermedad, con una reducción significativa de la tasa de cirugías resectivas. No obstante, en etapas avanzadas de la enfermedad, cuando en ocasiones el tratamiento médico es insuficiente o aparecen complicaciones no susceptibles a estos tratamientos, la cirugía continúa siendo un pilar fundamental en el manejo de los pacientes con EII.5-7 Es decir que, en el escenario actual, en lo referido a la cirugía abdominal resectiva, se realiza tratamiento quirúrgico una vez agotadas las posibilidades de tratamiento farmacológico y siempre que sea posible de manera programada, con el fin de realizar la cirugía en un período de inactividad de la enfermedad y en ausencia de complicaciones infecciosas.8, 9
Por otro lado, en la afectación perianal, la cirugía sigue siendo un recurso frecuente dentro del manejo terapéutico en la práctica clínica diaria.10, 11 No obstante, el creciente arsenal de tratamiento médico disponible está disminuyendo también la frecuencia de cirugía en este tipo de pacientes. En la actualidad la estrategia más frecuente es la utilización de un tratamiento combinado de drenaje de colecciones y colocación de setones antes del uso de tratamiento inmunomodulador.12, 13
Por lo tanto, la complejidad de los pacientes, que actualmente precisan tratamiento quirúrgico, hace necesario que reevaluemos no solo las indicaciones actuales de la cirugía sino también los resultados de estas en cuanto a morbimortalidad y eficacia en el control de la enfermedad.
El objetivo de nuestro estudio es, por tanto, establecer las complicaciones periquirúrgicas en pacientes con EII en un hospital terciario y los posibles factores de riesgo de estas intervenciones, tales como los tratamientos recibidos en el momento de la cirugía o el estado basal del paciente.
Material y métodos
Se ha llevado a cabo un estudio retrospectivo en el que se incluyeron pacientes con diagnóstico de EII, colitis ulcerosa (CU) o EC, en seguimiento de forma estable en la unidad de EII del Hospital Universitario de La Paz y que hubieran precisado cirugía de forma programada, abdominal y perianal, debido a su enfermedad, en el período comprendido entre enero del 2015 y noviembre del 2016. Los pacientes fueron seleccionados de la base de datos de nuestro centro. Se analizaron todas las intervenciones quirúrgicas realizadas y posteriormente, se recogieron las variables seleccionadas mediante la revisión exhaustiva de las historias clínicas.
Se recogieron tanto los datos demográficos de cada paciente como las características propias de su enfermedad (localización, fenotipo, tiempo de evolución y tratamientos recibidos). También se analizaron los datos de las complicaciones y morbilidad posquirúrgica, así como los resultados de la cirugía en el control de los síntomas. Por último, se estudió la posible presencia de complicaciones diferidas de la cirugía durante el seguimiento posterior de los pacientes.
Se ha realizado un análisis descriptivo de las características basales y las relacionadas con su EII. Para las variables continuas, se ha calculado la media y la desviación estándar; para las categóricas, se han calculado los porcentajes y los intervalos de confianza al 95%. Se ha comprobado mediante el test de Shapiro Wilk que se seguía una distribución normal y las variables categóricas han sido comparadas mediante el test de la c2 y las variables cuantitativas, mediante el de la T de Student. Un valor de p < 0,05 ha sido considerado estadísticamente significativo.
Para valorar los posibles factores de riesgo de las complicaciones quirúrgicas, se ha realizado un análisis multivariante mediante regresión logística, utilizando como variable dependiente binomial la presencia o no de complicaciones.
Resultados
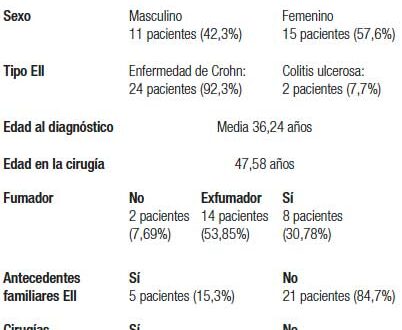
En el período de estudio, 988 pacientes se encontraban en seguimiento estable, al momento del análisis, en la unidad de EII. De ellos, veintiséis se sometieron a cirugía, lo que representa el 2,6% de la muestra. Las características basales de los pacientes quedan resumidas en la Tabla 1. Se analizó, además, la comorbilidad de Charlson sobre los 25 pacientes de los que se disponían los datos; los resultados se resumen en la Tabla 2.
Tabla 1. Características basales de los pacientes incluidos
Tabla 2. Estimadores de comorbilidad. Índice de Charlson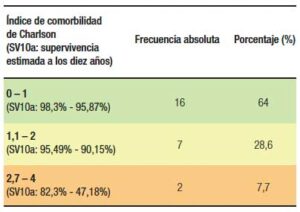
En cuanto al tratamiento con el que llegaron al momento de la cirugía, cabe destacar que 85% de los casos (veintidós pacientes) seguían bajo tratamiento con, al menos, inmunomodulador. En un 54% de los casos (catorce pacientes), con inmunosupresor tiopurínico y un fármaco biológico antiTNF, 19% (cinco pacientes) en monoterapia con un antiTNF y un 12% (tres pacientes) en monoterapia con azatioprina. Los pacientes incluidos habían estado bajo tratamientos inmunomoduladores (inmunosupresores o biológicos) durante una media de 68,04 meses (IC 95% 6,1-180,2). Además, cinco pacientes (19%) estaban en tratamiento con corticoides en el momento de la cirugía, todos ellos con dosis inferiores a 20 mg de prednisona vía oral.
Respecto al tipo de cirugía, diecisiete pacientes (65,4%) se sometieron a cirugía abdominal y nueve pacientes (34,6%), a cirugía perianal. De los ocho pacientes con EC sometidos a cirugía perianal, el 100% tenían cirugía previa (p = 0,017; c2 = 5,71). Los principales tipos de cirugía abdominal resectiva fueron: resección ileocólica en siete pacientes (41%), resección de intestino delgado en cuatro pacientes (23,53%) y colectomía subtotal en dos pacientes (11,8%). Entre los pacientes sometidos a cirugía abdominal, once de ellos (64,7%) fueron por vía laparoscópica, en uno (5,8%) se realizó laparotomía de entrada y en los cinco restantes (29,5%) se intentó abordaje laparoscópico, pero tuvo que reconvertirse en laparotomía por los hallazgos durante la cirugía. La indicación quirúrgica fue la estenosis en diez pacientes (38,5%), resistencia al tratamiento médico en siete pacientes (26,9%) y absceso en cinco pacientes (19,2%). De los diez pacientes cuya indicación fue la estenosis, ocho (80%) eran mujeres (p = 0,069; c2= 3,31). De los siete pacientes cuya indicación quirúrgica era la resistencia al tratamiento médico, cinco (71,4%) eran hombres (p = 0,068; c2= 3,32).
La mayor parte de las complicaciones se produjo en pacientes sometidos a cirugía abdominal. Así, durante la intervención quirúrgica abdominal, un paciente (4%) presentó una complicación (anemización). En el postoperatorio de la cirugía, cinco pacientes (20%) presentaron complicaciones, de los cuales cuatro (15%) habían sido sometidos a cirugía abdominal. La mayor parte de las complicaciones fueron leves, cuando se utilizó el sistema de Claiven- Dindo fueron I: 79,2%, II: 16,7% y IIIb 4,1% En cuanto al tipo de complicación, dos pacientes (7,6%) presentaron complicaciones infecciosas, un paciente (4%) presentó una complicación con la vía central, un paciente (4%) requirió transfusión por anemización grave y un paciente (4%) tuvo que ser reintervenido. De las cinco complicaciones, cuatro (80%) se produjeron en pacientes varones (p = 0,04; c2= 3,32). La mediana de seguimiento de los pacientes, tras la cirugía, fue de veintitrés meses (rango 16-39 meses). No se observaron complicaciones diferidas relacionadas directa o indirectamente con la cirugía durante el seguimiento posterior.
Se optimizó el estado nutricional de la mayor parte de los pacientes (64,7%, once pacientes) que iban a ser sometidos a cirugía abdominal. Se evaluó el requerimiento de suplementos enterales (hipercalóricos/hiperproteicos), siendo necesario en uno de ellos.
Además, se valoró el estado nutricional con el que llegaban los pacientes a la cirugía, mediante la determinación de albúmina sérica. Se identificó una mediana de albúmina de 3,9 g/dl (rango 2-4,4), siendo significativamente menor entre los pacientes que sufrieron complicaciones posquirúrgicas (2,94 vs. 4, p < 0,001).
Ninguno de los pacientes, en los que se produjo una complicación, estaba en tratamiento con corticoides en el momento de la cirugía: tres pacientes (60%) estaban en tratamiento con doble tratamiento inmunosupresor con azatioprina y adalimumab, un paciente (20%) estaba en tratamiento con azatioprina en monoterapia y un paciente (20%) no estaba en tratamiento con inmunosupresores. No se objetivaron diferencias estadísticamente significativas entre el tiempo por el cual habían recibido el tratamiento inmunomodulador previo a la cirugía y la presencia de complicaciones, siendo incluso superior entre aquellos que no presentaron complicaciones (76,3 vs. 48,4 meses; p = 0,38). Se ha llevado a cabo una regresión logística para establecer la influencia del tratamiento inmunosupresor en las complicaciones posquirúrgicas en pacientes sometidos a cirugía abdominal. Se obtuvo como resultado que la presencia de tratamiento inmunosupresor en el momento de la cirugía implicó un OR de sufrir complicaciones de 1,667 (IC 0,122-22,637) y, cuando se encontraban bajo tratamiento biológico, un OR de 1,457 (0,11-18,67). No se observaron diferencias estadísticamente significativas entre los pacientes con enfermedad de Crohn fumadores (o exfumadores) y los no fumadores durante la intervención (p = 0,752) ni durante el ingreso (p = 0,311).
La estancia media fue de 9,36 días, sensiblemente superior en hombres (14,2 días, IC 1,24-27,15) que en mujeres (6,13 días IC 2,45-9,81), aunque las diferencias no fueron estadísticamente significativas (p = 0,1265).
Discusión
En la era del desarrollo y la aplicación de las terapias biológicas para el tratamiento de la EII, el tratamiento quirúrgico parece haber quedado relegado a un segundo plano, sobre todo en lo referido a cirugías abdominales mayores. No obstante, estudios epidemiológicos sobre tendencia de cirugías a lo largo del tiempo revelan datos contradictorios al respecto, sin una reducción clara de la frecuencia de cirugías tras la introducción y generalización en el uso de los tratamientos inmunosupresores y biológicos.14, 15
Nuestra muestra sugiere una tendencia estable en la frecuencia de pacientes con EII que precisan tratamiento quirúrgico ya que los datos son similares a los publicados en series más antiguas (2,6% de los pacientes en seguimiento en la unidad),16 aunque no es posible establecer una tendencia temporal ya que no se ha comparado con otras cohortes históricas.
La mayor parte de los pacientes incluidos fueron operados o bien por resistencia a tratamiento médico (26,9%) o estenosis refractarias a éste (38,5%), o bien por complicaciones subsidiarias de tratamiento quirúrgico en primera instancia, tales como abscesos (19,2%). Además, el hecho de que la cirugía se realizara tras un tiempo prolongado de evolución de la enfermedad (10,75 años) sugiere que en nuestra experiencia el tratamiento quirúrgico se posiciona en la mayoría de los casos como un tratamiento de segunda línea, tras el fracaso del tratamiento farmacológico.
Cabe destacar, tal y como se ha documentado en estudios previos,18, 19 que el tabaco es un factor de riesgo frecuente encontrado en los pacientes con EII que precisan cirugía. En nuestra experiencia el 30,78% de los pacientes son fumadores activos y 53,85% exfumadores, es decir más del 80% de los pacientes intervenidos han fumado en algún momento de su evolución.
La mayoría de los pacientes (85%) recibía tratamiento inmunosupresor en el momento de la cirugía, siendo la azatioprina el fármaco principal (84,2%), ya sea en monoterapia o combinado con fármacos antiTNF. Esto indica que es un hecho frecuente en nuestro medio que la mayor parte de los pacientes con EII se encuentren inmunosuprimidos cuando van a ser sometidos a cirugía.
El efecto del tratamiento inmunosupresor en la cirugía de la EII ha sido discutido ampliamente en la literatura.
En estudios previos5, 6 no se ha demostrado una mayor tasa de complicaciones posquirúrgicas con el empleo de inmunomoduladores ni con fármacos biológicos. Tampoco se ha demostrado un mayor riesgo de infecciones periquirúrgicas o un aumento de la estancia hospitalaria. Por todo ello, no se recomienda en la práctica clínica habitual su retirada previa a la cirugía.
En nuestra experiencia, tres (60%) de los cinco pacientes que presentaron complicaciones estaban bajo doble tratamiento inmunosupresor con azatioprina y antiTNF, lo que sugiere que el riesgo de complicaciones posquirúrgicas es más elevado en pacientes con mayor carga inmunosupresora.
Asimismo, cinco pacientes (19%) estaban en tratamiento con corticoides en el momento de la cirugía. En la literatura previa,20 el tratamiento con corticoides en los pacientes sometidos a cirugía se ha asociado con complicaciones tales como dehiscencia de la sutura, aumento del riesgo de infección del lecho quirúrgico y retraso en la cicatrización de las heridas abiertas, por su inhibición de la proliferación de fibroblastos y la influencia en procesos como la síntesis y degradación de colágeno. En nuestra serie, sin embargo, la tasa de complicaciones no se ha visto aumentada en los pacientes bajo tratamiento corticoideo, si bien es cierto que todos ellos tenían dosis bajas de esteroides.
En cuanto a la comorbilidad medida con el índice de Charlson, nuestros datos muestran una mayoría de pacientes en los que la comorbilidad era baja, lo cual corrobora que los pacientes se someten a tratamiento quirúrgico en las mejores condiciones posibles con el fin de evitar complicaciones posquirúrgicas. Además, de acuerdo con lo publicado en otras series,21 la optimización del estado nutricional previo a la cirugía, medido con los niveles de albúmina sérica, reduce las complicaciones posquirúrgicas.
Nuestro trabajo presenta no obstante limitaciones a tener en cuenta, como son los sesgos inherentes a la naturaleza retrospectiva del estudio en la recogida de variables o el pequeño tamaño muestral con el que contamos. Serían necesarios más estudios en esta dirección para confirmar los hallazgos que se sugieren en nuestra serie.
Conclusión
En nuestra experiencia, la cirugía continúa siendo parte fundamental del tratamiento de los pacientes con EII, siendo una alternativa con un perfil de seguridad bueno incluso en el momento actual en el que el perfil de pacientes es más complejo y se encuentran, en su mayoría bajo tratamiento inmunosupresor.
Aviso de derechos de autor  © 2021 Acta Gastroenterológica Latinoamericana. Este es un artículo de acceso abierto publicado bajo los términos de la Licencia Creative Commons Attribution (CC BY-NC-SA 4.0), la cual permite el uso, la distribución y la reproducción de forma no comercial, siempre que se cite al autor y la fuente original.
© 2021 Acta Gastroenterológica Latinoamericana. Este es un artículo de acceso abierto publicado bajo los términos de la Licencia Creative Commons Attribution (CC BY-NC-SA 4.0), la cual permite el uso, la distribución y la reproducción de forma no comercial, siempre que se cite al autor y la fuente original.
Cite este artículo como: Suárez Ferrer C, López Loma de Osorio V, Pascual Miguelañez I y col. Resultados de la cirugía en enfermedad inflamatoria intestinal: experiencia en un centro de atención terciaria. Acta Gastroenterol Latinoam. 2021;51(1):70-5. https://doi.org/10.52787/wkps5116
Referencias
- Nerich V, Monnet E, Etienne A, Louafi S, Ramée C, Rican S. Geographical variations of inflammatory bowel disease in France: Astudy based on national health insurance data. Inflammatory Bowel Disease. 2006;12(1):218-26.
- López-Serrano P, Pérez-Calle J, Carrera-Alonso E, Pérez-Fernández T, Rodríguez-Caravaca G, Boixeda-de-Miguel D, Fernández-Rodríguez C. Estudio epidemiológico sobre la incidencia actual de la enfermedad inflamatoria intestinal en un área sanitaria de la Comunidad de Madrid. Revista Española de Enfermedades Digestivas. 2009;101(11):25.
- Torrejón A, Oltra L, Hernández-Sampelayo P, Marín L, García-Sánchez V, Casellas F, Alfaro N, Lázaro P, Vera M. Desarrollo de estándares de calidad para la enfermedad inflamatoria intestinal y diseño de un instrumento de evaluación de los cuidados de enfermería. Revista Española de Enfermedades Digestivas. 2013;105(2):262-71.
- Calvet X, Panés J, Alfaro N, Hinojosa J, Sicilia B, Gallego M, Pérez I, Lázaro y de Mercado P, Aldeguera X, Alós R, Andreu M, Barreiro M, Bermejo F, Casis B, Domenech E, Espín E, Esteve M, García-Sánchez V, López-Sanromán A, Martínez-Montiel P, Mendoza LJ, Gisbert J, Vera M, Dosal A, Sánchez E, Marín L, Sanromán L, Pinilla P, Murciano F, Torrejón A, Ramón-García J, Ortega M, Roldán J, Panés J. Declaración de consenso Delphi: Indicadores de Calidad para las Unidades de Enfermedad Inflamatoria Intestinal Integral de Atención. Journal of Crohn’s and Colitis. 2014;8(3):240-51.
- Ahmed Ali U, Martin S, Rao A, Kiran R. Impact of preoperative immunosuppressive agents on postoperative outcomes in Crohn’s disease. Disease of the Colon and Rectum. 2014;57(5):663-74.
- Colombel J, Loftus E, Tremaine W, Pemberton J, Wolff B, Young-Fadok T, Harmsen W, Schleck C, Sandborn W. Early postoperative complications are not increased in patients with Crohn’s disease treated perioperatively with infliximab or immunosuppressive therapy. American Journal of Gastroenterology. 2004;99(5):878.
- Ekbom A, Helmick C, Zack M, Adami H. The epidemiology of inflammatory bowel disease: a large, population-based study in Sweden. Gastroenterlogy. 1991;100(2):350.
- Jones D, Finlayson S. Trends in surgery for Crohn’s disease in the era of infliximab. Annals of Surgery. 2010;252(2):307.
- Lichtenstein G, Hanauer S, Sandborn W. Management of Crohn’s disease in adults. American Journal of Gastroenterology. 2009;104(2):465.
- Makowiec F, Jehle E, Starlinger M. Clinical course of perianal fistulas in Crohn’s disease. Gut. 1995;37(5):696.
- Casellas F, Arenas J, Baudet J, Fábregas S, García N, Gelabert J, Medina C, Ochotorena I, Papo M, Rodrigo L, Malagelada J. Impairment of health-related quality of life in patients with inflammatory bowel disease: a Spanish multicenter study. Inflammatory Bowel Disease. 2005;11(5)488-96.
- Gervais D, Hahn P, O’Neill M, Mueller P. Percutaneous abscess drainage in Crohn disease: technical success and short- and long-term outcomes during 14 years. Radiology. 2002;222(3):645.
- Marchal L, D’Haens G, Van Assche G, Vermeire S, Noman M, Ferrante M, Hiele M, Bueno De Mesquita M, D’Hoore A, Penninckx F, Rutgeerts P. The risk of post-operative complications associated with infliximab therapy for Crohn’s disease: a controlled cohort study. Alimentary Pharmacology and Therapeutics. 2004;19(7):749.
- Turner D, Walsh CM, Steinhart AH, et al. Response to corticosteroids in severeulcerative colitis: a systematicreview of theliterature and a meta-regression. Clin Gastroenterol Hepatol. 2007;5:103-10.
- Rungoe C, Langholz E, Andersson M, et al. Changes in medical treatment and surgeryrates in inflammatorybowel disease: a nationwidecohortstudy 1979-2011. Gut. 2014;63(10):1607-16.
- Alexakis C, Saxena S, Chhaya V, Cecil E, Curcin V, Pollok R. Do Thiopurines Reduce the Risk of Surgery in Elderly Onset Inflammatory Bowel Disease? A 20-Year National Population-Based Cohort Study. Inflamm Bowel Dis. 2017;23(4):672-80.
- Gower-Rousseau C, Savoye G, Colombel JF, Peyrin-Biroulet L. Are weimproving disease outcomes in IBD? A view from the epidemiology side. Gut. 2014;63(10):1529-30.
- Corrao G, Tragnone A, Caprilli R, Trallori G, Papi C, Andreoli A, Di Paolo M, Riegler G, Rigo GP, Ferraù O, Mansi C, Ingrosso M, Valpiani D. Risk of inflammatory bowel disease attributable to smoking, oral contraception and breastfeeding in Italy: a nationwide case-control study. Cooperative Investigators of the Italian Group for the Study of the Colon and the Rectum (GISC). Int J Epidemiol. 1998;27(3):397-404.
- Fraga XF, Vergara M, Medina C, Casellas F, Bermejo B, Malagelada JR. Effectsof smoking on the presentation and clinical course of inflammatory bowel disease. Eur J Gastroenterol Hepatol. 1997;9(7):683-7.
- Khazraei H, Bananzadeh A, Hosseini SV. Early Outcome of Patientwith Ulcerative Colitis who Received High Dose of Steroid and Underwent Two Staged Total Proctocolectomy. Adv Biomed Res. 2018;7:11.
- Jean S, Dionne PL, Bouchard C, Giasson L, Turgeon AF. Perioperative Systemic Corticosteroids in Orthognathic Surgery: A Systematic Review and Meta-Analysis. J Oral Maxillofac Surg. 2017;75(12):2638-49.
- Burden S, Todd C, Hill J, Lal S. Pre-operative nutrition support in patients undergoing gastrointestinal surgery. Cochrane Database Syst Rev. 2012;11:CD008879.
Correspondencia: Cristina Suárez Ferrer
Paseo de La Castellana 261 (28046). Hospital Universitario La Paz. Madrid, España
Correo electrónico: cristinajsuarezferrer@gmail.com
Acta Gastroenterol Latinoam 2021;51(1):70-75
 Revista ACTA Órgano Oficial de SAGE
Revista ACTA Órgano Oficial de SAGE