Johanna Mabel Kiese, Federico Cuenca-Abente, Laura Filippa, Alejandro Faerberg, Javier Ithurralde-Argerich, Diego Ferro, Pablo Fernández-Marty
Hospital de Gastroenterología “Dr Carlos Bonorino Udaondo”. Servicio de Cirugía. Sección Esófago, Estómago e Intestino Delgado. Ciudad Autónoma de Buenos Aires, Argentina.
Acta Gastroenterol Latinoam 2016;46: 322-326
Recibido: 22/12/2015 / Aprobado: 18/08/2016 / Publicado en www.actagastro.org el 01/01/2017
Resumen
La acalasia es una patología poco frecuente. Salvo contraindicaciones, la cirugía (miotomía de Heller + fundoplicatura laparoscópica) representa la mejor terapéutica, con efectividad demostrada en el corto y largo plazo. Sin embargo, el fracaso de la cirugía existe. El manejo de este subgrupo de pacientes es controversial y varía desde dilataciones endoscópicas, pasando por las re-miotomías y llegando hasta la esofagectomía. Reportamos el caso de una paciente con persistencia de síntomas (disfagia) posterior a dos procedimientos de Heller + fundoplicatura parcial, múltiples dilataciones endoscópicas e inyecciones de toxina botulínica. Antes de ser recibida en nuestro centro, fue sometida a una tercera cirugía, en la cual no se pudo acceder a la UGE debido a las firmes adherencias. Como alternativa a la esofagectomía, se decidió realizar la resección de la UGE con reconstrucción del tránsito en Y-de-Roux. Se conservó el estómago, el cual podría servir como órgano de reemplazo ante un eventual fracaso del procedimiento realizado. La paciente evolucionó favorablemente, con franca mejoría de la disfagia y ausencia de reflujo gastroesofágico.
Palabras claves. Acalasia, disfagia recurrente, acalasia recurrente, alteraciones motoras esofágicas, cirugía de acalasia.
Resection of the gastroesophageal junction + Roux-en-Y reconstruction: a new alternative for the treatment of recurrent achalasia
Summary
Esophageal achalasia is an unfrequent disease. Unless contraindicated, surgery (Heller myotomy + laparoscopic fundoplication) represents the best treatment option, with short and long terms demonstrated effectiveness. However, it is not perfect, and these particular subset of patients represent a real challenge. Treatment options in patients in whom surgery failed vary from endoscopic dilations, redo-myotomies, and even esophagectomies. We report a case with persistence of symptoms (dysfagia) after two Heller myotomies + partial fudoplications, multiple endoscopic dilations and inyection of botulinum toxin. Before referral, the patient underwent a third operation, in which access to the gastroesophageal junction was not possible due to intense adhesions. As an alternative to esophagectomy, we offered the patient to perform the resection of the gastroesophageal junction along with a Roux-en-Y reconstruction. The gastric remanent was preserved, and could potentially serve as the organ to replace the esophagus if the procedure fails to relieve symptoms. The clinical outcome of the patient was excellent, with resolution of dysphagia and abscence of gastroesophageal relux symptoms.
Key words. Achalasia, recurrent dysphagia, recurrent achalasia, esophageal motility disorders, achalasia surgery.
Abreviaturas
UGE: unión gastroesofágica.
EEI: esfínter esofágico inferior.
SEGD: seriada esofagogastroduodenal.
POEM: per oral esophageal myotomy.
VEDA: videoendoscopía digestiva alta.
La acalasia es una patología poco frecuente con una incidencia aproximada de 0,5 -1,2 cada 100.000 habitantes, aunque reportes recientes indican que estos números han aumentado a 1,6 /100.000 habitantes.1 Es definida como un trastorno motor del esófago que presenta en la manometría esofágica un 100% de aperistalsis del cuerpo esofágico, generalmente asociada a una ausencia (o incompleta) de la relajación del EEI frente a las degluciones.
La gran mayoría de los casos son de etiología desconocida; existen estudios que asocian como causa subyacente mecanismos autoinmunes, infecciosos, genéticos, neurodegenerativos y hereditarios. La hipótesis más aceptada es la que sugiere la participación de factores virales y autoinmunes que generan la cascada inflamatoria y la pérdida o daño selectivo de las células ganglionares en el plexo mientérico de Auerbach.2
El síntoma característico es la disfagia, la cual suele ser progresiva y asociada a pérdida de peso secundaria. Otros síntomas incluyen regurgitación, dolor retroesternal asociado a degluciones y síntomas respiratorios secundarios a aspiración.
Los estudios complementarios deben incluir una SEGD que delineará la anatomía esófago-gástrica, una VEDA para descartar lesión orgánica y la ya mencionada manometría esofágica, la cual establece el diagnóstico.3
El objetivo del tratamiento es paliar los síntomas, lo cual se logra mejorando el vaciamiento esofágico. La disrupción de las fibras musculares longitudinales y circulares de la región inferior del esófago, UGE y de los primeros 3 cm de la vertiente gástrica es lo que se debe realizar durante el procedimiento quirúrgico denominado miotomía de Heller. Dicho procedimiento, realizado por vía laparoscópica, representa el gold standard para el tratamiento de la acalasia esofágica. El procedimiento se asocia a la confección de una válvula antirreflujo para disminuir el reflujo gastroesofágico iatrogénico creado por la miotomía. La tasa global de éxito para la resolución de la disfagia es elevada (85 – 90%).4
El pequeño subgrupo de pacientes en los cuales la disfagia recidiva representan un gran desafío. En ellos, la re-operación es sumamente compleja. Esta situación pone en primera línea de tratamiento a las opciones conservadoras que incluyen: dilataciones endoscópicas, inyección de toxina botulínica o al POEM.
Ante el fracaso de las alternativas endoscópicas, se aconseja una re-cirugía. Cada una de las opciones actualmente disponibles, tienen sus pros y contras. Debido a ello, decidimos innovar realizando la resección de la unión gastroesofágica y una reconstrucción en Y-de-Roux como alternativa a la esofagectomía u otro tipo de tratamiento quirúrgico.
Caso clínico
Mujer de 63 años. Antecedentes relacionados de operación de Heller + fundoplicatura de Dor por acalasia. Ante la recidiva del síntoma fue re-operada, confeccionándole una re-miotomía. Nuevamente recurren los síntomas. Se realizan tratamientos endoscópicos conservadores (dilatación y toxina botulínica). Fue sometida a una tercera operación en la cual no pudo accederse a la UGE por las adherencias de las cirugías previas. Frente a la persistencia de la disfagia y la pérdida de peso, es derivada al Hospital de Gastroenterología. Como enfermedad concomitante, la paciente presenta diabetes tipo 2.
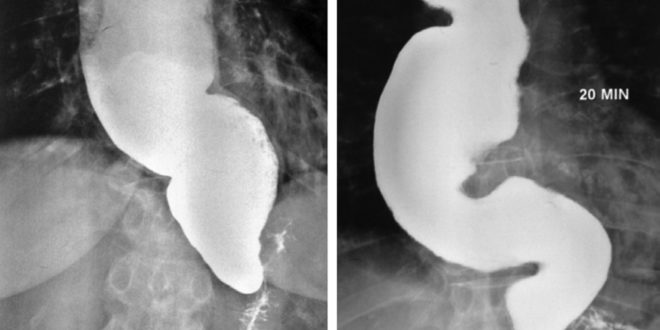
De acuerdo a nuestro protocolo, fue estudiada con: SEGD, VEDA y manometría esofágica. La SEGD demostró un marcado aumento del diámetro esofágico con lento pasaje del contraste a través del cardias (Figura 1). En la VEDA se observa dilatación esofágica con restos alimentarios, sin poder progresar el endoscopio a estómago por estrechamiento a nivel del cardias. El diagnóstico se realiza con una manometría esofágica que revela 100% de aperistalsis del cuerpo esofágico asociado a ondas de baja amplitud (21,7 mmHg), larga duración (7,4 segundos) y simultáneas no lográndose evidenciar el EEI por la estrechez esofágica a nivel del tercio inferior.
Frente al diagnóstico de acalasia esofágica con recidiva de la disfagia, y luego de 3 re-operaciones y fracaso de tratamientos conservadores endoscópicos, se decide la re-operación.
Luego de evaluar distintas opciones, la decisión fue la de realizar una intervención quirúrgica hasta la fecha no reportada en la literatura. Dicho procedimiento consiste en realizar la resección de la UGE + reconstrucción en Y-de-Roux. El estómago remanente no es resecado.
La paciente evoluciona con una fístula de la anastomosis esófago-yeyunal, constatada por una SEGD al sexto día postoperatorio, la cual es manejada en forma conservadora hasta el cierre de la misma.
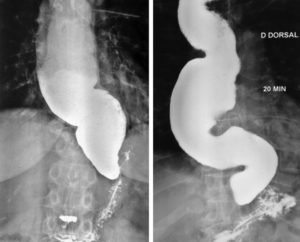
Actualmente, y luego de 1 año de seguimiento, la paciente niega disfagia y/o reflujo gastroesofágico. La SEGD post-operatoria muestra un buen pasaje del contraste a través de la anastomosis, sin retardo en el vaciamiento esofágico (Figura 2).
Discusión
En reglas generales, el tratamiento de la acalasia está enfocado a la paliación de los síntomas. En sus diversas variantes, está dirigido a generar la relajación, debilitación o rotura de las fibras musculares del EEI. Las opciones terapéuticas son variadas con diferentes porcentajes de éxito a mediano y largo plazo, existiendo consenso en que la cirugía (operación de Heller + válvula antirreflujo) es el método más eficaz para la mejoría de síntomas. Sin embargo, existe una tasa de fracaso de aproximadamente el 10 – 15%. En la literatura mundial, de forma inconsistente, se consideran algunos factores preoperatorios que predicen un mal resultado luego de la miotomía, como son la disfagia preoperatoria grave, el EEI hipotensivo (< 35 mmHg), el esófago sigmoideo y la realización de dilataciones endoscópicas con balón y utilización de toxina botulínica previo a la miotomía.5 El manejo de este subgrupo de pacientes es controversial.
Las causas más importantes de falla de la cirugía son:
- Miotomía incompleta: inadecuada sección en longitud o profundidad de las fibras musculares. Se recomienda realizar una miotomía extendida, es decir, sección de las fibras musculares longitudinales y circulares esofágicas por lo menos 4 cm por arriba de la UGE y una miotomía distal hacia estómago de por lo menos 3 cm. Clínicamente, la disfagia no mejora post-procedimiento o aparece en el postoperatorio temprano.
- Cicatrización fibrótica de la miotomía: habitualmente, la recidiva clínica aparece en el postoperatorio tardío.
- Cáncer: es conocida la asociación entre la acalasia y el cáncer de esó
- Una vez detectado el fracaso del tratamiento, se debe re-estudiar al paciente con SEGD, VEDA y manometría esofá De esta forma, se podrá diagnosticar la causa de la disfagia e implementar la terapéutica adecuada. Debido a la complejidad de estas re-operaciones, la primera línea de tratamiento está representada por las terapéuticas conservadoras, en la cuales se evita el acceso al área fibrótica generada por la cirugía.
- Existen múltiples opciones frente a la persistencia de los sí Las no quirúrgicas incluyen a la inyección de toxina botulínica, la dilatación endoscópica con balón y el POEM. La inyección de toxina botulínica conlleva un porcentaje de éxito del 71% luego del año de aplicación; es una técnica segura, pero con eficacia limitada a largo plazo.6 La dilatación endoscópica con balón permite quebrar fácilmente la barrera creada por una miotomía incompleta o una fibrosis. Lamentablemente, acarrea el riesgo de perforación, que es de alrededor del 5% con cada dilatación.7 Finalmente cabe destacar el POEM. Yokohama y col, reportaron sobre el uso del POEM en 10 pacientes con disfagia persistente o recurrente después de la miotomía de Heller o dilatación neumática, relevando mejoría sintomática y menores presiones de reposo del EEI en un seguimiento a corto plazo.8 Aún se deben realizar más estudios con seguimientos prolongados para indicar esta técnica, pero se debe tener en cuenta en un futuro no muy lejano, y contraponer los beneficios del abordaje endoscópico con su talón de Aquiles, representado por el reflujo gastroesofágico post-procedimiento. Diversos reportes han mostrado que el mismo llega a cifras que rondan el 50% al año de seguimiento.
- El fracaso de las opciones conservadoras nos obliga a pensar en alternativas quirú Las mismas son múltiples, y con diferentes resultados en términos de morbimortalidad, secuelas y tasa de éxito. Desde el punto de vista estrictamente técnico, se debe recalcar que las re-operaciones de patología funcional esofágica son sumamente dificultosas. Entre las distintas opciones quirúrgicas encontramos a la realización de una re-miotomía + valvuloplastia. La mayoría de los pacientes mejoran sustancialmente con la reintervención, la cual se puede realizar por vía laparoscópica.9 En casos de fibrosis marcada, puede optarse por realizar la miotomía en la cara posterior y evitar así un terreno muy alterado por la cirugía previa.
- En el caso presentado, la paciente fue sometida a tres cirugías (miotomía + valvuloplastia parcial; re-miotomía + valvuloplastia parcial y laparoscopía exploradora) y a dos tratamientos con toxina botulínica y dilatación endoscópica con balón. Frente a la ausencia de resultados satisfactorios, se genera la necesidad de discutir una alternativa quirúrgica a la re-miotomí Basados en la bibliografía, las opciones existentes y a destacar son:
- Cardioplastia con gastrectomía parcial en Y-de- Roux. Procedimiento conocido como operación de Serra-Doria en la que se realiza una anastomosis latero-lateral entre el esófago y el fundus gástrico y una resección gástrica parcial, presentando un buen vaciamiento gástrico y baja mortalidad, pudiendo existir riesgo de perforación, fístulas en un 10% de los pacientes y principalmente esofagitis por reflujo.10 Dado que el procedimiento involucra una gastrectomía parcial, el mismo imposibilita la utilización del estómago como elemento de reemplazo esofágico, en caso de ser necesario por fracaso sintomático.
- Esofagogastrectomía polar superior. Es una cirugía poco utilizada actualmente, en la que se debe confeccionar un tubo gástrico con el remanente del estómago y reconstruir el tránsito con una anastomosis esófago-gástrica a nivel torá Las contras de este procedimiento están representadas por el riesgo de fístulas mediastinales (elevada morbimortalidad) y la certeza de crear una enfermedad por reflujo.
- Esofaguectomía. Considerada como última opción, y de salvataje en el tratamiento de la acalasia. En comparación con las otras opciones, conlleva elevada morbimortalidad.11
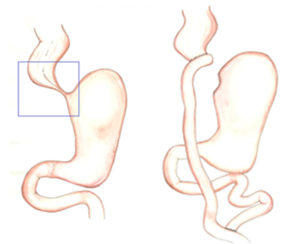
Debido a que todos estos procedimiento tienen sus ventajas y desventajas, y buscando una opción superadora, hemos decidido realizar en la paciente en cuestión un procedimiento que resuelva la disfagia, que evite la secuela del reflujo gastroesofágico, que permita conservar el órgano de reemplazo natural del esófago ante una eventual cirugía futura y que conlleve una morbimortalidad aceptable. La resección de la unión gastroesofágica + reconstrucción del tránsito en Y-de-Roux, si bien no se encuentra descripta para tratar la acalasia, es un procedimiento que reúne todos estos preceptos. Desde el punto de vista técnico quirúrgico, la operación consiste en la resección de la UGE (previa disección de la zona y rectificación del esófago). La resección abarca el esófago distal (aproximadamente 2 cm por sobre la UGE) y los primeros centímetros de estómago por debajo de la UGE, donde se realiza una sección transversal sobre tejido sano, para luego dirigir la línea de sección gástrica en forma vertical, hacia el ángulo de His. El tránsito se reconstruye con una Y-de-Roux, el asa biliopancreática es de 30 cm y el asa alimentaria de 60 cm. El estómago remanente permanece in situ, queda excluido del pasaje del alimento y se deja intacto para una eventual utilización (esofagectomía + ascenso gástrico) ante un fracaso sintomático del procedimiento descripto (Figura 3, A y B).
Figura 3. A. Resección de la UEG (2 cm por arriba de la UEG y los primeros centímetros del estómago por debajo de la UEG). B. Reconstrucción del tránsito en Y-de-Roux. El estómago remanente permanece in situ.
La excelente evolución sintomática del paciente, tanto en el síntoma disfagia como en la ausencia de aparición de reflujo gastroesofágico, nos hace pensar en que este nuevo procedimiento resulta eficaz como alternativa para el tratamiento de la acalasia recidivada. Lo consideramos un procedimiento que todo cirujano especializado en cirugía esófago-gástrica debe incluir dentro del armamento para tratar casos similares.
Referencias
- O’Neill OM, Johnston BT, Coleman HG. Achalasia: A review of clinical diagnosis, epidemiology, treatment and outcomes. World J Gastroenterol 2013; 19: 5806-5812.
- Seng-Kee Chuah, Pin-I Hsu, Keng-Liang Wu, Deng-Chyang Wu, Wei-Chen Tai, and Chi-Sin Changchien. 2011 update on esophageal achalasia. World J Gastroenterol 2012; 18: 1573- 1578.
- Vaezi MF, Richter JE. Diagnosis and management of achalasia. American College of Gastroenterology. Practice Parameter Committee. Am J Gastroenterol 1999; 94: 3406-3412.
- Zaninotto G, Costantini M, Portale G, Battaglia G, MD, Molena D, Carta A, Costantino M, Nicoletti L, Ancona E. Etiology, Diagnosis, and Treatment of Failures After Laparoscopic Heller Myotomy for Achalasia. Ann Surg 2002; 235: 186-192.
- Zaninotto G, Costantini M, Rizzetto C, Zanatta L, Guirroli E, Portale G, Nicoletti L, Cavallin F, Battaglia G, Ruol A, Ancona E. Four hundred laparoscopic myotomies for esophageal achalasia: a single centre experience. Ann Surg 2008; 248: 986-993.
- Storr M, Born P, Frimberger E, Weigert N, Rosch T, Meining A, Classen M, Allescher H D. Treatment of achalasia: the short-term response to botulinum toxin injection seems to be independent of any kind of pretreatment. BMC Gastroenterol 2002; 2: 19.
- Stefanidis D, Richardson W, Farrell TM, Kohn GP, Augenstein V, Fanelli RD. SAGES guidelines for the Surgical Treatment of Esophageal Achalasia. Surg Endosc 2012; 26: 296-311.
- Onimaru M, Inoue H, Ikeda H, Yoshida A, Santi EG, Sato H, Ito H, Maselli R, Kudo SE. Peroral endoscopic myotomy is a viable option for failed surgical esophagocardiomyotomy instead of redo surgical Heller myotomy: a single center prospective study. J Am Coll Surg 2013; 217: 598-605.
- Wood TW1, Ross SB, Ryan CE, Bowman TA, Jacobi BL, Konstantinidis MG, Rosemurgy AS. Reoperative Heller myotomy: more pain, less gain. Am Surg 2015; 81: 637-645.
- Ponciano H, Cecconello I, Alves L, Ferreira BD, Gama-Rodrigues J. Cardiaplasty and Roux-en-Y partial gastrectomy (Serra-Dória procedure) for reoperation of achalasia. Arq Gastroenterol 2004; 41: 155-161.
- Loviscek MF, Wright AS, Hinojosa MW, Petersen R, Pajitnov D, Oelschlager BK, Pellegrini CA. Recurrent dysphagia after Heller myotomy: is esophagectomy always the answer? J Am Coll Surg 2013; 216: 736-743.
Correspondencia: Federico Cuenca-Abente
Talcahuano 1076, 1º piso. Ciudad Autónoma de Buenos Aires, Argentina
Tel.: (+54) 911 4813-4743
Correo electrónico: federico.cuenca@hospitaludaondo.org
Acta Gastroenterol Latinoam 2016;46(4): 322-326
 Revista ACTA Órgano Oficial de SAGE
Revista ACTA Órgano Oficial de SAGE