Adriana Tevez ID· Harumi Hashimoto ID· María M. Piskorz ID· Tatiana Uehara ID· Esteban González Ballerga ID· Jorge A. Olmos ID
Servicio de Gastroenterologia. Sección Neurogastroenterologia. Hospital de Clínicas José de San Martín. Universidad de Buenos Aires.
Ciudad Autónoma de Buenos Aires, Argentina.
Acta Gastroenterol Latinoam 2023;53(4):347-354
Recibido: 09/11/2023 / Aceptado: 15/12/2023 / Publicado online el 29/12/2023 /
https://doi.org.10.52787/agl.v53i4.363
Resumen
Introducción. Los pacientes con trastornos motores del esófago pueden presentar distintos síntomas. La disfagia es el síntoma más frecuente, pero también pueden presentar síntomas de reflujo (principalmente regurgitación) y/o dolor de pecho. Los datos sobre la prevalencia de los trastornos de la motilidad esofágica, según los diferentes síntomas de presentación en la población argentina, son escasos. Objetivos. Describir el perfil sintomático y determinar la prevalencia de los trastornos motores del esófago sobra la base de cada síntoma. Material y métodos. Análisis retrospectivo de estudios realizados de manera prospectiva. Se incluyeron pacientes con síntomas esofágicos sometidos a manometría esofágica de alta resolución desde enero de 2009 hasta diciembre de 2020. La manometría de alta resolución se realizó con un sistema de 36 sensores de estado sólido circunferencialmente sensibles y los pacientes se clasificaron utilizando la clasificación de Chicago v3.0. Resultados. De los 861 pacientes estudiados (media de edad 57 +/- 16 años; 71,2% mujeres), 304 presentaron disfagia, 462 síntomas de reflujo gastroesofágico, 89 dolor torácico y 6 una combinación de síntomas. Entre los pacientes con disfagia, el 38% presentó acalasia. Entre los pacientes con síntomas de reflujo gastroesofágico, el 63% tuvo una motilidad esofágica normal y el 18% una motilidad esofágica inefectiva. Entre los pacientes con dolor torácico, el 67% tuvo motilidad esofágica normal y el 13% motilidad esofágica inefectiva. El odds ratio para acalasia en pacientes con disfagia fue de 38 (IC 95% 19 – 86, p = 0,000). Conclusión. Los síntomas de reflujo gastroesofágico fueron la forma de presentación más común, seguidos de la disfagia. La acalasia fue el hallazgo manométrico más frecuente entre los pacientes con disfagia y la motilidad esofágica inefectiva en pacientes con reflujo gastroesofágico y dolor torácico. Este estudio destaca la alta prevalencia de acalasia entre los pacientes con disfagia y de motilidad esofágica inefectiva en pacientes con síntomas de reflujo y dolor torácico.
Palabras claves. Trastornos motores esofágicos, disfagia, acalasia.
Prevalence of Motility Disorders in Patients with Esophageal Symptoms
Summary
Introduction. Patients with esophageal motility disorders may present different symptoms. Dysphagia is the most common symptom, but it may also present with reflux symptoms (mainly regurgitation) and/or chest pain. Data on the prevalence of esophageal motility disorders, according to the different presenting symptoms in the Argentine population, are scarce. Aim. To describe the symptom profile and determine the prevalence of esophageal motility disorders based on each symptom. Material and methods. Retrospective analysis of prospectively conducted studies. Patients with esophageal symptoms who underwent high-resolution esophageal manometry from January 2009 to December 2020 were included. High-resolution manometry was performed with a system of 36 circumferentially sensitive solid-state sensors and patients were classified using the Chicago Classification v3.0. Results. Of the 861 patients studied (mean age 57 +/- 16 years; 71.2% women), 304 had dysphagia, 462 had gastroesophageal reflux symptoms, 89 had chest pain, and 6 had a combination of symptoms. Among patients with dysphagia, 38.16% had achalasia. Among patients with gastroesophageal reflux symptoms, 63.2% had normal esophageal motility and 18% had ineffective esophageal motility. Among patients with chest pain, 67% had normal esophageal motility and 13% had ineffective esophageal motility. The odds ratio for achalasia in patients with dysphagia was 38 (95%
CI 19-86, p = 0.000). Conclusion. Gastroesophageal reflux symptoms were the most common presentation, followed by dysphagia. Achalasia was the most common manometric finding in patients with dysphagia and ineffective esophageal motility in patients with gastroesophageal reflux and chest pain. This study highlights the high prevalence of achalasia in patients with dysphagia and ineffective esophageal motility in patients with gastroesophageal reflux and chest pain.
Keywords. Esophageal motility disorders, dysphagia, achalasia.
Abreviaturas
MARE: Manometría esofágica de alta resolución.
ERGE: Enfermedad por reflujo gastroesofágico.
CC: Clasificación de Chicago.
UEG: Unión esofagogástrica.
EED: Espasmo esofágico distal.
MEI: Motilidad esofágica ineficaz.
VEDA: Videoendoscopía digestiva alta.
EEI: Esfínter esofágico inferior.
Introducción
Los trastornos de la motilidad esofágica consisten en una complicada variedad de alteraciones asociadas con síntomas como la disfagia, los síntomas de reflujo gastroesofágico (principalmente regurgitación) y el dolor torácico no cardiogénico.1 La presentación clínica puede ser desconcertante, especialmente cuando los síntomas de presentación son pirosis o dolor torácico en lugar de disfagia.2
La manometría esofágica se considera el patrón de oro para evaluar la función motora esofágica.3 El objetivo de las pruebas de motilidad esofágica es revelar anomalías, mediante la evaluación de la función del esófago y sus esfínteres.4 Desde el primer registro de la presión esofágica a finales de la década de 1950, el avance tecnológico en los sistemas de manometría ha sido significativo.5 Actualmente, no hay duda de que la manometría esofágica de alta resolución (MARE) es superior a la convencional cuando se sospecha un trastorno motor del esófago. Esta prueba utiliza un dispositivo manométrico con 36 sensores de estado sólido, sensibles circunferencialmente, espaciados a intervalos de 1 cm, junto con una computadora designada y un software personalizado para trazar y analizar la presión topográfica.6
La clasificación de Chicago (CC) describe los trastornos de la motilidad esofágica basándose no solo en la apariencia macroscópica de las contracciones esofágicas en el gráfico de Clouse, sino también en el cálculo matemático de diversos parámetros de las contracciones. Hasta la reciente aparición de la Clasificación de Chicago v4.0,7 la Clasificación de Chicago v3.0 era la utilizada en todo el mundo para clasificar y tratar los trastornos motores esofágicos.8 La clasificación de Chicago v3.0 utiliza un enfoque jerárquico, priorizando secuencialmente (a) trastornos del flujo de salida de la unión esofagogástrica (UEG) (acalasia subtipos I-III y obstrucción del flujo de salida de la UEG); (b) trastornos mayores de la peristalsis (ausencia de contractilidad, espasmo esofágico distal [EED], esófago hipercontráctil), y (c) trastornos menores de la peristalsis (motilidad esofágica inefectiva [MEI] y peristalsis fragmentada).8
Los datos sobre la prevalencia de los trastornos de la motilidad esofágica, según los diferentes síntomas de presentación en la población latinoamericana, son escasos.
Nuestro objetivo fue el de describir el perfil sintomático y determinar la prevalencia de los trastornos motores del esófago sobre la base de cada síntoma, en pacientes que concurrieron a un hospital de tercer nivel de atención en Ciudad Autónoma de Buenos Aires, Argentina.
Material y métodos
Se analizaron retrospectivamente registros de pacientes evaluados prospectivamente que presentaron síntomas esofágicos. A todos los pacientes, luego de una anamnesis exhaustiva y una endoscopía digestiva alta, se les realizó una MARE en la Sección de Neurogastroenterología del Hospital de Clínicas José de San Martín, en la Ciudad Autónoma de Buenos Aires, Argentina, desde enero de 2009 hasta diciembre de 2020. Los criterios de inclusión fueron: edad entre 18 y 80 años, síntomas esofágicos de al menos 1 mes de duración, videoendoscopía digestiva alta (VEDA) que descartara organicidad y su resultado fuera normal o sugestivo de un trastorno motor primario y con biopsias para esofagitis eosinofílica negativas. Los criterios de exclusión fueron: incapacidad para colocar el catéter de manometría más allá del esfínter esofágico inferior (EEI), diabetes no controlada, enfermedad cardiopulmonar avanzada, enfermedad tiroidea no controlada, enfermedad psiquiátrica no controlada, síntomas supraesofágicos sin síndrome esofágico y cirugía esofágica previa.
Manometría esofágica
La manometría esofágica se realizó después de al menos 8 h de ayuno, utilizando un sistema de manometría de estado sólido de alta resolución de 36 sensores (Sandhill Scientific Inc.). Se utilizó la clasificación de Chicago v3.0 para clasificar los trastornos de la motilidad.8
Trastornos de la obstrucción del flujo de salida de la UEG
Acalasia:
• Tipo I (acalasia clásica): mediana del IRP elevada (> 21 mmHg*), 100% peristalsis fallida (DCI
< 450 mmHg-s-cm).
• Tipo II (con compresión esofágica): mediana del IRP elevada, 100% peristalsis fallida, presurización panesofágica en el 20% de los tragos.
• Tipo III (acalasia espástica): mediana del IRP elevada, con contracciones prematuras (espásticas), DCI > 450 mmHg-s-cm en más del 20% de los tragos.
Obstrucción del flujo de salida de la UEG: mediana del IRP elevada (> 21 mmHg*), con evidencia suficiente de perístasis, como para no cumplir con los criterios para acalasia Tipo I-III.
Trastornos mayores de la peristalsis
Ausencia de contractilidad: mediana del IRP normal, 100% de peristalsis fallida.
Espasmo esofágico distal: mediana del IRP normal, > o igual 20% de contracciones prematuras con DCI > a 450 mmHg-s-cm.
Esófago hipercontráctil (Jackhammer): al menos dos tragos con DCI > 8000mmHg-s-cm.
Trastornos menores de la peristalsis
Motilidad esofágica inefectiva: > o igual al 50% de tragos inefectivos. Los tragos inefectivos pueden ser fallidos (DCI < 100 mmHg-s-cm) o débiles (DCI > 100 pero < 450 mmHg-s-cm).
Peristalsis fragmentada: > o igual al 50% de contracciones fragmentadas (brechas largas > 5 cm de longitud) con DCI > 450 mmHg-s-cm.
Motilidad esofágica normal: no debe cumplir con ninguna de las clasificaciones anteriores.
* El valor de corte depende del hardware de la manometría, este es el límite para Sandhill Scientific.
Perfil de síntomas
La historia detallada de todos los síntomas esofágicos como disfagia, regurgitación y/o pirosis (ERGE), dolor torácico no cardiogénico y combinación de estos se registró como una variable binaria (sí/no). A todos los pacientes con dolor torácico se les descartaron causas cardiogénicas.
Análisis estadístico
Las variables fueron expresadas como frecuencias y porcentajes. Se realizó un modelo de regresión logística para expresar la fuerza de asociación entre la disfagia y la acalasia, ajustado por edad mayor a 60 años y sexo, cuyo resultado fue expresado como odds ratio (OR) con sus respectivos intervalos de confianza.
Ética
Este estudio fue aprobado por el Comité de Ética del Hospital de Clínicas José de San Martín. El investigador se comprometió a cumplir con la declaración de Helsinki versión 2000. Los pacientes firmaron un consentimiento informado para la realización del estudio y la utilización de los datos con fines de investigación, manteniendo el anonimato.
Resultados
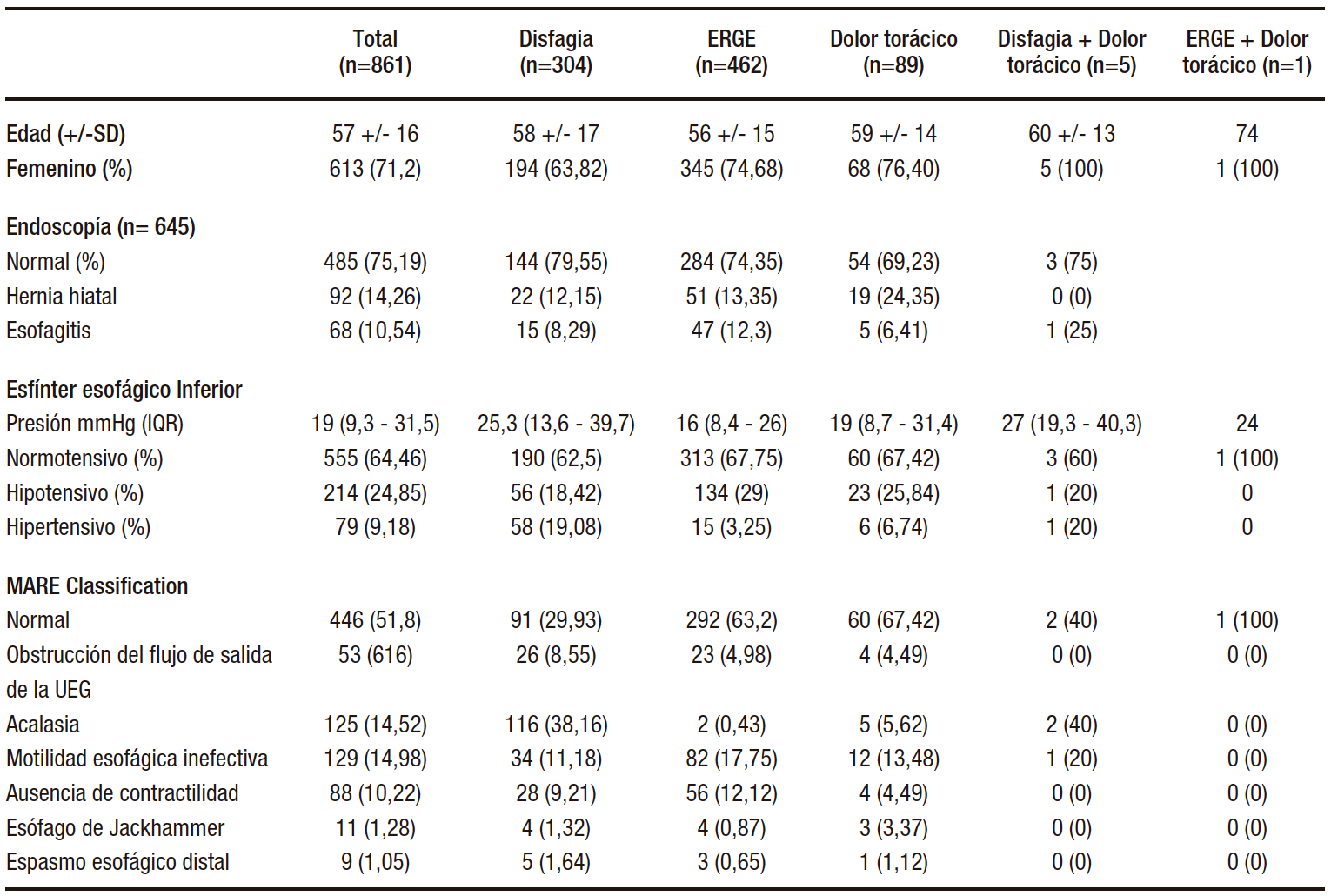
Se examinaron los datos de 904 pacientes a los que se les realizó una MARE. De estos, 43 pacientes fueron excluidos por presentar una cirugía esofágica previa. Los 861 pacientes restantes se incluyeron para análisis adicionales. La media de edad fue 57 +/- 16 años y el 71% (n= 613) eran mujeres.
Comparación según los síntomas de presentación
Del total de 861 pacientes, 304 (35%) pacientes presentaron disfagia, 462 (54%) síntomas de ERGE, 89 (10%) dolor torácico, 5 (0,6%) disfagia y dolor torácico y 1 (0,1%) síntomas de ERGE y dolor torácico.
La comparación del perfil demográfico y manométrico de estos grupos de pacientes se muestra en la Tabla 1.
Tabla 1. Perfil demográfico y manométrico en base a los síntomas de presentación
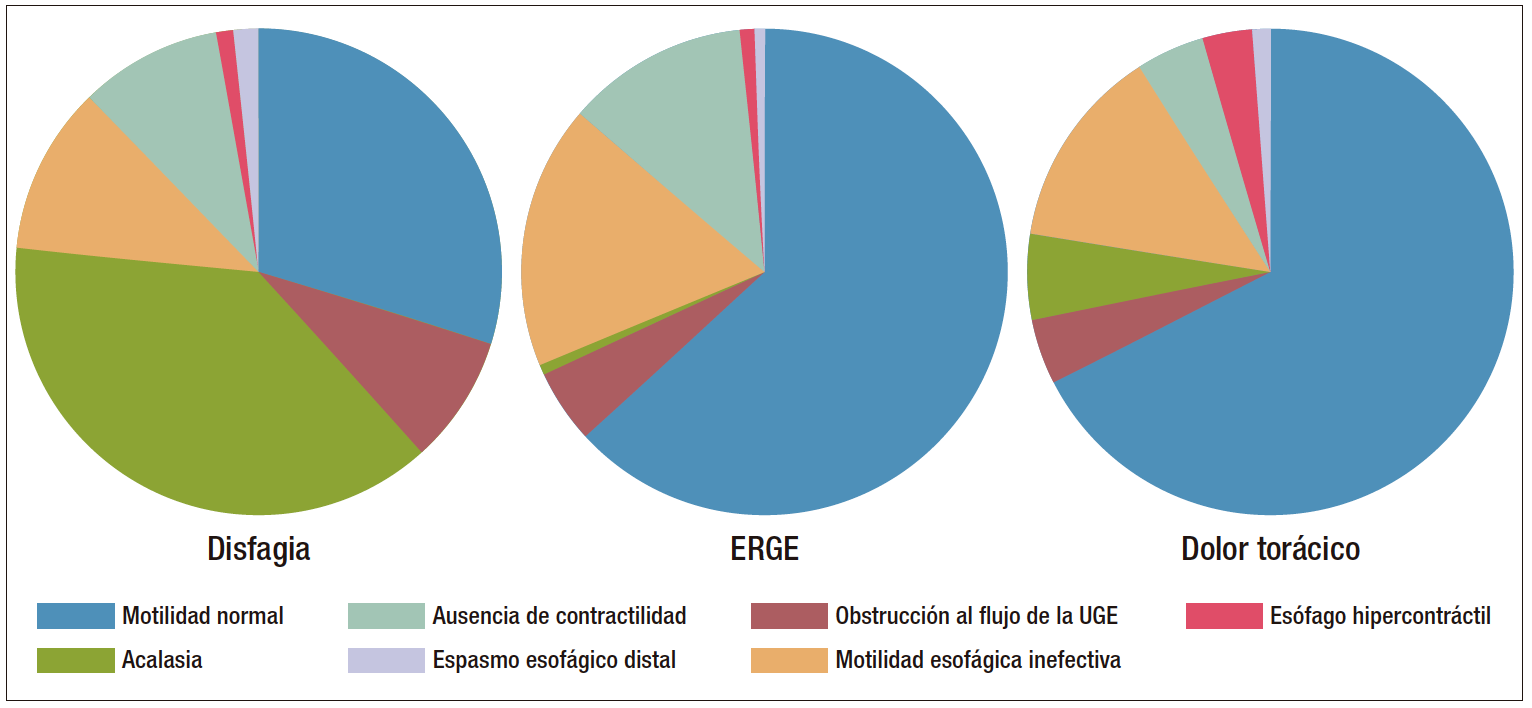
Los hallazgos de la MARE en estos grupos fueron los siguientes (Figura 1):
– Pacientes con disfagia (n= 304): entre estos pacientes, la anomalía manométrica más común fue la acalasia (38%), seguida por manometría normal y motilidad esofágica inefectiva (MEI).
– Pacientes con síntomas de ERGE (n= 462): entre estos pacientes, el hallazgo manométrico más común fue la motilidad esofágica normal (63%), seguida de motilidad esofágica inefectiva y ausencia de contractilidad.
– Pacientes con dolor torácico (n= 89): entre estos pacientes, el hallazgo manométrico más común fue la motilidad esofágica normal (67%), seguida de la motilidad esofágica inefectiva.
En general, la motilidad normal fue el diagnóstico más común, seguido de MEI. La acalasia fue el diagnóstico más frecuente en pacientes con disfagia.
Comparación según el diagnóstico manométrico
Observamos que 53 pacientes tuvieron obstrucción del flujo de salida del UGE, 125 acalasia, 129 MEI, 88 ausencia de contractilidad, 11 esófago de Jackhammer, 9 espasmo esofágico distal y 446 manometría normal. Los perfiles demográficos y sintomáticos de los pacientes sobre la base de los hallazgos de la MARE se describen en la Tabla 2. Los pacientes en el grupo de espasmo esofágico distal fueron los de mayor edad y había más mujeres en el grupo de ausencia de contractilidad.
Tabla 2. Perfil demográfico y sintomático de los pacientes en base a los hallazgos de la MARE
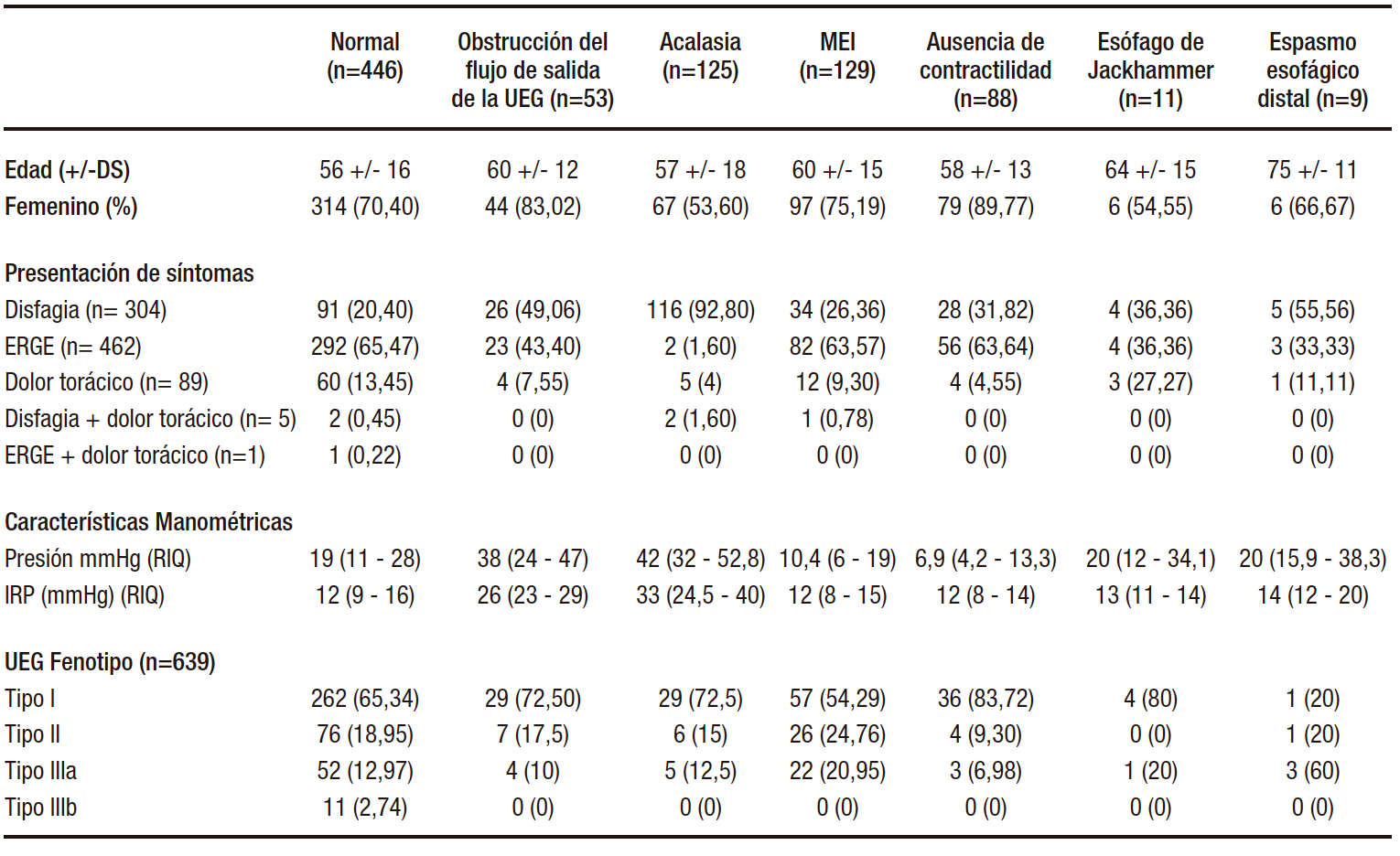
La disfagia fue el síntoma de presentación predominante en el 93% de los pacientes con acalasia y en el 49% de los pacientes con obstrucción del flujo de salida de la UGE.
Los síntomas de ERGE fueron los síntomas predominantes en pacientes con MEI (64%), contractilidad ausente (64%) y en pacientes con motilidad normal (65%).
En el grupo de pacientes con diagnóstico manométrico de acalasia, el 26% correspondió al subtipo I, el 66% al subtipo II y el 8% al subtipo III. El OR para acalasia en pacientes con disfagia fue de 36 (IC 95% 18 – 73, p = 0,000).
Entre los pacientes con contractilidad ausente, el 69% tenía esclerosis sistémica.
Los pacientes con acalasia presentaron una presión media de reposo del EEI significativamente mayor
(42 mmHg) en comparación con aquellos con obstrucción del flujo de salida de la UGE (38 mmHg), esófago de Jackhammer (20 mmHg), espasmo esofágico distal (20 mmHg), MEI (10,4 mmHg) y contractilidad ausente (6,4 mmHg).
Además, los pacientes con acalasia presentaron una presión de relajación integrada (IRP) significativamente mayor (33 mmHg) en comparación con aquellos con MEI (12 mmHg), motilidad normal (12 mmHg) y ausencia de contractilidad (12 mmHg).
Discusión
En este estudio, el 48% de los pacientes presentó un trastorno motor, de acuerdo con la clasificación de Chicago v3.0. La MEI fue el patrón manométrico más común, seguido de la acalasia, la ausencia de contractilidad, la obstrucción de flujo de salida de la UGE, el esófago de Jackhammer y, por último, el EED.
Sobre la base de los síntomas evaluados en nuestros pacientes, la mayoría presentó síntomas de ERGE, seguido de disfagia esofágica y dolor de pecho. En particular, en pacientes con disfagia, el trastorno motor más frecuente resultó ser la acalasia y en pacientes con ERGE y dolor torácico, la motilidad normal seguida de la MEI. Consideramos que es fundamental contar con estos datos en nuestra población, ya que sobre esto se ancla la probabilidad pretest que se utiliza para evaluar las diferentes metodologías diagnósticas.
Ante la sospecha de un trastorno motor del esófago, es fundamental la realización de una MARE. Esta tecnología ha demostrado ampliamente ser superior a la manometría convencional, no solo con relación al avance tecnológico, sino también al aporte en el conocimiento de la fisiopatogenia y la interpretación de los trastornos motores del esófago.
En nuestro estudio, los pacientes con síntomas de ERGE presentaron como hallazgo manométrico principal motilidad esofágica normal, seguido por MEI y ausencia de contractilidad. Estos datos se correlacionan con un estudio de Urs Diener y col., en el que se evaluó a 1006 pacientes con diagnóstico de ERGE, de los cuales 563 (56%) presentaban un patrón manométrico normal, seguido de 216 (21%) MEI.9 Por otro lado, en un estudio taiwanés, S-C Ho y col. evaluaron a 89 pacientes con regurgitación y pirosis como sintomatología cardinal y realizaron estudios manométricos. El 49% tuvo un patrón de MEI, mientras que el 44% tenía un patrón normal.10
En nuestro estudio, la disfagia fue el segundo síntoma más prevalente. En este grupo de pacientes con disfagia como síntoma dominante el trastorno motor más frecuentemente diagnosticado fue la acalasia, seguido de manometría normal y MEI.
Nuestros resultados coinciden con otros estudios en que la acalasia es el principal trastorno motor en pacientes con disfagia. En un estudio de Pandolfino y col. se analizaron 396 MARE de pacientes, en el departamento de medicina de la Universidad Northwestern de Chicago, de las cuales 117 presentaban IRP alterado (> 14). El 62% de estas cumplían criterios de acalasia (40 tenían acalasia tipo I y 33 acalasia tipo II).11 En un estudio taiwanés, de C.-C. Yeh y col. en el que se evaluaron a 120 pacientes con disfagia como único síntoma, el trastorno motor más frecuente fue la acalasia (55%), seguida de MEI (13%).12 Asimismo, en el estudio indio de Mayank Jain y col. en el que se evaluaron con MARE a 154 pacientes, 71 pacientes con disfagia presentaron acalasia (45%) y 35 (23%) MEI.13 Por otro lado, en un estudio de Wan y col. del hospital de la Universidad de Jilin, China, de 236 pacientes con disfagia, la MEI fue el trastorno motor esofágico más común (39%), seguido de la acalasia (19%).14
El 10% de los pacientes de nuestra población presentaron dolor torácico no cardiogénico. En ellos, el hallazgo manométrico más común fue la motilidad esofágica normal, seguido de MEI. Estos datos coinciden con los de un estudio indio de M. Jain y col., en el que evaluaron a 154 pacientes, de los cuales 16 (10%) presentaron DTNC. Entre estos, el 50% tenía motilidad esofágica normal, el 31% MEI y el 19% tuvo trastornos mayores de la motilidad como acalasia y ausencia de la peristalsis.13
Otros estudios latinoamericanos no son comparables porque fueron realizados con manometría esofágica convencional. Uno de ellos es el estudio uruguayo de A. C. Pose y col., en el cual fueron evaluados 104 pacientes, 7 de los cuales presentaban como sintomatología DTNC. De estos, todos tenían un trazado manométrico anormal, 2 (29%) trastorno motor inespecífico, 1 (14%) acalasia, 1 (14%) EED, 1 (14%) EEI hipotensivo.15 En el estudio brasileño de E. M. Oliveira Lemme y col., se evaluó a 240 pacientes con DTNC; de ellos, 151 presentaron una manometría esofágica convencional alterada, 60 de estos tenían un trastorno motor inespecífico, y 15 (6%) nutcracker, 6 (2,5%) acalasia y 4 (1,6%) espasmo esofágico difuso.16 En un estudio realizado en Chile por Henriquez y col. en 5440 pacientes con síntomas esofágicos, el 19% tenía una manometría esofágica normal, el 60% tenía actividad motora inespecífica, el 13% tenía esófago en cascanueces, el 5% tenía espasmo esofágico difuso y el 2% tenía acalasia.17
En un estudio realizado en Ecuador por Touma y col., se analizaron los hallazgos de MARE en 71 pacientes con síntomas de ERGE. Al igual que en nuestro trabajo, el hallazgo manométrico principal resultó ser la motilidad normal, y el trastorno motor principal la MEI (57%).18
Según nuestro conocimiento, este es el primer estudio realizado en la Argentina sobre los síntomas esofágicos y su relación con los trastornos motores esofágicos, realizado sobre la base de MARE y la Clasificación de Chicago, en una cohorte significativamente grande. En relación con las limitaciones, al tratarse de un estudio realizado en un centro de atención terciaria, es posible que los resultados no se puedan extrapolar a otras poblaciones. Nuestra población de pacientes puede estar sesgada, dado que se trata de un centro de tercer nivel y la mayoría de los pacientes son derivados para una evaluación adicional. Las fortalezas del estudio son que se realizó en un número muy importante de pacientes altamente seleccionados, a los que se les había descartado previamente organicidad esofágica, incluyendo la esofagitis eosinofílica.
Conclusión
Los síntomas de reflujo gastroesofágico fueron la forma de presentación más común, seguido de la disfagia. La acalasia fue el hallazgo manométrico más frecuente entre los pacientes con disfagia y la motilidad esofágica inefectiva en pacientes con reflujo gastroesofágico y dolor torácico. Este estudio destaca la alta prevalencia de acalasia entre los pacientes con disfagia.
Consentimiento para la publicación. Se obtuvo el consentimiento informado por escrito del paciente o su padre, tutor o familiar, para la publicación de los datos y/o imágenes clínicas en beneficio de la ciencia. La copia del formulario de consentimiento se encuentra disponible para los editores de esta revista.
Propiedad Intelectual. Los autores declaran que los datos, las figuras y las tablas presentes en el manuscrito son originales y se realizaron en sus instituciones pertenecientes.
Financiamiento. Los autores declaran que no hubo fuentes de financiación externas.
Conflictos de interés. Los autores declaran no tener conflictos de interés en relación con este artículo.
Aviso de derechos de autor
© 2023 Acta Gastroenterológica Latinoamericana. Este es un artículo de acceso abierto publicado bajo los términos de la Licencia Creative Commons Attribution (CC BY-NC-SA 4.0), la cual permite el uso, la distribución y la reproducción de forma no comercial, siempre que se cite al autor y la fuente original.
Cite este artículo como: Tevez A, Hashimoto H, Piskorz M M y col. Prevalencia de trastornos motores en pacientes con síntomas esofágicos. Acta Gastroenterol Latinoam. 2023;53(4):347-354. https://doi.org.10.52787/agl.v53i4.363
Referencias
- Richter JE. Oesophageal motility disorders (Internet). The Lancet. 2001;358:823-8. Disponible en: http://dx.doi.org/10.1016/s0140-6736(01)05973-6
- Patti MG, Gorodner MV, Galvani C, Tedesco P, Fisichella PM, Ostroff JW, et al. Spectrum of esophageal motility disorders: implications for diagnosis and treatment. Arch Surg. 2005;140(5):442-8; discusión: 448-9.
- Pandolfino JE, Kahrilas PJ. AGA technical review on the clinical use of esophageal manometry (Internet). Gastroenterology. 2005;128:209-24. Disponible en: http://dx.doi.org/10.1053/j.gastro.2004.11.008
- Spechler SJ, Castell DO. Classification of oesophageal motility abnormalities. Gut. 2001;49(1):145-51.
- Code F. An Atlas of Esophageal Motility in Health and Disease. Thomas, Springfield, III. 1958
- Song JY, Park MI, Kim DH, Yoo CH, Park SJ, Moon W, et al. Reinterpretation of follow-up, high-resolution manometry for esophageal motility disorders based on the updated Chicago Classification. Gut Liver. 2013;7(3):377-81.
- Yadlapati R, Kahrilas PJ, Fox MR, Bredenoord AJ, Prakash Gyawali C, Roman S, et al. Esophageal motility disorders on high-resolution manometry: Chicago Classification version 4.0©. Neurogastroenterol Motil. 2021;33(1):e14058.
- Kahrilas PJ, Bredenoord AJ, Fox M, Gyawali CP, Roman S, Smout AJPM, et al. The Chicago Classification of esophageal motility disorders, v3.0. Neurogastroenterol Motil. 2015;27(2):160-74.
- Urs Diener, Marco G. Patti, Daniela Molena, Piero M. Fisichella, Lawrence W Way. Esophageal Dysmotility and Gastroesophageal Reflux Disease. Department of Surgery, University of California, San Francisco, San Francisco, Calif. 2001;5(3).
- Ho, SC., Chang, CS., Wu, CY. et al. Ineffective Esophageal Motility Is a Primary Motility Disorder in Gastroesophageal Reflux Disease. Dig Dis Sci 47, 652-656 (2002).
- Pandolfino JE, M.D., Ghosh SK, Ph.D., Rice J, M.D., Clarke JO, M.D., Kwiatek MA, Ph.D., Kahrilas PJ, M.D. Classifying Esophageal Motility by Pressure Topography Characteristics: A Study of 400 Patients and 75 Controls. Am J Gastroenterol. 2008;103:27-37.
- Chia-Chu Y, Chien-Chuan C, Jia-Feng W, Hui-Chuan L, Yi-Chia L, Kao-Lang L, Hsiu-Po W, Ming-Shiang W, Ping-Huei T. Etiologies and clinical characteristics of non-obstructive dysphagia in a Taiwanese population: A prospective study based on high-resolution impedance manometry. https://doi.org/10.1016/j.jfma.2018.12.019
- Jain M, Srinivas M, Bawane P, Venkataraman J. Does Chicago Classification address Symptom Correlation with High-resolution Esophageal Manometry? Euroasian J Hepatogastroenterol. 2017 Jul-Dec;7(2):122-125. DOI: 10.5005/jp-journals-10018-1231. Epub 2017 Sep 29. PMID: 29201792; PMCID: PMC5670253.
- Dan W, Xiu W, Yao Y, Xiaowen X, Jing W, Yuting J, Hong X. Assessment of Esophageal Motility Disorders Using High-resolution Manometry in Esophageal Dysphagia with Normal Endoscopy. J Neurogastroenterol Motil. 2019;25(1).
- Pose AC, Reyes L, Saona G, Umpierre V. Manometría esofágica en pacientes con disfagia, reflujo gastroesofágico y dolor torácico no cardíaco. Utilidad diagnóstica. Rev Med Urug. 2009;25:34-44.
- Lemme EM, Moraes-Filho JP, Domingues G, Firman CG, Pantoja JA. Manometric findings of esophageal motility disorders in 240 Brazilian patients with non-cardiac chest pain. Dis Esophagus. 2000;13(2):117-21.
- Henríquez D Ana, Csendes J Attila, Rencoret P Guillermo, Braghetto M Ítalo. Prevalencia de los diferentes trastornos motores primarios del esófago: Estudio prospectivo de 5.440 casos. Rev. méd. Chile [Internet]. 2007 Oct [citado 2023 Dic 03];135(10):1270-1275. Disponible en: http://www.scielo.cl/scielo.php?script=sci_arttext&pid=S0034-98872007001000006&lng=es
- Ríos Touma CM, Calahorrano Acosta J, Sánchez Gómez P. Trastornos motores esofágicos y su relación con el reflujo gastro-esofágico a través de manometría de alta resolución. Rev Fac Cien Med (Quito). [Internet]. 2017;42(1):98-102 [citado el 25 de noviembre de 2023]. Disponible en: https://revistadigital.uce.edu.ec/index.php/CIENCIAS_MEDICAS/article/view/1524
Correspondencia: Adriana Tevez
Correo electrónico: adrianatevez84@hotmail.com
Acta Gastroenterol Latinoam 2023;53(4)347-354
 Revista ACTA Órgano Oficial de SAGE
Revista ACTA Órgano Oficial de SAGE