Néstor Gómez Cuesta,1, 2, 3 Jorge Ayón Ho,4 Jama Stanley,5 Alba María Caviedes Merchán6
1 Jefe del Departamento de Cirugía, Hospital Clínica Kennedy Policentro.
2 Jefe del Departamento de Gastroenterología, Hospital León Becerra.
3 Profesor de Postgrado de Cirugía, Universidad de Guayaquil.
4 Jefe del Departamento de Imágenes, Hospital Clínica Kennedy Policentro.
5 Coordinador del Departamento de Gastroenterología, Hospital León Becerra.
6 Médico Residente del Departamento de Imágenes, Hospital Clínica Kennedy Policentro.
Guayaquil, Ecuador.
Recibido: 07/10/2014 / Aprobado: 18/09/2015
Resumen
La neumatosis intestinal es una entidad clínica que se describe como la presencia de gas en el interior de la pared intestinal y en el complejo venoso portomesentérico a modo de quistes aéreos sin revestimiento epitelial (rodeados o no por un infiltrado granulomatoso) con células gigantes multinucleadas.1 Es una situación clínica extremadamente rara que ha sido característicamente relacionada con la isquemia intestinal y con alta mortalidad. Presentamos dos casos con reportes tomográficos de neumatosis intestinal, que ingresaron con cuadro clínico de obstrucción intestinal. Los avances recientes en técnicas de imagen, principalmente en tomografía computarizada multicorte (TCMC), permiten un diagnóstico preciso fiable y precoz de estos hallazgos.
Palabras claves. Neumatosis intestinal, isquemia intestinal, TC multicorte.
Intestinal pneumatosis
Summary
The intestinal pneumatosis is a clinical entity that is described as the presence of gas within the intestinal wall and portomesenteric venous complex as an air cysts without surrounded or no epithelial lining by a granulomatous infiltrate with giant cells multinucleic.1 It is a extremely rare clinical entity that has been characteristically associated with intestinal ischemia and high mortality. We present two cases of intestinal pneumatosis tomographic reports, admitted with clinical symptoms of intestinal obstruction. Recent advances in imaging techniques, mainly in multislice computed tomography (MSCT), allow a reliable and accurate early diagnosis of these findings.
Key words. Intestinal pneumatosis, intestinal ischemia, multislice CT.
La neumatosis intestinal (NI) fue descrita por primera vez en 1730 por Du Vernoi, aunque recién en el año 1835 Mayer fue quien le adjudicó el nombre actual.2 Es una patología que se define como la presencia de gas entre las capas de la pared intestinal o en el complejo venoso portomesentérico. Es una entidad clínica poco frecuente y poco entendida aún, que ha sido característicamente relacionada con la isquemia intestinal con consecuencias graves. En un 85% este trastorno es secundario y en un 15% se la considera de carácter idiopático con una mortalidad que varía de acuerdo a los estudios referidos. Sin embargo, hay coincidencia: la NI es un signo y no un diagnóstico que puede comprometer cualquier zona del intestino, ser localizada o extensa e instalarse en la submucosa como en la subserosa parietal. Puede presentarse tanto en adultos como en niños, en pacientes neonatológicos con cuadros de enterocolitis necrotizante, enfermedad asociada a una alta mortalidad.5, 6
El hallazgo de gas portomesentérico parece estar asociado con varias causas además de la isquemia intestinal. En algunos casos se encuentra relacionado con enfermedades intestinales infecciosas e inflamatorias, procedimientos intervencionistas, traumatismos, trasplante de órganos; el pronóstico es favorable y no requieren cirugía.7, 8
Una complicación infrecuente de este cuadro se puede observar ante la presencia de gas en la vena porta, condición clínica asociada a una mortalidad de hasta 50%. Los avances recientes en técnicas de imagen, sobre todo en lo referente a tomografía computarizada (TC), han permitido aumentar la sensibilidad en el diagnóstico de estos hallazgos aun cuando son incipientes. La realización de radiografías convencionales no ayudaría al diagnóstico precoz.9, 10
Casos clínicos
Caso 1
Paciente de sexo masculino, de 55 años de edad, que acude al Servicio de Cirugía Digestiva con un cuadro clínico de dos días de evolución caracterizado por dolor abdominal generalizado tipo cólico, estreñimiento y distención abdominal luego de haber injerido mariscos y vísceras. Se automedica aplicándose un enema fleet, metronidazol 500 mg y dextropropoxifeno una sola dosis en 24 horas. El dolor no cedió, se decide realizar TC de abdomen helicoidal multicorte 64, la cual reporta dilatación de asas intestinales y la presencia de gas en la pared intestinal. Ante el examen físico, el paciente presenta buenas condiciones clínicas. Es ingresado y durante su hospitalización fue tratado con hidratación parenteral, metronidazol 500 mg intravenoso cada 8 hs, ranitidina 50 mg intravenosa cada 8 hs y metoclopramida 10 mg intravenoso cada 8 hs. A las 24 horas disminuye el dolor abdominal, con deposiciones y presencia de flatos. Evolucionó en forma favorable con regresión total de su sintomatología gastrointestinal, motivo por el cual es dado de alta después de tres días de hospitalización. Desde esa fecha en los controles ambulatorios no ha presentado evidencias de recidiva del cuadro clínico.
Caso 2
Paciente de sexo femenino de 58 años de edad, que ingresó por el servicio de emergencia por agudización de su EPOC secundaria a un proceso infeccioso bronquial agregado, que no ha cedido con antibioticoterapia por vía oral. Al examen físico la paciente ingresó disneica, pálida pero colaboradora. Examen físico: tórax asimétrico, con roncus y sibilancias en ambos hemitórax y ruidos cardíacos disminuidos; abdomen globuloso, blando, depresible, con ruidos hidroaéreos disminuidos. A las 48 horas de su ingreso la paciente presentó aumento de la distensión abdominal, por lo que se le realizó tomografía computarizada de abdomen, la cual revela dilatación de asas intestinales y presencia de líquido libre en cavidad pélvica. Se decide manejo conservador con hidratación, oxigenoterapia y el uso empírico de antibioticoterapia, pero por su antecedente pulmonar la paciente sufre una descompensación y fallece.
Discusión
Se define la NI como la presencia de gas en el espesor de la pared intestinal. Esta definición correspondería a un hallazgo radiológico y no a un diagnóstico etiológico, ya que el origen de esta entidad puede variar desde procesos benignos hasta situaciones intestinales fulminantes. Otros términos que se han empleado para designar a esta entidad son: neumatosis intestinal coli, neumatosis cistoides intestinorum, neumatosis intestinales cistoides y neumatosis intestinorum hominous.
La presencia de gas en el espesor de la pared intestinal y en el territorio portomesentérico suele relacionarse con la isquemia mesentérica, sin embargo, corresponde a la causa menos frecuente.12-15
Este cuadro clínico puede presentarse tanto en adultos como en pacientes pediátricos. La mayoría de estos últimos casos corresponde a pacientes neonatológicos que presentan el cuadro de enterocolitis necrotizante, enfermedad asociada a una alta mortalidad.16, 17 En primera instancia, Du Vernoi la consideró como una enfermedad primaria, o sea, no asociada a otra patología subyacente; no obstante, hoy sabemos que existen formas secundarias.2, 3
La presencia de gas intramural es variable y depende de la etiología; entre los mecanismos descritos se destacan los asociados a: 1) origen intraluminal del gas (secundario a fenómenos mecánicos); 2) producción bacteriana, 3) un 15% de los casos se consideran idiopáticos, habiéndose observado su coexistencia con trasplantes de órganos, enfermedades pulmonares, convulsiones y tratamientos con esteroides o citostáticos.18, 19
En los adultos, la edad media de presentación es a los 56 años y la relación hombre/mujer muestra datos controvertidos, pero generalmente se cita una mayor frecuencia en el sexo masculino, cuya relación varía de 3/1 a 5/1. Se ha descrito asociada a esclerodermia, apendicitis, colitis pseudomembranosa, diverticulosis, enfermedad celíaca, vólvulos y malrotaciones intestinales, uso de glucocorticoides, quimioterapia, como complicación de nutrición parenteral, enfermedad pulmonar obstructiva crónica, enfermedad de Crohn, colitis ulcerosa y secundaria a diferentes neoplasias. Los corticoides disminuirían el tejido linfoide de las placas de Peyer, debilitando la pared intestinal y permitiendo el paso de gas a la submucosa.
La isquemia intestinal es una entidad característicamente relacionada con la neumatosis intestinal; representa una situación cuyas manifestaciones tanto clínicas como analíticas y radiológicas tienen un amplio espectro de presentación. De manera también variable, la isquemia intestinal puede afectar al intestino delgado o al intestino grueso, de forma segmentaria o difusa. Frecuentemente, se relaciona la etiopatogenia con la oclusión arterial de las principales ramas de aporte sanguíneo del intestino (tronco celíaco, arteria mesentérica superior y arteria mesentérica inferior). Sin embargo, otras entidades pueden ser causa tanto de isquemia intestinal como de colitis isquémica.20, 21
Tabla 1. Causas de neumatosis intestinal.
Según el estudio de Jamart J, la localización más frecuente es el intestino delgado (42%), seguido por el intestino grueso (36%).11 De acuerdo a la literatura, también pueden verse afectadas otras zonas como el estómago, duodeno, mesenterio, ganglios linfáticos, el omento y el peritoneo. Muchos de los casos son asintomáticos y, si presentan síntomas, éstos son muy inespecíficos; los más comunes son la diarrea (68%), la secreción de moco (68%) y el sangrado rectal (60%). El 3% de los pacientes desarrollan síntomas debidos a una complicación, sobre todo son obstructivos o derivados de un neumoperitoneo secundario. Otras complicaciones raras son la invaginación, los vólvulos y la perforación intestinal. En la Tabla 1 se describen las causas.26
La etiopatogenia de esta entidad es controvertida y se han propuesto varias teorías. Así, hay una teoría mecánica que sugiere que el gas penetra en la pared intestinal debido a un daño producido en la mucosa por diferentes causas (tumores, obstrucciones, úlceras, erosiones, etc.), se acumularía en la submucosa y la serosa, generando los característicos quistes. Esta teoría explicaría bien los casos expuestos, ya que los quistes se habrían originado a partir de una lesión en la mucosa intestinal debida a los tumores y las úlceras; también explicaría otros casos asociados a colitis ulcerosa, diverticulosis, etc. No obstante, hay autores que niegan esta teoría argumentando que no explica los elevados índices de hidrógeno que se observan en los quistes. Otra hipótesis se basa en la presencia de bacterias productoras de hidrógeno en la pared intestinal, que se habrían introducido igualmente a través de una alteración en la mucosa, lo que explicaría los altos porcentajes de este gas. Una tercera teoría aboga por la presencia de una situación en la que se produciría un aumento en la fermentación de hidratos de carbono con presión luminal alta que favorecería la difusión del gas a los tejidos. Aunque todas las teorías expuestas pueden ser válidas, lo más probable, según nuestra opinión, es que se trate de una asociación de las tres anteriores, es decir, inclusión de gas y de bacterias a través de una solución de continuidad o alteración de la mucosa, asociada a un aumento de presión intraluminal. Otras teorías, como la pulmonar, en la que el gas procedería de la rotura de alvéolos pulmonares, están menos aceptadas.1
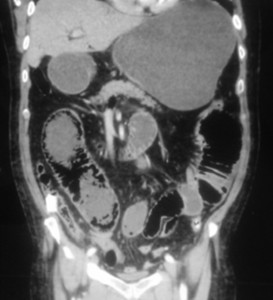
Figura 1. Corte coronal tomográfico: se observa aire en las paredes del colon.
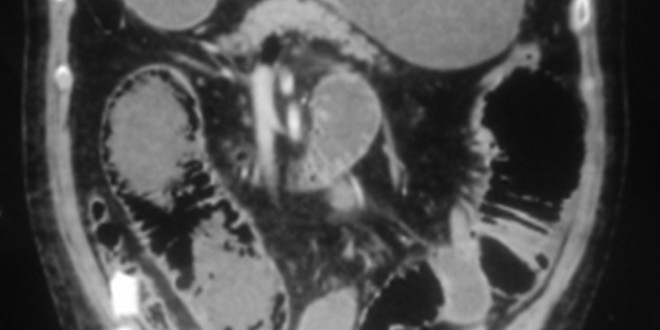
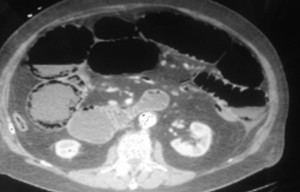
Figura 2. Corte axial tomográfico: se observa gas en las paredes del colon.
El cuadro clínico de la NI es inespecífico y sus manifestaciones dependen principalmente de la etiología asociada. Se han descrito preferentemente dolor, distensión abdominal difusa y diarrea.22
El diagnóstico de NI es en la actualidad fundamentalmente imagenológico, centrado principalmente en la tomografía, con hallazgos que incluyen el engrosamiento de la pared intestinal con presencia de áreas de disminución o aumento de la densidad de manera homogénea o heterogénea. Pueden encontrarse otros signos asociados como distensión intestinal, estriación de la grasa mesentérica, ingurgitación vascular mesentérica, ascitis y presencia de NI y gas en ramas venosas portomesentéricas.
La NI es entonces fácilmente reconocible en los estudios de TC, aun cuando la cantidad de gas sea pequeña. Asimismo, la TC puede orientar a la etiología del proceso e incluso mostrar posibles complicaciones existentes.23, 25
En nuestros casos, la sintomatología fue inespecífica, dolor abdominal difuso, distensión y estreñimiento. Debido a la clínica poco específica, el diagnóstico reposa fundamentalmente en los exámenes complementarios. La radiografía simple de abdomen es la prueba que comúnmente identifica la NI, la presencia de doble pared o pneumoperitoneo son las imágenes características. Sin embargo, el examen de confirmación diagnóstica es la endoscopía y la TC, que permiten, además, precisar la localización y la extensión de la enfermedad. Las opciones terapéuticas para la NI dependen del estado clínico del paciente y de las enfermedades asociadas. El tratamiento quirúrgico podrá evitarse en la mayoría de los casos, únicamente se debe plantear en aquellos pacientes con abdomen agudo no tratable medicamente en los que se objetive una causa digestiva y cuyo tratamiento será quirúrgico lo antes posible.
En nuestro primer caso el paciente presentaba un buen estado general, sin signos de actividad de la enfermedad de base y con ausencia de signos de peritonitis, por lo que se optó por un tratamiento conservador evolucionando favorablemente sin tener que recurrir a la cirugía. En el segundo caso clínico descrito la etiología infecciosa aguda aparece como la más probable, no existiendo fundamentos para plantear por ahora un cuadro crónico como sería una enfermedad inflamatoria intestinal, pero presentó insuficiencia respiratoria aguda que complicó el cuadro clínico.
Referencias
- Muñoz G, Moros M, Ortego F. Neumatosis quística intestinal: presentación de tres casos y revisión de la literatura. Rev Esp Patol 2012; 45: 100-104.
- Koss LG. Abdominal gas cysts (pneumatosis cystoides intestinorum hominis), an analysis with a report of a case and a critical review of the literature. AMA Archives Pathol 1952; 53: 523-549.
- Du Vernoi JG. Anatomische Beobachtungen der Unter der Aussern und Innern Haut der Gedarme Eingeschlossenen Luft. Phys Med Abhandl Acad Wissenschin Petersb 1783; 2: 182.
- Heng Y, Schuffler M D, Haggitt R C, Rohrmann C A. Pneumatosis intestinalis: a review. Am J Gastroenterol 1995; 90: 1747-1758.
- Knechtle SJ, Davidoff AM, Rice RP. Pneumatosis intestinalis. Surgical management and clinical outcome. Ann Surg 1990; 212: 160-164.
- Pear BL. Pneumatosis intestinalis: a review. Radiology 1998; 207: 13-19.
- Wolf JN, Evans WA. Gas in the portal vein of the liver in infants: a roentgenographic demonstration with postmortem anatomical correlation. Am J Roentgenol 1955; 74: 486-489.
- Fenton LZ, Buonomo C. Benign pneumatosis in children. Pediatr Radiol 2000; 30: 786-793.
- Grasland A, Pouchot J, Leport J, Barge J, Vinceneux P. Pneumatose kystique intestinale. Presse Med 1998; 27: 1804-1812.
- Heng Y, Schuffler MD, Haggitt RC, Rohrmann CA. Pneuniatosis intestinalis: a review. Am J Gastroenterol 1995; 30: 1747-1758.
- Jamart J. Pneumatosis cystoides intestinalis. A statistical study of 919 cases. Acta Hepatogastroenterol (Stuttg) 1979; 26: 419-422.
- Pasquier E, Wattiaux MT, Peigney N. First case of pneumatosis cystoides intestinalis in adult dermatomiositis. J Rheumatol 1993; 20: 499-503.
- Höer J, Truong S, Virnich N, Füzesi L, Schumpelick V. Pneumatosis cystoides intestinalis: confirmation of diagnosis by endoscopic puncture. A review of pathogenesis, associated disease and therapy and a new theory of cyst formation. Endoscopy 1998; 30: 793-799.
- Ha HK, Rha SE, Kim AY, Auh YH. CT and MR diagnosis of intestinal ischemia. Semin Ultrasound CT MR 2000; 21: 40-55.
- Horton KM, Corl FM, Fishman EK. CT of nonneoplastic diseases of the small bowel: spectrum of disease. J Comput Assist Tomogr 1999; 23: 417-428.
- Horton KM, Corl FM, Fishman EK. CT evaluation of the colon: inflammatory disease. Radio Graphics 2000; 20: 399-418.
- Simon AM, Birnbaum BA, Jacobs JE. Isolated infarction of the cecum: CT findings in two patients. Radiology 2000; 214: 513-516.
- Sebastià C, Quiroga S, Espin E, Boyé R, Álvarez-Castells A, Armengol M. Portomesenteric vein gas: pathologic mechanisms, CT findings, and prognosis. Radiographics 2000; 20: 1213-1224.
- St Peter SD, Abbas MA, Kelly KA. The spectrum on pneumatosis intestinalis. Arch Surg 2003; 138: 68-75.
- Iannitti DA, Gregg SC, Mayo-Smith WW, Tomolonis RJ, Cioffi WG, Pricolo VE. Portal venous gas detected by computed tomography: is surgery imperative? Dig Surg 2003; 20: 306-315.
- Wiesner W, Mortelé KJ, Glickman JN, Ji H, Ros PR. Pneumatosis intestinalis and portomesenteric venous gas in intestinal ischemia: correlation of CT findings with severity of ischemia and clinical outcome. AJR Am J Roentgenol 2001; 177: 1319-1323.
- Hawn MT, Canon CL, Lockhart ME, González QH, Shore G, Bondora A, Vickers SM. Serum lactic acid determines the outcomes of CT diagnosis of pneumatosis of the gastrointestinal tract. Am Surgeon 2004; 70: 19-23.
- Shawn D, Maher A, Keith A. The spectrum of Pneumatosis Intestinalis. Arch Surg 2003; 138: 68-75.
- Peloponissios N, Halkic N, Pugnale M, Jornod P, Nordback P, Meyer A, Gillet M. Hepatic portal gas in adults. Arch Surg 2003; 138: 1367-1370.
- Monneuse O, Gruner L, Henry L, Barth X, Olagne E, Beatrix O, Tissot E. Hepatic portal venous gas. Ann Chir 2000; 125: 435-438.
- Zúñiga J, Orellana F, Castro M. Rev Chilena de Cirugía 2009; 61: 78-82.
Correspondencia: Jama Stanley
Correo electrónico: stanleyjama@hotmail.com
Acta Gastroenterol Latinoam 2015;45(3):225-229
 Revista ACTA Órgano Oficial de SAGE
Revista ACTA Órgano Oficial de SAGE