Micaela Chitussi1 ID· Juliana Bajo1 ID· Claudio Girotti2 ID
1 Hospital Interzonal General de Agudos Dr Rodolfo Rossi.
2 Jefe de Servicio de Gastroenterología del Hospital Interzonal General de Agudos Dr Rodolfo Rossi.
La Plata, Provincia de Buenos Aires, Argentina.
Acta Gastroenterol Latinoam 2022;52(3):402-406
Recibido: 20/03/2022 / Aceptado: 08/09/2022 / Publicado online el 29/09/2022 / https://doi.org/10.52787/agl.v52i3.186
Resumen
El trasplante de células hematopoyéticas constituye uno de los tratamientos más importantes para enfermedades hematológicas malignas y no malignas. Una de las complicaciones más frecuentes y graves del procedimiento es la enfermedad injerto contra huésped, siendo la principal causa de mortalidad. La enfermedad injerto contra huésped puede ser aguda o crónica y se diferencia por su presentación clínica. Ambas formas son importantes por su impacto sobre el pronóstico del paciente. El compromiso gastrointestinal agudo es generalmente el más grave y plantea desafíos diagnósticos y terapéuticos. El compromiso digestivo alto se encuentra particularmente subdiagnosticado, motivo por el cual presentamos un caso de enfermedad injerto contra huésped agudo con afectación gástrica.
Palabras claves. Enfermedad injerto contra huésped, agudo, trasplante de células hematopoyéticas, tracto gastrointestinal superior.
Gastric Involvement in Acute Graft-Versus-Host Disease: A Case Report
Summary
Hematopoietic cell transplantation is one of the most important treatments for malignant and non-malignant hematological diseases. One of the most frequent and serious complications of the procedure is graft-versus host-disease, being the main cause of mortality. Graft-versus-host disease can be acute or chronic and is differentiated by its clinical presentation. Both forms are important for their impact on the patient’s prognosis. Acute gastrointestinal involvement is generally the most severe and poses diagnostic and therapeutic challenges. Upper gastrointestinal involvement is particularly underdiagnosed, which is why we present a case of acute graft-versus-host disease with gastric involvement.
Keywords. Graft-versus-host disease, acute, hematopoietic stem cell transplantation, upper gastrointestinal tract.
Abreviaturas
TCH: Trasplante de células hematopoyéticas.
EICH: Enfermedad injerto contra huésped.
CMV: Citomegalovirus.
PCR: Reacción en cadena de la Polimerasa.
HLA: Antígeno leucocitario humano.
Introducción
El trasplante de células hematopoyéticas (TCH) constituye uno de los tratamientos más importantes para enfermedades hematológicas malignas y no malignas, realizándose más de 70.000 trasplantes anuales en todo el mundo.1, 2 Una de las complicaciones más frecuentes y graves del procedimiento es la enfermedad injerto contra huésped (EICH), que constituye la principal causa de mortalidad.
La EICH puede ser aguda o crónica. Tradicionalmente se definió según su tiempo de aparición post-trasplante (menor o mayor a 100 días respectivamente), pero en la actualidad para su diferenciación se utiliza la presentación clínica.
La EICH aguda puede presentarse hasta en un 50% de los pacientes que se someten a TCH, siendo la piel el órgano más comúnmente afectado (75%), seguido por el tracto gastrointestinal (más comúnmente el inferior) y, menos frecuentemente, el hígado (< 20%).3 La afectación de la EICH crónica suele ser multiorgánica (tejido conectivo, piel, membranas mucosas, ojos, hígado, pulmones y sistema musculoesquelético) pero en ese caso la afectación del tracto gastrointestinal suele ser infrecuente.4
Ambas formas de EICH son importantes por su impacto sobre el pronóstico del paciente. El compromiso gastrointestinal agudo es generalmente el más grave, planteando por lo tanto desafíos diagnósticos y terapéuticos.
Las lesiones por EICH en el tracto gastrointestinal inferior suelen identificarse fácilmente, y en varios estudios se han reportado hallazgos endoscópicos. Este no es el caso de la EICH con compromiso del tracto gastrointestinal superior, que ocurre en un 10-26% de los TCH.4 Presentamos un caso de EICH agudo con compromiso gástrico.
Caso clínico
Se presenta el caso de un paciente de sexo masculino de 22 años de edad, derivado a nuestra institución para el estudio de una pancitopenia de reciente aparición asociada a síndrome de repercusión general.
En el laboratorio de ingreso presenta disminución de hemoglobina (5.1 gr/dl, rango normal 12-16 gr/dl), de glóbulos blancos (1700/mm3, rango normal 4100-9800/mm3) y de plaquetas (20000/mm3, rango normal 142000-424000/mm3).
Se realiza punción aspiración de médula ósea, donde se informa aplasia medular severa, por lo que se realiza un trasplante alogénico no relacionado.
Durante los diez días previos al trasplante el paciente recibe terapia de acondicionamiento no mieloablativa con fludarabina, ciclofosfamida, gammaglobulina antitimocito y melfalán.
Por presentar factores de riesgo para EICH, como son el trasplante alogénico no relacionado y la terapia no mieloablativa, se decide comenzar con la profilaxis de la enfermedad. Se realiza con ciclofosfamida, micofenolato y tacrolimus cinco días posteriores a la terapia de acondicionamiento.
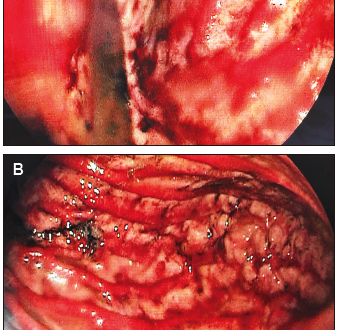
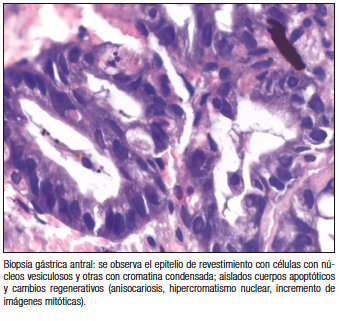
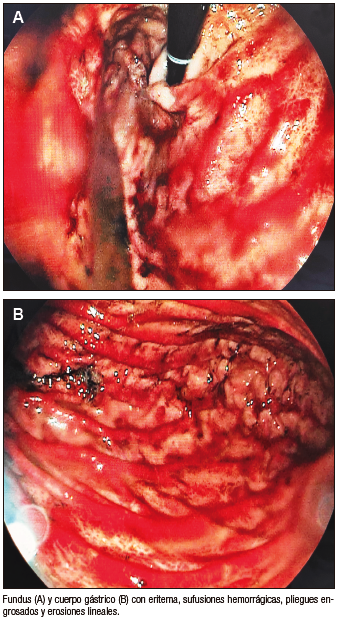
A los cuarenta días postrasplante el paciente comienza con vómitos y escasos episodios de diarrea acuosa. Por empeoramiento de los vómitos y con un alto índice de sospecha de EICH debido a los factores ya mencionados se decide realizar una endoscopía digestiva alta (Figura 1) con toma de biopsias para evaluación histológica (Figura 2).
Figura 1. Endoscopia digestiva alta
Diagnósticos diferenciales
La EICH se manifiesta de forma variable e inespecífica por lo que se deben plantear numerosos diagnósticos diferenciales. El momento de la aparición de los síntomas gastrointestinales es una herramienta útil para definir los diagnósticos más probables.
La causa más frecuente de síntomas gastrointestinales inmediatamente posteriores al TCH es la terapia de acondicionamiento, especialmente dentro de las primeras tres semanas.5 Este no fue el caso de nuestro paciente, que presentó la sintomatología más de un mes después del TCH.
El tratamiento con inmunosupresores, en especial el micofenolato, puede ser responsable de los síntomas gastrointestinales en la mitad de los pacientes tratados. El síntoma predominante es la diarrea, que suele ser acuosa, voluminosa y aparece 2 a 4 semanas luego del inicio del tratamiento. Nuestro paciente no presentó clínica compatible, ya que los episodios de diarrea fueron escasos, predominando los vómitos. Además, el micofenolato debió ser suspendido por microangiopatía trombótica, sin que cediera la sintomatología.
Otra causa a considerar es la infecciosa. El agente etiológico más común es el citomegalovirus (CMV), que puede presentarse clínicamente con vómitos, diarrea y mostrar hallazgos endoscópicos inespecíficos, similares a la EICH. Debido a que los pacientes con infección activa pueden presentar resultados negativos en la PCR sérica, se requiere una biopsia intestinal para el diagnóstico definitivo.5
En nuestro caso, el paciente presentó reactivación de CMV en sangre, aunque no se apreciaron cambios morfológicos que sugirieran acción citopática por dicho agente en la evaluación histológica. Se realizó además inmunohistoquímica con resultados negativos.
Otras causas infecciosas también fueron descartadas con coprocultivo, examen coproparasitológico seriado y PCR para Clostridium difficile. Adicionalmente se obtuvo un resultado negativo para Helicobacter pylori evaluado mediante biopsia gástrica.
Tratamiento
Una vez que se hayan considerado y excluido las distintas causas de los síntomas gastrointestinales posteriores al TCH y se haya establecido como más probable el diagnóstico de EICH aguda, se debe iniciar inmediatamente el tratamiento.
El paciente realizó tratamiento con prednisona 1mg/kg/día vía endovenosa.
Evolución y seguimiento
El paciente presentó una buena respuesta al tratamiento con glucocorticoides y se resolvieron los síntomas gastrointestinales. Sin embargo, falleció 3 meses después luego de múltiples intercurrencias infectológicas.
Discusión
La EICH afecta al 50-80% de los pacientes sometidos a TCH.3, 5 Comienza cuando los linfocitos T del donante reconocen como extraños a antígenos de histocompatibilidad del receptor, destruyendo tejidos del mismo. Previo al TCH, los pacientes deben someterse a una terapia de acondicionamiento (quimioterapia) que proporciona el entorno de inmunosupresión necesario para prevenir el rechazo de las células del donante. La terapia de acondicionamiento tiene una duración aproximada de 10 a 12 días.
Si bien la EICH cutánea es la más frecuente,3 la gastrointestinal es la más difícil de tratar y la que presenta mayor tasa de mortalidad.5 Los factores de riesgo son: la edad del paciente, las diferencias en la histocompatibilidad entre el donante y el receptor, el acondicionamiento y la profilaxis de la EICH utilizada.5
La afectación gastrointestinal superior se encuentra particularmente subdiagnosticada por múltiples razones. Por un lado, los síntomas sugerentes son inespecíficos. El cuadro clínico puede comenzar con pérdida de apetito, dispepsia y náuseas, progresando a dolor epigástrico, vómitos incoercibles y hemorragia.
Por otro lado, los hallazgos endoscópicos no son patognomónicos de la enfermedad; incluyen mucosa normal, edema, eritema, erosiones, ulceraciones superficiales y desprendimiento de la mucosa.
En un estudio de 34 pacientes se informaron como hallazgos más frecuentes eritema y erosiones, observados en el 65% de los pacientes; se encontró mucosa normal en un 18% de los casos.6 Terdiman y col. evaluaron 12 pacientes, en los que el hallazgo más común fue también el eritema y las erosiones.7. Algunos estudios han demostrado que la sensibilidad y la especificidad de los hallazgos endoscópicos son variables, por lo que se requiere de la toma de cuatro biopsias de duodeno, antro, cuerpo y esófago, tanto de mucosa sana como afectada, teniendo en cuenta que el diagnóstico se realiza en base a la sintomatología del paciente: la evaluación anatomopatológica no debe retrasar el inicio de tratamiento si la sospecha diagnóstica es alta.4, 5
El hallazgo histológico más común es la apoptosis de las células epiteliales. La afectación mucosa es irregular, por lo que la ausencia de anormalidades en la anatomía patológica no debe excluir el tratamiento si la clínica lo sugiere.
La profilaxis de la EICH aguda se basa en la supresión de la respuesta inmune mediada por células T citotóxicas injertadas. Al seleccionar un régimen profiláctico se consideran factores que incluyen la neoplasia maligna subyacente, la quimioterapia utilizada para el acondicionamiento, el grado de discordancia HLA entre el donante y el receptor, la susceptibilidad del paciente a la infección y la necesidad de equilibrar la inmunosupresión del injerto con el efecto injerto contra tumor deseado.
Los regímenes de tratamiento de primera línea consisten en corticosteroides sistémicos u orales (prednisona o metilprednisolona en dosis de 1 a 2 mg/kg/día en dosis divididas). Los pacientes que demuestran progresión de la enfermedad al quinto día de tratamiento, o que no mejoran al séptimo, se consideran refractarios a los esteroides y es probable que requieran agentes de segunda línea,5 cuya efectividad no ha sido ampliamente demostrada.5 Desafortunadamente, la falta de respuesta al tratamiento de primera línea es común y como consecuencia, el pronóstico de los pacientes suele ser desfavorable.
Conclusión
La EICH aguda del tracto gastrointestinal superior es una afección que se encuentra subdiagnosticada, principalmente durante la etapa temprana de la enfermedad. Representa un desafío diagnóstico y terapéutico importante. Aunque generalmente son pacientes tratados en unidades especializadas en trasplantes, el papel del gastroenterólogo es fundamental para el correcto diagnóstico y tratamiento de las complicaciones.
A pesar de los avances, la EICH suele ser una complicación frecuente en centros de TCH. El diagnóstico requiere un alto índice de sospecha, basándose principalmente en los factores de riesgo, y depende en última instancia de la identificación de las características clínicas y la exclusión de otras causas posibles de sintomatología gastrointestinal, ya que los hallazgos endoscópicos e histológicos no son patognomónicos. Por lo tanto, es de suma importancia el manejo multidisciplinario para el correcto diagnóstico y tratamiento de las complicaciones.
Consentimiento para la publicación. Para la confección de este manuscrito, se utilizaron datos anonimizados que no han distorsionado su significado científico.
Propiedad intelectual. Los autores declaran que los datos y las figuras presentes en el manuscrito son originales y se realizaron en sus instituciones pertenecientes.
Financiamiento. Los autores declaran que no hubo fuentes de financiación externas.
Conflicto de interés. Los autores declaran no tener conflictos de interés en relación con este artículo.
Aviso de derechos de autor
© 2022 Acta Gastroenterológica Latinoamericana. Este es un artículo de acceso abierto publicado bajo los términos de la Licencia Creative Commons Attribution (CC BY-NC-SA 4.0), la cual permite el uso, la distribución y la reproducción de forma no comercial, siempre que se cite al autor y la fuente original.
Cite este artículo como: Chitussi M, Bajo J. Compromiso gástrico en la enfermedad injerto contra huésped aguda: presentación de un caso clínico. Acta Gastroenterol Latinoam. 2022;52(3):402-406. https://doi.org/10.52787/agl.v52i3.186
Referencias
1. Okamoto S. Current indication for hematopoietic cell transplantation in adults. Hematol Oncol Stem Cell Ther. 2017 Dec;10(4):178-183. doi: 10.1016/j.hemonc.2017.05.007
2. Éliane Gluckman, Dietger Niederwieser, Mahmoud Aljurf. Establishing a Hematopoietic Stem Cell Transplantation Unit. A practical guide. Cap 1: Global Perspectives on Hematopoietic Stem Cell Transplants (HSCTs). Springer 2018.
3. David F. Moreno, Joan Cid. Graft-versus-host disease. Med Clin (Barc). 2019;152(1):22-28.
4. Nomura K. Clinicopathological features of patients with acute graft-versus-host disease of the upper digestive tract. Journal of Gastroenterology and Hepatology 29 (2014)1867-1872.
5. Naymagon S, Naymagon L, Wong SY, Ko HM, Renteria A, Levine J, Colombel JF, Ferrara J. Acute graft-versus-host disease of the gut: considerations for the gastroenterologist. Nat Rev Gastroenterol Hepatol. 2017 Dec;14(12):711-726. doi: 10.1038/nrgastro.2017.126
6. Roy J, Snover D, Weisdorf S, Mulvahill A, Filipovich A, Weisdorf D. Simultaneous upper and lower endoscopic biopsy in the diagnosis of intestinal graft-versus-host disease. Transplantation 1991;51:642-6.
7. Terdiman JP, Linker CA, Ries CA, Damon LE, Rugo HS, Ostroff JW. The role of endoscopic evaluation in patients with suspected intestinal graft-versus-host disease after allogeneic bone marrow transplantation. Endoscopy 1996;28:680-5.
8. Weisdorf DJ, Snover DC, Haake R et al. Acute upper gastrointestinal graft-versus-host disease: clinical significance and response to immunosuppressive therapy. Blood 1990;76:624-9.
Correspondencia: Micaela Chitussi
Correo electrónico: chitussimicaela@gmail.com
Acta Gastroenterol Latinoam 2022;52(3):402-406
 Revista ACTA Órgano Oficial de SAGE
Revista ACTA Órgano Oficial de SAGE