Francisco Pattin,1 Nicolás Avellaneda,1 Daniela Maymo,2 Daniel Gotta,2 Luciana La Rosa1
1Servicio de Cirugía.
2Servicio de Hematología, Hospital Universitario CEMIC.
Ciudad Autónoma de Buenos Aires, Argentina.
Acta Gastroenterol Latinoam 2018;48(4):307-310
Recibido: 20/09/2017 / Aprobado: 15/11/2017 / Publicado en www.actagastro.org el 17/12/2018
Resumen
Los tumores de estirpe linfoide tipo B presentan localización extranodal en un 30-40% de los casos, siendo el tracto gastrointestinal el sitio afectado más frecuentemente, y la localización anal muy infrecuente. Objetivos. Presentar un caso de absceso perianal por linfoma tipo B y hacer una revisión bibliográfica. Métodos. Reporte de caso. Resultados. Además de nuestro caso, hemos encontrado otros dos presentados en la bibliografía. En los tres casos, los pacientes han respondido completamente al tratamiento quirúrgico asociado con el oncológico con agentes quimioterápicos. Los síntomas cedieron en su totalidad. Conclusiones. Frente a abscesos perianales con características clínicas atípicas o asociadas a lesiones de rápido crecimiento o frente a una falla de respuesta al tratamiento médico-quirúrgico, deben realizarse tomas de biopsias para descartar patologías menos frecuentes y adecuar el tratamiento.
Palabras claves. Linfoma, anal, absceso, fístula.
Type B lymphoma presenting as a perianal abscess. Case report and bibliographic review
Summary
Type B lymphoid tumors present extranodal localization in 30-40% of cases, with the gastrointestinal tract being the site affected most frequently, and anal localization very infrequent. Objectives. To present a case of perianal abscess, due to type B lymphoma and to make a literature review. Methods. Case report. Results. In addition to our case, we have found two others presented in the bibliography. In all three cases, the patients had completely responded to the surgical treatment associated with the cancer with chemotherapeutic agents. The symptoms gave in their entirety. Conclusions. Faced with perianal abscesses with atypical clinical features or associated with rapidly growing lesions or with a failure to respond to medical-surgical treatment, biopsies should be taken to rule out less frequent pathologies and adapt the treatment.
Key words. Lymphoma, anal, abscess, fistula.
Los abscesos perianales son un trastorno frecuente y motivo de consulta habitual en los servicios de guardia. Su causa más frecuente es la obstrucción de las glándulas que se encuentran a nivel del canal anal, e inicialmente se ubican en el espacio interesfinteriano. El tratamiento consiste en el drenaje quirúrgico. Frente a abscesos recidivantes hay que tener en cuenta otras etimologías, como enfermedades inflamatorias intestinales, procesos infecciosos específicos, tumores, secuelas de tratamientos radioterápicos y fisura anal.1
El linfoma difuso de células B grandes (DLBCL) es la forma más común de linfoma no Hodgkin (LNH) y representa alrededor del 30-40% de los casos de LNH.2 Como en las otras variantes de LNH, es más frecuente en hombres que en mujeres.3
En general la incidencia aumenta con la edad, y la media de presentación es a los 64 años. En la raza negra y en caucásicos se puede presentar a edades más tempranas.4 Hay aumento de la incidencia de este tipo de tumores en pacientes VIH +.
Los pacientes habitualmente se presentan con masas ganglionares de rápido crecimiento en localización cervical o abdominal, aunque también pueden aparecer en el mediastino. El compromiso extranodal se suele ver en los estadios tempranos I/II de la enfermedad.5 Hasta un 30% de los pacientes presentan síntomas B (fiebre, pérdida de peso y sudoración nocturna) y la LDH está aumentada en la mitad de los pacientes. El compromiso extranodal está presente en un 40% de los casos y el tracto gastrointestinal es el sitio más frecuentemente afectado.6
Para arribar al diagnóstico específico es necesario tomar una muestra de tejido (ganglionar o no) y evaluar características morfológicas e inmunofenotípicas. La localización anal aislada de este tipo de tumores es muy infrecuente, habiendo muy pocos reportes de casos en la bibliografía internacional. En caso de presentarse un linfoma B como causa subyacente de un absceso perianal recidivante, es fundamental su correcto diagnóstico para indicar el tratamiento oncológico temprano.
Caso clínico
En abril de 2015 se presentó en el servicio de emergencias un paciente de sexo masculino de 60 años con dolor perianal asociado a una tumoración palpable en dicha zona. En el examen físico se encontraba afebril, normotenso, con tumoración dolorosa a nivel anal en el cuadrante posterior (hora 5-6), eritematosa y con fluctuación central. Presentaba antecedentes de tabaquismo, enolismo y múltiples drenajes de abscesos perianales en los últimos 10 años. No refirió al interrogatorio la práctica de sexo anal receptivo.
Se interpretó el cuadro como una nueva recidiva de absceso perianal, por lo que se realizó drenaje quirúrgico, con salida de abundante material purulento. Dado que presentaba celulitis periférica importante se instauró tratamiento antibiótico por vía oral con ciprofloxacina y metronidazol.
Pese a ser citado para un control temprano, el paciente regresó tres meses después con una nueva recidiva de absceso perianal en la misma localización, que se volvió a tratar con drenaje quirúrgico y antibiótico.
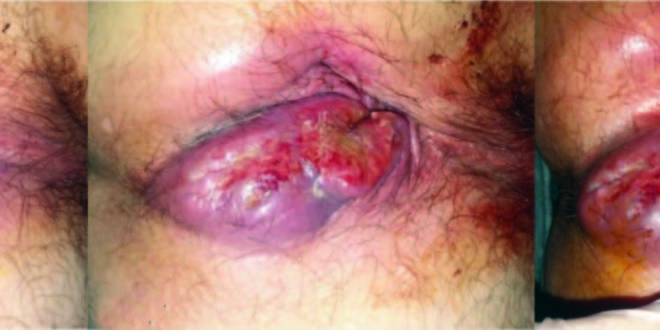
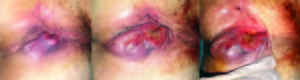
Durante el seguimiento inmediato se manifestó una lesión tumoral de rápido crecimiento con un orifico perianal en sitio del drenaje y trayecto fistuloso paralelo al recto de 5 cm de longitud (Figura 1). Debido a la rápida progresión y sospecha de enfermedad de Crohn o neoplasia, se realizaron los siguientes exámenes complementarios:
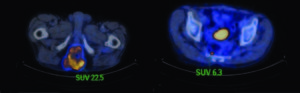
Videocolonoscopía: mucosa rectal y colónicas normales. Lesión dura, friable y ulcerada de 15 mm en el canal anal. Diagnóstico histopatológico: linfoma difuso de células grandes B (subtipo no centro germinal). Índice de proliferación Ki67: 80%. Marcación de superficie BCL6 positivo, MUM1 positivo, CD10 negativo. Serología para VIH: negativa. RNM: Colección de paredes gruesas y bordes definidos de 50 x 27 mm, ubicada posterior al recto y en íntimo contacto con el mismo, extendiéndose desde hora 8 hasta hora 3 (siendo hora 12 anterior), desembocando en el recto en horas 6 y 7. Dicha colección presentaba dos trayectos fistulosos que desembocaban en los planos cutáneos en la región glútea izquierda transcurriendo por el espacio interesfinteriano, y otro en región glútea derecha atravesando el esfínter externo. PET scan: engrosamiento irregular de la pared del recto inferior con compromiso del margen anal, que presentaba afectación de los tejidos blandos periféricos del periné. También presentaba compromiso de los músculos elevadores del ano. Marcado hipermetabolismo, SUV máximo 22,5. Adenopatía hipermetabólica por delante del alerón sacro con un SUV máximo de 6,3 (Figura 2 y 3). Impresión diagnóstica: lesión primaria rectal linfoproliferativa con extensión sobre partes blandas regionales con compromiso nodal locoregional.
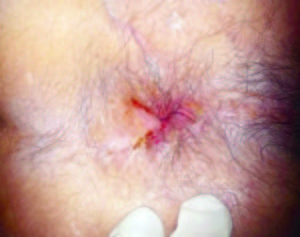
Tratándose de un estadio IE, fue tratado con 6 ciclos de R-CHOP (rituximab, ciclofosfamida, doxorrubicina, vincristina, prednisona) con lo que se logró la remisión completa confirmada por PET TC (Figura 4).
Figura 1. Evolución pretratamiento. A) mayo/2015; B) junio/2015; C) julio/2015.
Figura 2 y 3. PET scan que muestra la lesión hipercaptante en pelvis.
Figura 4. Respuesta completa al tratamiento con quimioterapia.
Discusión
Los linfomas se clasifican en tipo Hodgkin y no Hodgkin de acuerdo con la presencia o ausencia respectivamente de las células de Reed-Sternberg en la histopatología respectivamente. La caracterización en subtipos específicos se establece mediante las características histológicas en secciones de tejido, el perfil inmunohistoquímico de la superficie celular y los hallazgos citogenéticos específicos (alteraciones numéricas o estructurales cromosómicas). Estos datos permiten identificarlos según la clasificación WHO 2016. La variante linfoma difuso de células gigantes B representa alrededor del 35% del total de los linfomas no Hodgkin.2
Las causas de los abscesos y fístulas perianales son variadas, entre ellas se encuentran el origen criptoglandular (más frecuente), las infecciones atípicas (TBC, linfogranuloma venéreo), la enfermedad inflamatoria intestinal, las diferentes neoplasias, las secuelas de radioterapia y las complicaciones posquirúrgicas.1
Los tumores más frecuentes de la región anal son los de células escamosas. Los adenocarcinomas, los melanomas, las lesiones escamosas intraepiteliales y la enfermedad de Bowen perianal son menos frecuentes.7
La presentación anal de este subtipo de linfoma es muy rara, y son pocos casos los descriptos en la literatura internacional. En 2014, Jayasekera y col. presentaron un paciente adulto con absceso recidivante asociado a un LDCGB.8 Bianchi y col. describieron un linfoma perianal en el contexto de un paciente VIH +, haciendo especial hincapié en que, independientemente del tratamiento quirúrgico que muchas veces es realizado por la sintomatología asociada (dolor, abscesos, fistulas), el tratamiento definitivo para evitar las recidivas es con agentes quimioterápicos.9 Por último, Díaz Barrientos y col. presentaron un paciente masculino de 40 años de edad con diagnóstico de linfoma tipo B 45 días después de ser operado de hemorroides, que no aceptó recibir tratamiento y falleció poco tiempo después.10
Nuestro paciente era un hombre con un absceso perianal con mala respuesta al tratamiento médico y quirúrgico, por lo que fue estudiado para descartar causas subyacentes al absceso. Se descartó infección por VIH y, luego de tomarse biopsias para microbiología y anatomía patológica, se diagnosticó LDCGB. El paciente respondió completamente al tratamiento con agentes quimioterápicos. A dos años de seguimiento, se encuentra libre de enfermedad.
Conclusión
Las fístulas y los abscesos anales recidivantes deben ser estudiados cuidadosamente para descartar patología subyacente no tratada.
Los LDCGB con presentación a nivel anal son muy infrecuentes, lo cual motiva esta presentación, resaltándose que, una vez identificados, deben ser tratados adecuadamente no solo por su importancia a nivel oncológico, sino también para resolver el motivo de consulta del paciente.
En todo paciente con falta de respuesta al tratamiento médico y quirúrgico de abscesos perianales, o con características clínicas atípicas o de rápido crecimiento, debería realizarse una biopsia para descartar patologías menos frecuentes.
Referencias
- Barredo C, Leiro F. Abscesos y fístulas perianales. Cirugía Digestiva. Fernando Galindo 2009; 379: 1-11.
- Kaushansky K, Lichtman MA, Prchal JT, Levi MM, Press OW, Burns LJ, Caligiuri M. Williams Hematology. 9na edición. McGraw-Hill. 2016.
- Morton LM, Wang SS, Devesa SS, Hartge P, Weisenburger DD, Linet MS. Lymphoma incidence patterns by WHO subtype in the United States, 1992-2001. Blood 2016; 107: 1992-2001.
- Shenoy PJ, Malik N, Nooka A, Sinha R, Ward KC, Brawley OW et al. Racial Differences in the Presentation and Outcomes of Diffuse Large B-Cell Lymphoma in the United States. Cancer 2011; 117: 2530-2540.
- Hui D, Proctor B, Donaldson J, Shenkier T, Hoskins P, Klasa R, Savage K, Chhanabhai M, Gascoyne RD, Connors JM, Sehn LH. Prognostic implications of extranodal involvement in patients with diffuse large B-cell lymphoma treated with rituximab and cyclophosphamide, doxorubicin, vincristine, and prednisone. Leuk Lymphoma 2010; 51: 1658-1667.
- Møller MB, Pedersen NT. Diffuse large B-cell lymphoma: clinical implications of extranodal versus nodal presentation – a population – based study of 1575 cases. Br J Haematol 2004; 124: 151-159.
- Leonard D, Beddy D, Dozois EJ. Neoplasms of Anal Canal and Perianal Skin. Clin Colon Rectal Surg 2011; 24: 54-63.
- Jayasekera H, Gorissen K, Francis L, Chow C. Case Report Diffuse large B cell lymphoma presenting as a peri-anal abscess. JSCR 2014; 6: 3-5.
- Bianchi C, Scamuzzi C, Mattioli FP. Non-Hodgkin’s lymphoma with perianal localization in patients with acquired immunodeficiency syndrome: a case report. Ann Ital Chir 1996; 67: 277-280.
- Díaz Barrientos CZ, Osorio Hernández RM, Navarrete Cruces T. Linfoma anal primario en un paciente operado de hemorroidectomía. Rev Gastroenterol Mex 2014; 79: 292-293.
Correspondencia: Nicolás Avellaneda
Av. Callao 1620, 8 piso (C.P.: 1024)
Ciudad Autónoma de Buenos Aires, Argentina
Tel.: 0054 9 11 5 884 2914
Correo electrónico: n.avellaneda86@gmail.com
Acta Gastroenterol Latinoam 2018;48(4):307-310
 Revista ACTA Órgano Oficial de SAGE
Revista ACTA Órgano Oficial de SAGE