Eduardo Javier Houghton, Ailén Presta, Florencia Buccini, Daniel Pedreira, Juan Santiago Rubio
Servicio Cirugía General, Hospital Bernardino Rivadavia, Ciudad Autónoma de Buenos Aires, Argentina.
Acta Gastroenterol Latinoam 2017;47(3):176-181
Recibido: 30/08/2016 / Aprobado: 17/10/2016 / Publicado en www.actagastro.org el 02/10/2017
Resumen
La colecistitis aguda es la complicación más frecuente de los pacientes con litiasis vesicular, y su gravedad oscila desde formas leves (colecistitis aguda congestiva) hasta formas muy graves (colecistitis gangrenosa). Las complicaciones perioperatorias y el riesgo de conversión dependen del estado evolutivo de la enfermedad, son mayores para la colecistitis aguda que para la litiasis vesicular simple, y mayores según el grado de inflamación del órgano. Objetivo. Determinar si la presencia de un grado de colecistitis aguda mayor se asocia con una gradación de hallazgo intraoperatorio mayor, con aumento de prevalencia de conversión y con cifras más elevadas de morbimortalidad. Método. Estudio retrospectivo, observacional, transversal, comparativo a muestras independientes. Resultados. Se encontraron diferencias estadísticamente significativas entre el grado de colecistitis y el hallazgo intraoperatorio (p = 0,000), entre el grado de colecistitis y las tasas de conversión (p < 0,05). No se encontraron diferencias en relación con la morbimortalidad (p = 0,159). Conclusiones. En la población se puede esperar una asociación entre el grado de colecistitis acorde a la clasificación de Tokio 2013 y el hallazgo intraoperatorio, al menos en los pacientes que hayan recibido al menos 24 horas de tratamiento antibiótico previo. A su vez, se espera que a mayor grado de colecistitis, las tasas de conversión sean más altas.
Palabras claves. Colecistitis aguda, conversión, colecistec-tomía laparoscópica.
Acute cholecystitis: Is there any association between symptoms and surgical finding?
Summary
Acute cholecystitis is the most common complication of patients with gallstones disease and its severity ranges from mild forms (congestive cholecystitis) to very severe ones (gangrenous cholecystitis). Peri-operative complications and the risk of conversion depend on the evolutionary state of the disease, being higher for acute cholecystitis than cholelithiasis, and higher depending on the degree of inflammation of the organ. The aim of this study is to determine whether the presence of a higher degree of acute cholecystitis is associated with a higher graduation of intra-operative finding, with increased prevalence of conversion and higher morbidity and mortality rates. Method. This is a retrospective, observational, transversal, comparative study. Results. Statistically significant differences between the degree of cholecystitis and intra-operative findings (p = 0.000), between the degree of cholecystitis and conversion rates (p < 0.05) were found and no dif-ferences in relation to morbidity and mortality (p = 0.159) were found. Conclusions. In the population can expect an association among the degree of cholecystitis according to the Tokyo Guidelines 2013 and intra-operative findings at least in patients who have received least way 24 hours of antibiotic treatment prior finding. In turn, it is expected that greater cholecystitis, conversion rates are higher.
Key words. Cholecystitis, convertion, laparoscopic cholecystectomy.
Abreviaturas
ASA: American Society of Anesthesiology.
La enfermedad litiásica vesicular es un padecimiento frecuente con mayor incidencia en las mujeres en edad reproductiva. Su tratamiento es quirúrgico desde que Lagenbuch en 1881 realiza la primera colecistectomía con éxito.1
La colecistitis aguda es la complicación más frecuente de los pacientes con litiasis vesicular, y su gravedad oscila desde formas leves (colecistitis aguda congestiva) hasta formas muy graves (colecistitis gangrenosa).2 Debido a ello, existe un consenso que favorece al tratamiento quirúrgico temprano, siendo de principal relevancia evitar la progresión hacia formas más graves.3
Gracias a los métodos de diagnóstico por imágenes (principalmente la ecografía) se torna posible detectar lesiones y alteraciones de la vesícula y del sector perivesicular relacionadas con su inflamación.4 Estos hallazgos, sumados a las manifestaciones clínicas, nos permiten adoptar conductas terapéuticas adecuadas y oportunas, en pos de disminuir la morbimortalidad y el índice de conversiones.5
Las complicaciones perioperatorias y el riesgo de conversión dependen del estado evolutivo de la enfermedad, es mayor para la colecistitis aguda que para la litiasis vesicular simple, y según el grado de inflamación del órgano.6 Es por ello que nos propusimos determinar si la presencia de un grado de colecistitis aguda mayor se asocia con una gradación del hallazgo intraoperatorio mayor, con aumento de la prevalencia de conversión y con cifras más elevadas de morbimortalidad.
Material y métodos
Población
Tamaño muestral: para un porcentaje de colecistitis gangrenosa esperado del 1% en pacientes con grado 1 (según Consenso de Tokio)9, 11 vs. 10% en el grupo con grado 2, con un error alfa = 0,05 y beta = 0,20 el número de casos estimado fue de 121 por grupo (total 242 casos). Se utilizó para la estimación el programa OpenEpi Copyright (c) 2003, 2008 Andrew G. Dean and Kevin M. Sullivan, Atlanta, GA, USA.
Criterios de inclusión
Todas las historias clínicas de los pacientes de ambos sexos, mayores de 18 años, con diagnóstico clínico e imagenológico de colecistitis aguda, colecistectomizados por vía laparoscópica o abierta.
Criterios de exclusión
Historias clínicas incompletas, pacientes operados 10 días o más después del inicio del cuadro, presencia de síndrome coledociano o litiasis coledociana, presencia de pancreatitis. Historias clínicas de pacientes cuyo hallazgo intraoperatorio haya sido una litiasis vesicular simple o una colecistitis crónica.
Coordenadas temporo-espaciales
Hospital Bernardino Rivadavia, Servicio de Cirugía General, desde mayo de 2015 a mayo de 2016.
Reparos éticos
Antes de iniciado el protocolo de investigación científica, el mismo fue presentado y aprobado por el Comité de Ética en Investigación (CEI) del Hospital Bernardino Rivadavia. Esta investigación respetó y cumplió con todas las legislaciones y reglamentaciones pertinentes para este estudio, a las cuales adhiere el Comité de Ética según su manual de procedimientos operativos (POE) vigente al momento de la ejecución de esta investigación.
Se respetó la confidencialidad de la información personal registrada en la historia clínica, garantizando la no utilización de la información obtenida en perjuicio de los sujetos en estudio. Los investigadores implementaron métodos que permitieron el anonimato de los sujetos y posibilitaron disociar sus datos personales identificatorios de los datos científicos, comprometiéndose a resguardar toda la información surgida a partir de la recolección, uso y transferencia de datos, según los términos de la Ley 1845 de Protección de los Datos Personales vigente en la Ciudad de Buenos Aires, Argentina.
Confidencialidad de los datos
Para proteger la confidencialidad de los datos, estos se mantienen en gabinetes de archivo cerrados, a los cuales únicamente tiene acceso personal autorizado del estudio. La información que se incluyó en la base de datos no tiene identificación personal.
Diseño
Estudio retrospectivo, observacional, transversal, comparativo a muestras independientes.
Variables en estudio
Independiente.
Grado de severidad de la colecistitis aguda (leve, moderado o grave) definida según la actualización del Consenso de Tokio de 2013.9, 11
Dependientes.
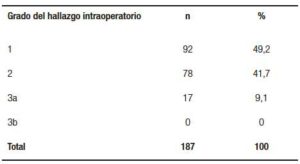
- Gradación del hallazgo intraoperatorio, definido de la siguiente manera:
Grado I: Colecistitis edematosa.
Grado II: Colecistitis con proceso inflamatorio con adherencias.
Grado III A: Gangrenosa.
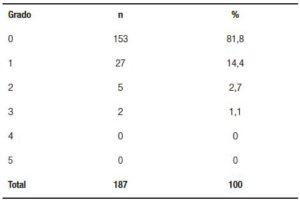
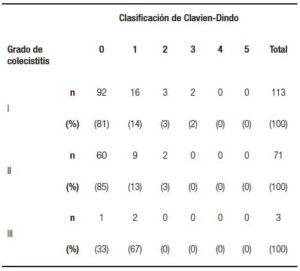
Grado III B: Gangrenosa perforada. - Morbimortalidad, definida según Clavien-Dindo.10
- Conversión: se define conversión cuando una cirugía laparoscópica se transforma en cirugía abierta.
Variables a controlar
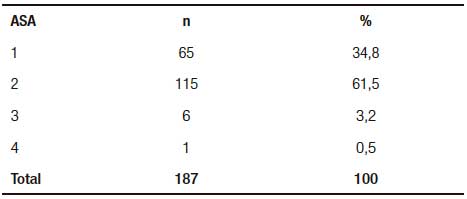
- Riesgo anestésico según la American Society of Anesthesiology20 (ASA): según conste en la historia clínica.
- Tratamiento antibiótico previo a la cirugía: inicio de la antibioticoterapia por lo menos 24 horas antes de la cirugía, según conste en la historia clínica.
- Edad: según conste en la historia clínica.
- Sexo: según conste en la historia clínica.
- IMC: según conste en la historia clínica.
Recolección de datos
Se utilizó una planilla confeccionada en Excel, los datos fueron tomados en forma manual.
Análisis estadístico
Se llevó a cabo la estimación de pruebas de significación tomando un nivel alfa = 0,05. Las pruebas de significación estadística que se utilizaron para este estudio fueron Chi2 y Chi2 con tendencia lineal.
Descripción de la muestra
Se evaluaron 187 historias clínicas de pacientes de ambos sexos, mayores de 18 años, con diagnóstico clínico de colecistitis aguda acorde a las guías de Tokio 2013,9, 11 colecistectomizados por vía laparoscópica o abierta entre enero de 2008 y septiembre de 2015.
De las mismas, el 51,3% (96 historias clínicas) pertenecían a pacientes femeninas y el 48,7% (91 historias clínicas) a pacientes masculinos. La edad mediana de las HC evaluadas fue de 44 años (rango: 19-84).
En la Tabla 1 puede observarse la distribución del riesgo anestésico. Del total de HC evaluadas, el 72,2% (135 HC) había recibido tratamiento ATB previo. El tiempo de internación puede verse en la Tabla 2.
En cuanto a la morbimortalidad definida según Clavien-Dindo,10 puede observarse en la Tabla 3. Del total se convirtieron el 34,2% (64 HC). En cuanto a los hallazgos intraoperatorios y su grado según nuestra clasificación, se encuentran descriptos en la Tabla 4.
Los porcentajes de colecistitis grado I, II y III fueron 60%, 38% y 2% respectivamente. Se controlaron las variables edad, sexo, IMC, tratamiento antibiótico previo y riesgo anestésico, no encontrándose diferencias estadísticamente significativas:
- entre edad y hallazgo intraoperatorio (p = 0,22), morbimortalidad (p = 0,08) y conversión (p = 0,39);
- entre sexo y hallazgo intraoperatorio (p = 0,22), morbimortalidad (p = 0,26) y conversión (p = 0,72);
- entre IMC y hallazgo intraoperatorio (p = 0,21), morbimortalidad (p = 0,78) y conversión (p = 0,21);
- entre ASA y morbimortalidad (p = 0,86), hallazgo intraoperatorio (p = 0,12) y conversión (p = 0,12);
- entre tratamiento antibiótico previo y morbimortalidad (p = 0,066) y conversión (p = 0,78).
Sin embargo, se encontraron diferencias estadísticamente significativas entre tratamiento antibiótico previo y hallazgo intraoperatorio (p = 0,0007), por lo cual la variable hallazgo intraoperatorio se estudió separadamente entre los que recibieron o no tratamiento antibiótico previo.
Resultados
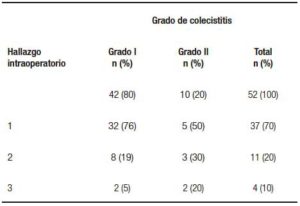
En relación con el objetivo “determinar si la presencia de un grado de colecistitis aguda mayor se asocia con una gradación de hallazgo intraoperatorio mayor”, se evidencia una diferencia estadísticamente significativa (p = 0,000). Esto define que existe una asociación que implica que a mayor grado de colecistitis aguda, mayor será la gradación del hallazgo intraoperatorio. Sin embargo, como expresamos previamente en la descripción de la muestra, el control de la variable tratamiento antibiótico previo arrojó diferencias estadísticamente significativas, por lo que se la analizó por separado. Entre los que recibieron antibiótico previo existió una asociación entre el grado de colecistitis y el grado de hallazgo intraoperatorio (p < 0,05) (Tabla 5). En cambio, en aquellos pacientes que no llegaron a recibir antibiótico previo al menos 24 horas antes de la cirugía, no se halló asociación estadística entre el grado de colecistitis y el hallazgo intraoperatorio (p = 0,159) (Tabla 6).
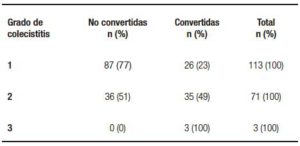
En relación con el objetivo “determinar si la presencia de un grado de colecistitis aguda mayor se asocia con una mayor prevalencia de conversión”, se evidencia una diferencia estadísticamente significativa, siendo el valor de p = 0,0001. Esto define que existe una asociación que implica que, a mayor grado de colecistitis aguda, mayor será la prevalencia de conversión (Tabla 7).
En relación con el objetivo “determinar si la presencia de un grado de colecistitis aguda mayor se asocia con mayor morbimortalidad”, no se evidencian diferencias estadísticamente significativas (p = 0,22) (Tabla 8).
Tabla 5. Asociación entre el grado de colecistitis y el hallazgo intraoperatorio en el subgrupo con tratamiento antibiótico previo.
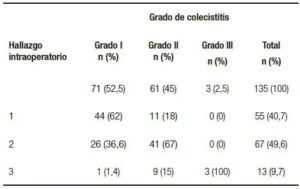
Tabla 6. Asociación entre el grado de colecistitis y hallazgo intraoperatorio en el subgrupo sin tratamiento antibiótico previo.
Discusión
A pesar de que las guías de Tokio9, 11 son una herramienta útil y sencilla para realizar el diagnóstico y calcular el grado de severidad de la colecistitis aguda, hemos encontrado en la literatura solo una publicación que asocie la presentación clínica con el hallazgo histopatológico13 y no hemos encontrado publicaciones que la comparen y generen una gradación del hallazgo intraoperatorio. Esto es importante ya que el grado de hallazgo intraoperatorio se relaciona con el grado de dificultad técnica.
En nuestro trabajo, a diferencia de Ambe y col13 que incluyeron solo colecistitis con 3 días de evolución máxima, se incluyeron todas las colecistectomías por colecistitis agudas independientemente del tiempo de evolución dentro de las consideradas agudas; de esta manera quedan excluidas aquellas con más de 10 días de evolución (ya que estas se consideran dentro de las colecistitis subagudas) y se generó una clasificación de hallazgo intraoperatorio. Esto se debe a que no siempre es factible en el ámbito público intervenir quirúrgicamente a todos los pacientes dentro de las 72 horas.
Una vez confirmado el diagnóstico clínico e imagenológico, el siguiente paso es el manejo de los pacientes de acuerdo con la severidad de su patología, que va a depender de la experiencia de cada servicio y de la disponibilidad de medios para su resolución. Según las guías de Tokio del 2013 los pacientes que presentan una colecistitis aguda grado I serían candidatos a una colecistectomía laparoscópica, aquellos que presentan una colecistitis grado II podrían ser manejados por vía laparoscópica (en centros con experiencia) o por vía percutánea, y los pacientes con un grado III se beneficiarían con una colecistostomía percutánea.13
Sin embargo, entre el 22 y el 42%13, 14 de los pacientes que son encuadrados como colecistitis grado I en el preoperatorio presentan un grado mayor de inflamación, lo que podría ser un factor de riesgo para la lesión quirúrgica de la vía biliar y factor de conversión de la cirugía laparoscópica. Afortunadamente, como hemos descripto, no hemos hallado esta discrepancia y, por el contrario, nuestros resultados indican que, a mayor grado de colecistitis aguda, existe una mayor gradación de hallazgo intraoperatorio. Esto sugiere que, al momento de armar los equipos quirúrgicos, al menos uno de los integrantes debería tener experiencia en cirugía laparoscópica al afrontar la colecistitis grado II o III.
En el control de las variables encontramos que existían diferencias estadísticamente significativas entre los que recibieron tratamiento antibiótico al menos 24 horas antes de la cirugía y aquellos que no, en relación al grado de hallazgo intraoperatorio. Por ese motivo, se analizaron los resultados separadamente entre estos dos subgrupos y se halló que, en el subgrupo de pacientes sin tratamiento antibiótico previo, un grado mayor de colecistitis no se asoció con un mayor grado de hallazgo intraoperatorio. Creemos que esto se debe a un tamaño muestral pequeño en este subgrupo particular de pacientes.
Estimamos que el bajo número de casos definidos como hallazgo intraoperatorio grados 3 A y 3 B se debería a un sub registro, dado que se trata de un estudio retrospectivo. Por otro lado, pudimos observar que el grado de hallazgo intraoperatorio se relaciona con la tasa de conversión, por lo que a mayor grado de colecistitis existe una mayor prevalencia de conversión.
En cuanto a nuestra tasa de conversión, consideramos que es un poco alta y que puede estar relacionada con un equipo quirúrgico actuante heterogéneo (con menor o mayor experiencia en laparoscopía) y a causas técnicas, debido a que anteriormente disponíamos de equipos de laparoscopía de baja resolución. A raíz de este estudio implementamos medidas para reducirla y actualmente lo estamos logrando.
Algunos autores15-17 estudiaron los factores de riesgo de conversión y observaron que el sexo masculino, la edad mayor a 55 años, el IMC y el antecedente de cirugía abdominal previa son factores de riesgo independientes para la conversión. En nuestro estudio, la edad, el sexo, el IMC no fueron factores estadísticamente significativos tanto para la tasa de conversión, como para la morbilidad o la mortalidad. Cabe remarcar que en la actualidad hay una tendencia a realizar colecistectomías parciales en lugar de convertir a cirugía abierta,12 por lo cual a futuro la variable conversión quizás debería reemplazarse por colecistectomías parciales, ya que ambas variables tienen implícitas el grado de dificultad quirúrgica que generó la conversión a cirugía abierta o la decisión de realizar colecistectomía parcial.
Por último, la falta de diferencias estadísticamente significativas entre grado de colecistitis aguda y morbimortalidad creemos que se debe al pequeño tamaño muestral en el subgrupo de pacientes con hallazgo intraoperatorio grado III y a un sub registro, por tratarse de un estudio retrospectivo.
Conclusión
En la población se puede esperar una asociación entre el grado de colecistitis acorde a la clasificación de Tokio 2013 y el hallazgo intraoperatorio, al menos en los pacientes que hayan recibido al menos 24 horas de tratamiento antibiótico previo. A su vez se espera que a mayor grado de colecistitis las tasas de conversión sean más altas, lo que permite establecer la táctica y la técnica quirúrgica más apropiada, la preparación de los materiales necesarios y la incorporación de cirujanos experimentados al equipo quirúrgico.
Agradecimientos. A la Dra Nora Inés Castiglia por el asesoramiento metodológico y el procesamiento de datos.
Sostén financiero. Ninguno.
Referencias
- Johansson M, Thune A, Nelvin L, Lundell L, Randomized clinical trial of day-care versus overnight-stay laparoscopic cholecystectomy. Br J Surg 2006; 93: 40-45.
- Gadacz TR. Actualización en Colecistectomía laparoscópica. Surg Clin N Am 2000; 80: 1175-1184.
- Schimer BD, Edge BS, Dix J, Hyser MJ, Hanks JB, Jones RS. Laparoscopic cholecystectomy: treatment of choice for symptomatic cholelithiasis. Annals of Surgery 1991; 213: 665-679.
- Csendes A, González G. Cirugías más frecuentes en Chile, excluyendo colorrectal. Rev Chil Cir 2008; 60: 379-386.
- D´Angelo W, Herfarth A, Árnica G. Colecistitis Aguda. Correlación bacteriológica, clínica y patológica. Servicio de Cirugía, Hospital Escuela de la Facultad de Medicina de la Universidad Nacional del Nordeste. Revista Médica del Nordeste 2003. 4: 16-19.
- Giger UF, Michel JM, Opitz I, Inderbitzin D, Kocher T, Krähenbühl L. Risk factors for perio-perative complications in patients undergoing laparoscopic cholecystectomy: analysis of 22953 consecutive cases from the Swiss Association of Laparoscopic and Thoracoscopic. J Am Coll Surg 2006; 203: 723-728.
- Bingener-Casey J, Richards ML, Stroedel WE, Schwe-Singer WH, Sirinek KR. Reasons for conversion from laparoscopic to open cholecystectomy: a 10-year review. J Gastrointest Surg 2002; 6: 800-805.
- Alponat A, Kun CK, Koh BC, Rajnakova A, Goh PM. Predictive factors for conversion of laparoscopic chole-cystectomy. World J Surg 1997; 21: 629-633.
- Yokoe M, Takada T, Strasberg S, Solomkin JS, Mayumi T, Gomi H, Pitt HA, Gouma DJ, Garden OJ, Buchler MW, Kiriyama S, Kimura Y, Tsuyuguchi T, Itoi T, Yoshida M, Miura F, Yamashita Y, Okamoto K, Gabata T, Hata J, Higuchi R, Windsor JA, Bornman PC, Fan S-T, Singh H, de Santibañes E, Kusachi S, Murata A, Chen X-P, Jagannath P, Lee SG, Padbury R, Chen M-F. New diagnostic criteria and severity assessment of acute cholecystitis in revised Tokyo guidelines. 8 August 2012. J Hepatobiliary Pancreat Sci 2012; 19: 578-585.
- Dindo D, Demartines N, Clavien PA. Classification of Surgical Complications a New Proposal With Evaluation in a Cohort of 6336 Patients and Results of a Survey. Annals of Surgery 2004; 240: 205-213.
- Yokoe M, Takada T, Strasberg SM, Solomkin JS, Mayumi T, Gomi H, Pitt HA, Garden OJ, Kiriyama S, Hata J, Gabata T, Yoshida M, Miura F, Okamoto K, Tsuyuguchi T, Itoi T, Yamashita Y, Dervenis C, Chan AC, Lau WY, Supe AN, Belli G, Hilvano SC, Liau KH, Kim MH, Kim SW, Ker CG. Tokyo Guidelines Revision Committee. TG13 diagnostic criteria and severity grading of acute cholecystitis. J Hepatobiliary Pancreat Sci 2013; 20: 35-46.
- Strasberg S, Pucci M, Brunt LM, Deziel D. Subtotal Cholecystectomye “Fenestrating” vs “Reconstituting” Subtypes and the Prevention of Bile Duct Injury: Definition of the Optimal Procedure in Difficult Operative Conditions. J Am Coll Surg 2016; 222: 89-96.
- Ambe P, Hildegard Christ, Wassenberg D. Does the Tokyo guidelines predict the extent of gallbladder inflammation in patients with acute cholecystitis? A single center retrospective analysis. BMC Gastroenterology 2015; 15: 142.
- Çetinkünar S, Erdem H, Aktimur R, Soker G, Bozkurt H, Reyhan E, Sozen S, İrkorucu O. Evaluation of power Doppler sonography in acute cholecystitis to predict intraoperative findings: a prospective clinical study. Ulus Travma Acil Cerrahi Derg 2015; 21: 51-56.
- Beksac K, Turhan N, Karaagaoglu E, Abbasoglu O. Risk Factors for Conversion of Laparoscopic Cholecystectomy to Open Surgery: A New Predictive Statistical Model. Journal of Laparoendoscopic & Advanced Surgical Techniques 2016; 26: 1-4.
- Lipman J, Claridge J, Haridas M, Martin M, Yao D, Grimes K, Malangoni M. Preoperative findings predict conversion from laparoscopic to open cholecystectomy. Surgery 2007; 142: 556-565.
- Rothman J, Burcharth J, Pommergaard HC, Viereck S, Rosenberg J. Preoperative Risk Factors for Conversion of Laparoscopic Cholecystectomy to Open Surgery – A Systematic Review and Meta-Analysis of Observational Studies. Dig Surg 2016; 33: 414-423.
- Bingener J, Schwesinger W, Chopra S, Richards M, Sirinek K. Does the correlation of acute cholecystitis on ultrasound and at surgery reflect a mirror image? Am J Surg 2004; 188: 703-707.
- Van Dijk AH, de Reuver PR, Tasma TN, van Dieren S, Hugh TJ, Boermeeste MA. Systematic review of antibiotic treatment for acute calculous cholecystitis. Br J Surg 2016; 103: 797-811.
- Cohen MM, Duncan PG. Physical status score and trends in anesthetic complications. J Clin Epidemiol 1988; 41: 83-90.
Correspondencia: Eduardo Javier Houghton
Austria 2435 PB E (CP: 1425) Ciudad Autónoma de Buenos Aires, Argentina
Tel: (54) 11-57521749
Correo electrónico: ehoughton26@yahoo.com.ar
Acta Gastroenterol Latinoam 2017;47(2): 99-105
 Revista ACTA Órgano Oficial de SAGE
Revista ACTA Órgano Oficial de SAGE