Alexis José Ormeño Julca,1 Walter Espino Saavedra,2 Flavio Maticorena Agramonte,1 Jorge Reynoso Tantalean,1 Carlos Chávez Burgos,1 Victoria Polar Córdova,1 Carla León Alcántara1
1 Servicio de Pediatría.
2 Servicio de Anatomía Patológica.
Hospital Regional Lambayeque. Chiclayo, Perú
Acta Gastroenterol Latinoam 2019;49(3):254-259
Recibido: 24/04/2018 / Aprobado: 19/06/2018 / Publicado en www.actagastro.org el 17/09/2019
Resumen
El síndrome de úlcera rectal solitaria es un trastorno benigno del recto y sigmoides que se manifiesta con síntomas clínicos como rectorragia, esfuerzo durante la defecación, sensación de evacuación incompleta y dolor en la región perianal, así como por hallazgos endoscópicos e histológicos característicos. Es considerada una entidad rara en pediatría, por lo cual usualmente se realiza un diagnóstico tardío. La etiología no ha sido aclarada completamente, pero se considera como causa de los cambios isquémicos en el recto asociados a la contracción muscular paradójica del suelo pélvico y del esfínter anal externo con prolapso rectal. Los hallazgos endoscópicos varían desde eritema de la mucosa rectal a ulceras únicas o múltiples e incluso lesiones polipoideas. Se presentan tres casos de adolescentes con lesiones, tipo proliferativas, en el recto.
Palabras claves. Úlcera rectal, proliferativa, adolescentes.
Solitary rectal ulcer syndrome manifested as proliferative lesions. Report of three adolescent patients
Summary
Solitary rectal ulcer syndrome is a benign disorder of the rectum and sigmoid colon that manifests with rectal bleeding, straining during defecation, feeling of incomplete evacuation and pain in the perianal region, as well as, characteristic endoscopic and histological findings. It is considered a rare entity in pediatrics, so usually a late diagnosis is made. The etiology has not been fully clarified, but ischemic changes in the rectum associated with paradoxical muscle contraction of the pelvic floor and the external anal sphincter with rectal prolapse are considered as causes. The endoscopic findings vary from rectal mucosal erythema to single or multiple ul cers and even polypoid lesions. Three cases of adolescents with proliferative type lesions in the rectum are presented.
Key words. Rectal, proliferative ulcer, teenagers.
Abreviaturas
SURS: Síndrome de úlcera rectal solitaria.
VCC: Videocolonoscopía.
PEG: Polietilenglicol.
El síndrome de úlcera rectal solitaria (SURS) es un trastorno benigno y poco común del recto y de la región sigmoidea, que puede ser diagnosticado teniendo en cuenta síntomas clínicos como rectorragia, esfuerzo durante la defecación, sensación de evacuación incompleta y dolor en la región perianal, así como por hallazgos endoscópicos e histológicos característicos.1, 2 Su incidencia no ha sido establecida pero se ha estimado en 1 por cada 100.000 individuos por año, con una media de edad de presentación, según la mayoría de reportes, de 48 años (rango: 14-76).3, 4 Esta entidad se ha reportado como una rara condición en pacientes pediátricos por lo cual usualmente se realiza un diagnóstico tardío en esta población.5 La etiología no ha sido completamente establecida, pero pareciera ser secundaria a los cambios isquémicos en el recto asociados a la contracción muscular paradójica del suelo pélvico y del esfínter anal externo con prolapso rectal.6 Los hallazgos endoscópicos son variables, desde eritema en la mucosa a úlceras únicas o múltiples e incluso lesiones de aspecto proliferativo.4, 7
Se presentan tres casos de pacientes adolescentes con lesiones tipo proliferativas y polipoideas en el recto, representando una variante del SURS.
Caso clínico 1
Varón de 14 años con rectorragia recurrente indolora de 1 año de evolución, acompañada de deposiciones de consistencia aumentada y sin síntomas adicionales. El examen físico no mostró hallazgos contributorios y el hemograma, la velocidad de sedimentación globular y el perfil de coagulación fueron normales.
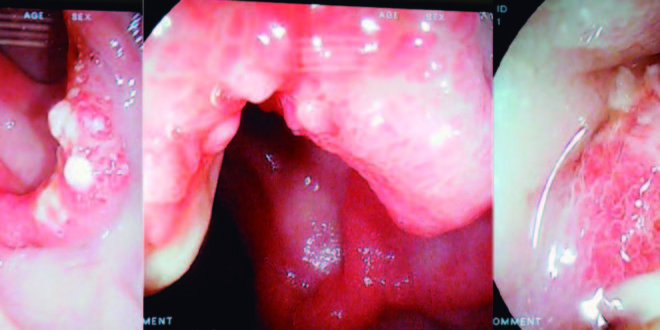
La videocolonoscopía (VCC) mostró múltiples lesiones polipoides en el recto a 3 centímetros del margen anal, algunas de distribución circunferencial (Figura1).
La mucosa del colon sigmoides y del resto del colon tuvo un aspecto endoscópico normal. El examen histopatológico mostró un severo infiltrado inflamatorio inespecífico con tejido de granulación y necrosis, así como la presencia de fibras musculares lisas y de colágeno en la lámina propia.
Se prescribió polietilenglicol con electrolitos 0,5 gramo/kg/día vía oral y sucralfato 2 gramos como enema de retención cada 12 horas, con mejoría de los síntomas al control por consultorio externo a los 2 meses.
La VCC de control a los 3 meses evidenció en el recto lesiones ulceradas cubiertas de fibrina y otras polipoideas que comprometían casi toda la circunferencia del lumen, con eritema circundante de la mucosa. El resto del colon de aspecto normal (Figura 2).
Figura 1. Se observan múltiples lesiones de aspecto polipoide en el recto, sangrantes al roce con el equipo, algunas de la cuales comprometen toda la circunferencia. La superficie de las lesiones está ulcerada y cubierta de exudado en la mayoría de ellas. La mucosa circundante se muestra lisa y con un patrón vascular anormal.
Figura 2. Se observan algunas lesiones ulceradas, cubiertas de fibrina y otras de aspecto polipoide, sangrantes al roce con el equipo y que comprometen casi toda circunferencia rectal, con la mucosa circundante de aspecto eritematoso.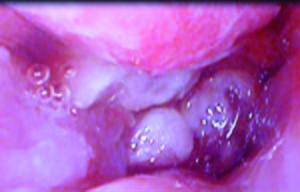
Caso clínico 2
Varón de 13 años con historia de 18 meses con rectorragia recurrente y expulsión de moco con las deposiciones, las cuales son duras y en ocasiones difíciles de evacuar. Asimismo, familiares notan palidez, hiporexia y pérdida de peso (aproximadamente 2 kg durante todo el tiempo de enfermedad). Fue evaluado ambulatoriamente y en el examen de las heces se encontraron huevos de Strongyloides stercoralis. Se administró ivermectina sin mejoría de los síntomas. Por este motivo fue evaluado en nuestro hospital.
Al examen físico se encontró palidez y dolor a la palpación profunda en el hipogastrio. El hemograma mostró anemia leve normocítica y normocrómica, con una fórmula leucocitaria normal y reticulocitos levemente incrementados. El perfil de coagulación y el hepatograma fueron normales. En la VCC se encontró desde los 2 cm hasta los 5 cm del margen anal lesiones ulceradas múltiples y algunas de aspecto proliferativo que comprometían el 75% de la circunferencia rectal (Figura 3A).
El estudio anatomopatológico de las lesiones mostró un infiltrado inflamatorio severo, con tejido de granulación y depósito de colágeno en la lámina propia. Se prescribió PEG con electrolitos 0,5 gr/kg/día y sucralfato como enema de retención 2 gramos cada 12 horas, sin mejora de la sintomatología. A los 2 meses la VCC de control mostró lesiones de aspecto proliferativo que comprometen toda la circunferencia rectal (Figura 3B).
El estudio anatomopatológico mostró infiltrado inflamatorio agudo y crónico con la presencia de fibras musculares y depósito de colágeno en la lámina propia. Se realizó una tomografía computada de abdomen y pelvis, encontrándose una lesión sólida a nivel del recto (Figura 4). Se coordinó la referencia para evaluación por cirugía pediátrica por la posibilidad de tratamiento quirúrgico.
Figura 3. A. Mucosa rectal con lesiones ulceradas múltiples cubiertas con fibrina, algunas de aspecto proliferativo que comprometen el 75% de la circunferencia rectal. B. Control a los dos meses con presencia de lesiones ulceradas y proliferativas extensas con compromiso de toda la circunferencia de la luz rectal, sangrantes al roce con el equipo.
Figura 4. Tomografía computada abdominal y pélvica con sustancia de contraste oral y endovenosa que muestra a nivel del recto una lesión de 21 por 20 milímetros, heterogénea, de aspecto proliferativo y que capta contraste. No se observan adenopatías en el retroperitoneo y cadenas linfáticas ilíacas. El resto de los órganos es de aspecto normal.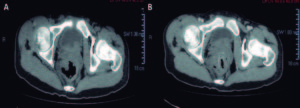
Caso clínico 3
Adolescente mujer de 14 años con historia de rectorragia indolora desde hace 4 años. Hace 3 años se realizó una VCC con el diagnóstico de proctitis. El estudio anatomopatológico reportó mucosa colónica ulcerada con áreas de necrosis, hiperplasia vascular reparativa, tejido de granulación y ausencia de abscesos crípticos. Aun así, recibió tratamiento por vía oral durante 6 meses con mesalazina 50 mg/kg/día con remisión parcial. Estos episodios se han repetido en forma episódica aproximadamente cada dos meses.
Desde hace un mes refiere nuevamente presencia de rectorragia y moco en las deposiciones, que son blandas y con ausencia de dolor al defecar. El examen físico no mostró alteraciones y el hemograma, el perfil de coagulación y el hepatograma fueron normales.
En la VCC se encontró desde los 8 cm hasta los 11 cm del margen anal una mucosa con úlceras múltiples cubiertas con fibrina y lesiones de aspecto proliferativo que disminuyen la luz rectal (Figura 5).
El examen histopatológico mostró infiltrado inflamatorio agudo y crónico inespecífico y la presencia de fibras musculares en la lámina propia (Figuras 6 A, B, C).
Se indicó PEG con electrolitos 0,3 gr/Kg vía oral y sucralfato 2 gramos/día como enema de retención con mejoría de los síntomas a la reevaluación a los 3 meses. Desafortunadamente la paciente no regresó para la VCC de control.
Figura 5. Colonoscopía con mucosa rectal de aspecto edematoso, friable con lesiones ulceradas cubiertas con fibrina y otras de aspecto proliferativo que afectan el 75% de circunferencia rectal, provocando disminución de la luz.
Figura 6. A. Tinción hematoxilina-eosina, con infiltrado inflamatorio agudo y crónico inespecífico con áreas erosivas y tejido de granulación con pérdida de la arquitectura ganglionar y cambios epiteliales reactivo. B. Inmunohistoquímica para actina de músculo liso, que muestra fibras musculares lisas de aspecto hipertrofiado, que ocupan la lámina propia. C. Tinción tricrómica de Masson, con depósito de colágeno en la lámina propia.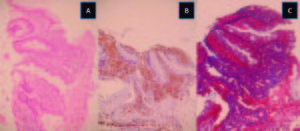
Discusión
En 1969, Madigan y Morson establecieron por primera vez los criterios diagnósticos del SURS, basados en hallazgos clínicos e histológicos en una serie de 68 casos.8 Se considera un trastorno crónico benigno poco común en adultos y raramente reportado en niños. Mohsen reportó 55 casos pediátricos de SURS en 11 años con una media de edad de 10,4 ± 3,7 años (rango: 1,5-17).9 La manifestación más frecuentemente reportada en niños es la rectorragia (91-98,2%), seguida del excesivo esfuerzo durante la defecación (90,9%), acompañado de sensación de evacuación incompleta, heces con moco, constipación, dolor abdominal, tenesmo, diarrea y dolor rectal.9, 10 El sangrado rectal puede ser escaso, como en los casos 1 y 3, o puede llegar a ser severo, requiriendo incluso transfusión de paquete globular.11 En el caso 2 se encontró anemia leve normocítica, con reticulocitos aumentados y sin evidencia de hemólisis, como puede encontrarse en pacientes con anemia secundaria a pérdida sanguínea.12
En cuanto a la etiología, la literatura permite concluir que la combinación de una alta presión rectal durante la defecación, el prolapso rectal oculto y la contracción insuficiente del músculo puborrectal, además del trauma que puede causar daño directo, conllevan a hiperemia, isquemia y finalmente ulceración de la pared rectal.13 Por ello actualmente se recomienda que en todos los pacientes pediátricos con el diagnóstico de SURS se solicite defecografía y manometría anorrectal para definir la alteración fisiopatológica primaria y para seleccionar el tratamiento más adecuado.9 Estos estudios no fueron realizados en nuestros pacientes.
Los hallazgos endoscópicos más frecuentes en niños son úlceras (67,3%), lesiones polipoides (12,7%) y eritema de la mucosa (10,9%).9 En los casos de lesiones polipoides se puede retrasar el diagnóstico debido a que su aspecto puede ser confundido con un pólipo inflamatorio, pólipos hiperplásicos o carcinoma rectal, sobre todo cuando tienen una distribución circunferencial y una superficie ulcerada.14, 15 Es característico que el resto de la mucosa rectocolónica no presente lesiones. Es importante para establecer el diagnóstico, tomar biopsias de las lesiones observadas por endoscopía y de las áreas periféricas a la lesión, de aspecto normal.16
El estudio histopatológico es el estándar de oro para establecer el diagnóstico. La lámina propia es reemplazada por musculo liso y colágeno, lo que provoca hipertrofia y desorganización de la muscularis mucosae, tal como se observa en los tres casos. Estas características, también denominadas “obliteración fibromuscular”, además de los hallazgos clínicos y endoscópicos, permiten distin guir el SURS de otras entidades como la enfermedad de Crohn, la colitis ulcerosa y la colitis isquémica crónica.17 En los casos de lesión tipo pólipo, la mucosa tiene una configuración villiforme y en algunos casos, las glándulas pueden quedar atrapadas en la submucosa (colitis quística profunda).18
En cuanto al tratamiento del SURS en pediatría, la experiencia es limitada, con esquemas terapéuticos muy variados y resultados clínicos poco documentados. El manejo conservador incluye evitar el esfuerzo, aumentar la ingesta de fibra y el uso intermitente de laxantes es considerado el tratamiento inicial.8 La administración de enemas con sucralfato, sulfasalazina o corticoides también se ha reportado efectiva.8 En nuestros tres pacientes se instauró inicialmente un tratamiento conservador que incluyó PEG vía oral y sucralfato rectal tópico con resultados no satisfactorios, como se demostró en las VCC de control de los casos 1 y 2. El tratamiento conservador puede no ser efectivo si la enfermedad está más avanzada, especialmente en aquellos casos en los que existe un alto grado de intususcepción, prolapso o fibrosis rectal, esta última evidenciada con la coloración tricrómica de Masson en el estudio histopatológico de nuestros casos.19 En los pacientes con prolapso rectal y en aquellos que permanecen sintomáticos a pesar de intentar varios tratamientos médicos, se recomienda el tratamiento quirúrgico.15, 20 Bonnard reportó la primera rectopexia exitosa por laparoscopía en un paciente de 12 años, que se tornó asintomático al día siguiente del seguimiento con la endoscopía de control normal.20
Conflicto de intereses. Los autores declaran no tener ningún conflicto de intereses.
Financiamiento. No se recibió apoyo financiero para la realización de este manuscrito.
Referencias
- De la Rubia L, Ruiz Villaespesa A, Cebrero M, García de Frias E. Solitary rectal ulcer syndrome in a child. J Pediatr 1993; 122: 733-736.
- Zhu QC, Shen RR, Qin HL, Wang Y. Solitary rectal ulcer syndrome: clinical features, pathophysiology, diagnosis and treatment strategies. World J Gastroenterol 2014; 20: 738-744.
- Martin CJ, Parks TG, Biggart JD. Solitary rectal ulcer syndrome in Northern Ireland. 1971-1980. Br J Surg 1981; 68: 744.
- Tjandra JJ, Fazio VW, Church JM, Lavery IC, Oakley JR, Milsom JW. Clinical conundrum of solitary rectal ulcer. Dis Colon Rectum 1992; 35: 227.
- Blackburn C, McDermott M, Bourke B. Clinical presentation of and outcome for solitary rectal ulcer syndrome in children. J Pediatr Gastroenterol Nutr 2012; 54: 263-265.
- Mackle EJ, Parks TG. The pathogenesis and pathophysiology of rectal prolapse and solitary rectal ulcer syndrome. Clin Gastroenterol 1986; 15: 985-1002.
- Blanco F, Frasson M, Flor-Lorente B, Minguez M, Esclapez P, García-Granero E. Solitary rectal ulcer: ultrasonographic and magnetic resonance imaging patterns mimicking rectal cancer. Eur J Gastroenterol Hepatol 2011; 23: 1262.
- Madigan MR, Morson BC. Solitary rectal ulcer of the rectum. Gut 1969; 10: 871-881.
- Mohsen S, Bahmanyar M, Geramizadeh B, Alizadeh A, Haghighat M. Solitary rectal ulcer syndrome: Is it a rare condition in children? World J Clin Pediatr 2016; 5: 343-348.
- Suresh N, Ganesh R, Sathiyasekaran M. Solitary rectal ulcer syndrome: a case series. Indian Pediatr 2010; 47: 1059-1061.
- Dehghani SM, Malexpuor A, Haghighat M. Solitary rectal ulcer syndrome in children: a literature review. World J Gastroenterol 2012; 18: 6541-6545.
- Moerschel JJ. Evaluation of Anemia in Children. Am Fam Physician 2010; 81: 1462-1471.
- Dehghani SM, Haghighat M, Imanieh MH, Geramizadeh B. Solitary rectal ulcer syndrome in children: a prospective study of cases from southern Iran. Eur J Gastroenterol Hepatol 2008; 20: 93-95.
- Chong VH, Jalihal A. Solitary rectal ulcer syndrome: characteristics, Outcomes and predictive profiles for persistent bleeding per rectum. Singapore Med J 2006; 47: 1063-1068.
- Saadah O, Al-Hubayshi M, Ghanem A. Solitary rectal ulcer syndrome presenting as polypoid mass lesions in a young girl. World J Gastrointest Oncol 2010; 2: 332-334.
- Figueroa-Colon R, Younoszai MK, Mitros FA. Solitary ulcer syndrome of the rectum in children. J Pediatr Gastroenterol Nutr 1989; 8: 408-412.
- Abreu M, Azevedo R, Pinto J, Campos M, Aros S. Solitary Rectal Ulcer Syndrome: A Paediatric Case Report. GE Port J Gastroenterol 2017; 24: 142-146.
- Levine DS. «Solitary» rectal ulcer syndrome. Are “solitary” rectal ulcer syndromes and “localized” colitis cystica profunda analogous syndromes caused by rectal prolapse? Gastroenterology 1987; 92: 243-253.
- Forootan M, Darvishi M. Solitary rectal ulcer syndrome. A systematic review. Medicine (Baltimore) 2018; 97: e0565.
- Bonnard A, Mougenot JP, Ferkdadji L, Huot O, Aigrain Y, De Lagausie P. Laparoscopic rectopexy for solitary ulcer of rectum syndrome in a child. Surg Endosc 2003; 17: 1156-1157.
Correspondencia: Alexis Ormeño Julca
Calle Francisco Cabrera 118B. Chiclayo, Lambayeque, Perú
Tel. fijo: 51 074 262494 /Tel. celular: 51 949900620
Correo electrónico: alexisojulca@yahoo.es
Acta Gastroenterol Latinoam 2019;49(3): 254-259
 Revista ACTA Órgano Oficial de SAGE
Revista ACTA Órgano Oficial de SAGE