Camila María Briz ID· Federico Ignacio Cassella ID· Pablo Martín Perez ID· Santiago Marzullo ID· Luis Viola ID
Servicio de Gastroenterología y Hepatología, Sanatorio Güemes.
Ciudad Autónoma de Buenos Aires, Argentina.
Acta Gastroenterol Latinoam 2025;55(4):341-349
Recibido: 02/11/2025 / Aceptado: 09/12/2025 / Publicado online el 23/12/2025 / https://doi.org/0.52787/agl.v55i4.557
Resumen
Introducción. Las enfermedades inflamatorias intestinales son patologías crónicas cuyos síntomas digestivos y extradigestivos alteran la calidad de vida de los pacientes que las padecen. Múltiples estudios observacionales han descrito, además, un aumento significativo en la prevalencia de alteraciones psiquiátricas en pacientes con enfermedad inflamatoria intestinal en comparación con la población general, especialmente ansiedad y depresión. Objetivos. Evaluar la prevalencia de síntomas sugestivos de ansiedad y/o depresión en pacientes con enfermedad inflamatoria intestinal, así como su relación con la actividad de la enfermedad y la calidad de vida. Materiales y métodos. Se evaluaron a los pacientes mayores de 18 años que acudieron a los consultorios de enfermedad inflamatoria intestinal del Servicio de Gastroenterología y Hepatología del Sanatorio Güemes y del Centro Integral de Gastroenterología, en la Ciudad Autónoma de Buenos Aires, desde mayo de 2023 hasta abril de 2025. Se utilizaron los cuestionarios HADS (Hospital Anxiety and Depresión Scale) y CCVEII-9 (Cuestionario reducido de calidad de vida en enfermedad inflamatoria intestinal) y además se recopilaron datos clínicos y de calprotectina fecal como marcador de actividad inflamatoria. Resultados. Se incluyeron a 99 pacientes con enfermedad inflamatoria intestinal mayores de 18 años. El 62,6% de ellos presentó síntomas sugestivos de ansiedad y el 19% de depresión. No se encontró asociación entre síntomas psiquiátricos y niveles de calprotectina. Por otro lado, la presencia de ansiedad o depresión se asoció con una peor calidad de vida. Asimismo, se observaron correlaciones negativas moderadas para ansiedad y severas para depresión entre los puntajes de los dos cuestionarios utilizados. Conclusión. Más de la mitad de los pacientes con enfermedad inflamatoria intestinal presentan síntomas de ansiedad y depresión, con un impacto significativo en su calidad de vida, aunque sin relación con la actividad inflamatoria. Estos hallazgos enfatizan la importancia de realizar pesquisa y tratamiento específico de patologías psiquiátricas en esta población para mejorar su bienestar integral.
Palabras claves. Enfermedad inflamatoria intestinal, colitis ulcerosa, enfermedad de Crohn, ansiedad, depresión, calidad de vida, actividad inflamatoria, eje intestino-cerebro.
Prevalence of Anxiety and Depression in Patients with Inflammatory Bowel Disease: Association with Disease Activity and its Impact on Quality of Life
Summary
Introduction. Inflammatory bowel diseases are chronic conditions whose digestive and extradigestive symptoms affect patients’ quality of life. Multiple observational studies have also reported a significantly higher prevalence of psychiatric disorders, particularly anxiety and depression, in inflammatory bowel disease patients compared to the general population. Objectives. To evaluate the prevalence of symptoms suggestive of anxiety and/or depression in inflammatory bowel disease patients, as well as their association with disease activity and quality of life. Materials and methods. Patients over 18 years of age who attended the inflammatory bowel disease clinics of the Gastroenterology and Hepatology Service of the Güemes Hospital and the Centro Integral de Gastroenterología, in the Autonomous City of Buenos Aires, Argentina, from May 2023 to April 2025 were evaluated. The HADS (Hospital Anxiety and Depresión Scale) and CCVEII-9 (Shortened quality of life questionnaire in inflammatory bowel disease) questionnaires were administered, alongside the collection of clinical data and fecal calprotectin as a marker of inflammatory activity. Results. Ninety-nine patients with inflammatory bowel disease aged 18 years or older were included. Symptoms suggestive of anxiety were observed in 62.6% and depression in 19% of patients. No significant associations were found between psychiatric symptoms and calprotectin levels. However, the presence of anxiety or depression was associated with lower quality of life. Moderate negative correlations were observed for anxiety and strong negative correlations for depression between the scores of the two questionnaires. Conclusion. More than half of inflammatory bowel disease patients present symptoms of anxiety and depression, significantly affecting their quality of life, although no relationship with inflammatory activity was observed. These findings emphasize the importance of screening and specifically treating psychiatric disorders in this population to improve overall well-being.
Keywords. Inflammatory bowel disease, ulcerative colitis, Crohn’s disease, anxiety, depression, quality of life, inflammatory activity, gut-brain axis.
Abreviaturas
EII: Enfermedad inflamatoria intestinal.
CU: Colitis ulcerosa.
EC: Enfermedad de Crohn.
HADS: Escala Hospitalaria de Ansiedad y Depresión, por sus siglas en inglés.
CCVEII-9: Cuestionario reducido de calidad de vida en enfermedad inflamatoria intestinal, por sus siglas en inglés.
Introducción
La depresión y la ansiedad son aproximadamente entre dos y tres veces más frecuentes en pacientes con enfermedad inflamatoria intestinal (EII) que en la población general.1, 2 Se ha postulado que la asociación entre las EII y los trastornos psicológicos es una vía bidireccional: (a) un mal estado de salud deriva en mal estado psicológico y viceversa; (b) la inflamación activa puede generar estados depresivos, así como los estados depresivos pueden compartir vías biológicas e inflamatorias que empeoran la actividad de la enfermedad intestinal.3 Estas condiciones muchas veces persisten sin ser detectadas o tratadas. El proyecto ENMENTE español publicó en 2017 que solamente en el 25% de los casos los pacientes con colitis ulcerosa (CU) o enfermedad de Crohn (EC) perciben que los médicos tratantes encaran problemas psicosociales durante la consulta.4 En 2011 Bennebroek y colaboradores reportaron que, pese a un 43% de prevalencia de ansiedad y depresión en pacientes con EII, solamente el 18% de estos estaba bajo tratamiento psicológico y apenas el 21% recibía psicofármacos.5 La ansiedad y la depresión suelen ser especialmente dañinas en pacientes con enfermedades crónicas, ya que se ha visto que pueden exacerbar la enfermedad de base a través de una menor adherencia al tratamiento, mal funcionamiento del sistema inmune y un aumento en la actividad del eje hipotalámico-hipofisario-adrenal o del sistema nervioso autónomo.6, 7 Incluso se ha demostrado que el diagnóstico de síndrome depresivo en EII se asocia a mayor riesgo de internación a 90 días, mayor riesgo de cirugía y aumento de realización de tomografías y videocolonoscopías innecesarias.8, 9 Se ha reportado también que un diagnóstico de ansiedad o depresión puede empeorar la calidad de vida de los pacientes con EII incluso cuando su enfermedad está en remisión.10
Múltiples estudios informan niveles de prevalencia de depresión y ansiedad de alrededor del 25% y 17 – 20% respectivamente en pacientes con EII (más del doble de lo reportado para la población general) y de hasta un 42% de prevalencia de alguna alteración psiquiátrica en general.1-5 En el año siguiente al diagnóstico de EII, estos pacientes tienen 34% más chances de recibir tratamiento farmacológico con antidepresivos que la población general y este riesgo aumenta hasta 51% en los primeros 10 años de la enfermedad.11 Incluso se ha reportado una asociación entre el uso de antidepresivos y un peor curso clínico en pacientes con CU, evidenciado por una mayor dependencia de corticoides en estos pacientes, lo que resalta la importancia de una vía bidireccional entre comorbilidades psiquiátricas y peor evolución en las EII.12 Si bien no se han encontrado estudios en Argentina, dentro de Iberoamérica hay diversos grupos que vienen trabajando con el tema, como en México y Brasil.13, 14 El modelo biopsicosocial, recomendado actualmente para el abordaje de pacientes con cualquier patología, sugiere detectar y tratar los problemas psicológicos de los pacientes y no centrarse únicamente en los problemas físicos de los mismos.15, 16 El Grupo Español de Trabajo para la Enfermedad de Crohn y Colitis Ulcerosa (GETECCU) recomienda «explorar siempre la existencia de síntomas de ansiedad o depresión en los pacientes» y establece, entre otras cosas, que la eutimia debería ser un objetivo terapéutico. Asimismo, enfatiza el manejo multidisciplinario junto al equipo de especialistas en salud mental.17
En la bibliografía reportada para Iberoamérica, los reportes de prevalencia de ansiedad y depresión en EII son escasos, y pertenecen principalmente a grupos de España, Brasil y México.4, 13-15, 18 Hasta donde tenemos conocimiento, no hay aún trabajos de este tipo realizados en nuestro país. Dado que cada país presenta sus propias coyunturas culturales, sociales y económicas es de fundamental importancia contar con datos locales para poder diseñar las herramientas adecuadas para una mejor atención integral. A su vez, es importante tener en cuenta que suelen encontrarse diferencias regionales dentro del territorio argentino.
Teniendo en consideración la carga afectiva y emocional que estas patologías psiquiátricas generan en los pacientes con EII, la enorme influencia que pueden tener sobre el curso de la enfermedad (tanto en la afectación de la calidad de vida como en los gastos en el sistema de salud) y la infravaloración que suele tener en la práctica clínica en nuestro país, creemos que es necesario empezar a jerarquizar la detección y tratamiento de alteraciones psicológicas y psiquiátricas, tanto en nuestros centros como a nivel regional y nacional.
Preguntas de investigación y objetivos
• ¿Cuál es la prevalencia de depresión y ansiedad en los pacientes con enfermedad inflamatoria intestinal en nuestra población?
• En pacientes con EII con o sin diagnóstico previo de ansiedad y/o depresión, ¿existe correlación entre su calidad de vida y su salud mental?
• ¿Existe una asociación entre los síntomas sugestivos de ansiedad y/o depresión y la actividad inflamatoria objetiva de la EII?
A partir de las preguntas de investigación descritas, se planteó una hipótesis principal que establece que la población objetivo presentará una prevalencia de depresión y ansiedad similar a la reportada en la bibliografía internacional; y que se encontrará asociación entre la presencia de depresión/ansiedad, la actividad inflamatoria de la enfermedad intestinal subyacente y la calidad de vida de los pacientes.
Se planteó como objetivo primario conocer la prevalencia de síntomas de ansiedad y depresión en nuestra población de pacientes con EII.
Nuestros objetivos secundarios fueron: a) establecer si existe una relación entre síntomas sugestivos de ansiedad y/o depresión y calidad de vida de los pacientes, y b) establecer si existe asociación entre síntomas sugestivos de ansiedad/depresión y actividad inflamatoria de la EII.
Materiales y métodos
a) Diseño metodológico: estudio de corte transversal.
b) Población: se evaluaron a todos los pacientes mayores de 18 años con EC o CU, diagnosticados hace más de un año, que acudieron a los consultorios de EII del Servicio de Gastroenterología y Hepatología del Sanatorio Güemes y del Centro Integral Gastroenterología, ambos en la Ciudad Autónoma de Buenos Aires, desde mayo de 2023 hasta abril de 2025. Se excluyeron a los pacientes que no desearon participar voluntariamente en el estudio, no comprendían cómo participar, presentaban déficits cognitivos y tenían una ostomía.
c) Muestra: el tamaño de la muestra estuvo determinado por la cantidad de pacientes que consultaron en el período de estudio. Con el número alcanzado (99 pacientes), la estimación de la prevalencia (43% según hallazgos de otros autores) logra una precisión aproximada de +/- 10%, con un nivel de confianza del 95%.
d) Instrumento y variables a analizar: previa explicación del protocolo a todos los pacientes y luego de que estos firmaran el consentimiento informado, se les ofreció realizar el cuestionario HADS (Escala Hospitalaria de Ansiedad y Depresión, por sus siglas en inglés), validado para el idioma español.13 El cuestionario consta de 14 preguntas: 7 diseñadas para detectar ansiedad y 7 para detectar depresión, y ha sido ampliamente usado para la evaluación de trastornos afectivos en pacientes con EII.19 Los ítems se clasifican en una escala de 4 puntos (0 – 3) con un puntaje total que varía de 0 a 21 en cada subescala. Un mayor puntaje es indicativo de mayor gravedad de los síntomas. Un puntaje de 0 – 7 es considerado normal, y mayor o igual a 8 es considerado sugestivo de ansiedad y/o depresión. Este umbral proviene del trabajo original de Zigmond y Snaith20 y de múltiples metaanálisis posteriores que demostraron que un valor ≥ 8 en cualquiera de las subescalas ofrece un equilibrio óptimo entre sensibilidad y especificidad para detectar casos probables. Si bien algunos estudios utilizan puntos de corte más altos, como ≥ 11, estos valores fueron propuestos para maximizar la especificidad cuando se busca identificar casos clínicos probables de ansiedad o depresión. Sin embargo, la mayoría de los trabajos en poblaciones con enfermedades médicas crónicas -incluyendo EII – emplean ≥ 8 debido a su mayor sensibilidad para detectar síntomas emocionales significativos.
Dado que el objetivo de nuestro estudio fue identificar la presencia de síntomas sugestivos de ansiedad y depresión, y no realizar diagnóstico clínico, se adoptó el umbral ≥ 8 que es el más utilizado para este propósito.
Se interrogó acerca de diagnósticos previos de ansiedad o depresión, uso de medicamentos ansiolíticos y antidepresivos o concurrencia a psicoterapia.
Para evaluar la calidad de vida, se les ofreció completar el cuestionario reducido de calidad de vida en enfermedad inflamatoria intestinal (CCVEII-9, por sus siglas en inglés) validado en español.21, 22 El mismo consta de 9 ítems con escala de respuesta de 7 puntos, siendo el rango de puntuación total de 10 (peor calidad de vida) a 70 (mejor calidad de vida).
Para medir la actividad inflamatoria intestinal se consideró el valor de calprotectina fecal obtenido dentro de un periodo de 30 días durante el cual se realizaron los cuestionarios, para que haya correlación entre los mismos. Se consideró un valor de calprotectina > 150 µg/g como marcador de actividad inflamatoria. Se seleccionó un umbral de calprotectina fecal > 150 µg/g para definir elevación en nuestro estudio, basado en la evidencia previa que respalda su valor predictivo clínico. En cuanto al manejo de la CU, la guía de la American Gastroenterological Association (AGA) recomienda un umbral de 150 µg/g como punto de corte para diferenciar entre inflamación activa y remisión en biomarcadores no invasivos.23 Además, otras guías internacionales (GETECCU) reconocen este valor como indicativo de la necesidad de seguimiento o exploraciones adicionales.24 En conjunto, el corte > 150 µg/g representa un equilibrio razonable entre sensibilidad y especificidad para la detección de actividad inflamatoria en CU.
Se recolectaron datos de las historias clínicas de los pacientes con el fin de evaluar factores de riesgo, incluyendo edad, género, diagnóstico (CU vs. EC), consumo de tabaco, cirugías previas, uso de corticoides y uso de fármacos biológicos. Posteriormente, todos los pacientes incluidos en el trabajo contestaron los dos cuestionarios.
e) Análisis estadístico: Los datos fueron tabulados manualmente en una hoja Excel. Los valores faltantes fueron identificados, codificados como datos perdidos y excluidos del análisis. No se realizaron estimaciones adicionales.
Se llevó a cabo un análisis descriptivo mediante tablas de distribución de frecuencias (absolutas y relativas) y proporciones para los datos cualitativos; de media y desvío estándar o mediana y rango intercuartílico, según la distribución de los datos cuantitativos.
La asociación entre variables cualitativas (por ejemplo, síntomas de ansiedad o depresión y niveles de calprotectina categorizados en alta/baja según el punto de corte de 150 µg/g) se evaluó mediante tablas de contingencia y pruebas de Chi cuadrado o Fisher según corresponda. Asimismo, se calcularon razones de momios (Odds Ratios [OR]) con sus intervalos de confianza (IC) del 95% como medida de fuerza de asociación.
En el caso de comparaciones entre variables cuantitativas, se utilizaron pruebas paramétricas (t de Student o ANOVA) o no paramétricas (Mann-Whitney U o Kruskal-Wallis), de acuerdo con la naturaleza y distribución de los datos.
Para explorar la correlación entre variables cuantitativas, como los puntajes de HADS (ansiedad y depresión) y la calprotectina en valores continuos, se utilizaron pruebas de correlación (Pearson o Spearman según distribución). Para evaluar la asociación entre variables clínicas y la presencia de ansiedad o depresión se utilizó regresión logística binaria.
Para el objetivo general del estudio se utilizaron proporciones: cantidad de personas que presentaban las características de interés al momento de la evaluación (ansiedad y/o depresión) con intervalo de confianza del 95%.
Todos los test se realizaron a dos colas, y se utilizó un nivel de significancia de 0,05 para rechazar la hipótesis nula.
Se utilizaron los programas estadísticos Infostat Profesional versión 2020 y Jamovi versión 2.7.6. Se consideraron significativos valores de p < 0,05.
f) Implicancias éticas: El proyecto de investigación fue evaluado por el Comité de Ética de la Fundación Sanatorio Güemes, que garantizó que el mismo respetara los derechos de las personas que participaron voluntariamente en él. El estudio se condujo de acuerdo a los principios de la Declaración de Helsinki y según la Guía para Investigaciones en Salud Humana del Ministerio de Salud de la Nación (Resolución 1480/11) y la Ley Provincial sobre Protección de Derechos de Sujetos en Investigaciones en Salud (Ley 3301/09). Se explicó a los participantes: objetivos, metodología y resultados esperados del estudio, así como también sus derechos y obligaciones como sujetos participantes. Una vez resueltas todas sus dudas, los pacientes firmaron un consentimiento informado para dar conformidad a ser incluidos en el estudio. Los datos de cada paciente fueron enmascarados con códigos alfa-numéricos al momento de la recolección, y las bases de datos fueron tratadas únicamente con fines estadísticos por miembros del equipo de investigación. La información se dio a conocer como resultados agregados, imposibilitando la identificación individual de las personas participantes en el estudio.
Resultados
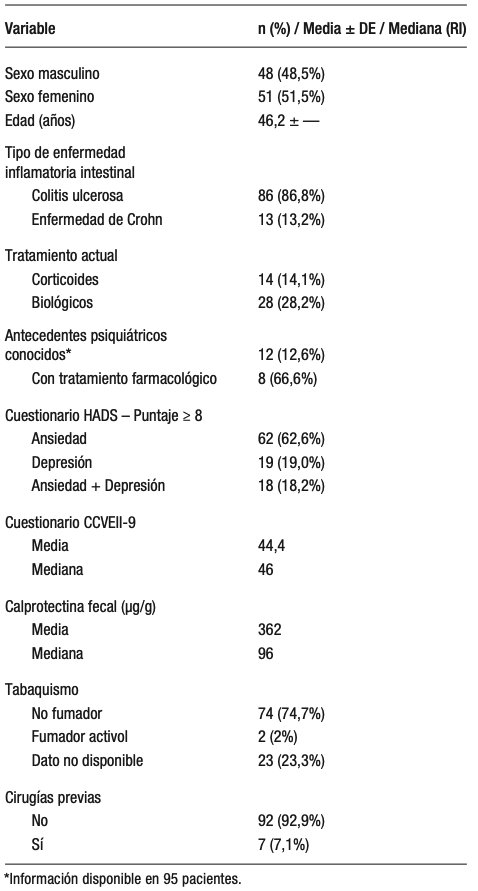
Se incluyeron a 99 pacientes con EII mayores de 18 años. Las características basales de los pacientes se resumen en la Tabla 1. El 51,5% (n = 51) fueron mujeres, con una edad promedio de 46,2 años. El 86,8% (n = 86) presentaban CU y el 13,2% (n = 13) EC. Del total, el 14,1% (n = 14) recibían tratamiento con corticoides y el 28,2% (n = 28) con fármacos biológicos.
Tabla 1. Características basales de la población estudiada (n = 99)
La información sobre antecedentes psiquiátricos estuvo disponible para 95 pacientes. De ellos, el 12,6%
(n = 12) tenían diagnóstico previo de ansiedad y/o depresión y se encontraban en seguimiento por especialistas en psiquiatría o psicología. El 66,6% (n = 8) de los pacientes recibía tratamiento farmacológico.
El cuestionario HADS se aplicó a la totalidad de los pacientes. Se identificaron síntomas sugestivos de ansiedad en el 62,6% (n = 62) y compatibles con depresión en el 19% (n = 19). Dieciocho de los 19 pacientes con síntomas depresivos presentaron además síntomas de ansiedad.
Se realizó el cuestionario de calidad de vida CCVEII-9 a 97 pacientes. Se obtuvo un valor de 44,4 de media y 46 de mediana.
La actividad de la enfermedad se evaluó mediante calprotectina fecal obtenida en concordancia temporal con el cuestionario, con resultados disponibles en 87 pacientes. La mediana de calprotectina fue de 96 ug/g y el valor medio fue de 362 ug/g.
Se evaluó la correlación entre la presencia de síntomas sugestivos de ansiedad/depresión y los valores de calprotectina obtenidos como indicadores objetivos de actividad inflamatoria de la enfermedad. No se observaron asociaciones entre síntomas de ansiedad y valores elevados de calprotectina: rho de Spearman = 0,068; gl = 85, p = 0,533. Aunque los valores de calprotectina fueron más altos en el grupo con síntomas de ansiedad (41,7% vs. 38,2%), la diferencia no fue estadísticamente significativa (OR = 43, IC 95%; 0,59 – 3,45; p = 0,427). En cuanto a depresión, no se observó asociación entre síntomas de depresión y valores elevados de calprotectina: rho de Spearman = 0,104; gl = 85, p = 0,337. No hay diferencia estadísticamente significativa entre tener síntomas de depresión y presentar valores elevados de calprotectina (OR = 0,94; IC 95%; 0,19-5,94; p = 0,949). En conclusión, no se observó una relación estadísticamente significativa entre la actividad inflamatoria objetiva de la EII y la presencia de síntomas sugestivos de ansiedad o depresión.
Se evaluó la correlación entre la presencia de síntomas sugestivos de ansiedad/depresión y la calidad de vida de los pacientes. La calidad de vida fue menor en el grupo con síntomas de depresión (n = 19; Mediana = 37; Media = 36,7; DE = 8,39) respecto del grupo sin síntomas de depresión (n = 78; Mediana = 47,5; Media = 46,3; DE = 8,97). La diferencia fue estadísticamente significativa (Mann-Whitney U = 319, p < ,001) con tamaño de efecto grande (r_rb = 0,57). Esto sugiere peor calidad de vida en los pacientes que presentan síntomas de depresión. Se observó una correlación negativa entre síntomas de depresión y calidad de vida: r de Pearson = −0,504, gl = 95, p < .001; rho de Spearman = −0,519; gl = 95; p < ,001. Estos resultados indican que mayores puntajes en el cuestionario HADS de depresión se relacionan con menor calidad de vida, con una magnitud moderada del efecto. Igualmente, la calidad de vida fue menor en el grupo con síntomas de ansiedad (n = 61; Mediana = 43; Media = 41,7; DE = 9.47) respecto del grupo sin síntomas de ansiedad (n = 36; Mediana = 50; Media = 48,9; DE = 8,12). La diferencia fue estadísticamente significativa (Mann–Whitney U = 608, p < 0,001) con tamaño de efecto mediano (r_rb = 0,447).
Estos resultados indican peor calidad de vida en los pacientes que presentan síntomas de ansiedad. Se observó una correlación negativa entre puntajes elevados del cuestionario HADS de ansiedad y calidad de vida: r de Pearson = −0,493; gl = 95; p < ,001; rho de Spearman = −0,485; gl = 95; p < ,001. La magnitud del efecto fue moderada e indica que mayores puntajes en la escala HADS de ansiedad se relacionan con menor calidad de vida (CCVEII).
No se encontró asociación entre el sexo y los síntomas de ansiedad (p = 0,414) ni depresión (p = 0,313). En la regresión logística binaria no se observó asociación entre edad y síntomas de ansiedad (coeficiente −0,0021; p = 0,443) ni entre edad y depresión (coeficiente −0,0016; p = 0,284).
Discusión
En los últimos años, ha crecido el interés por estudiar la asociación entre enfermedades psiquiátricas y otras enfermedades crónicas, dada la creciente prevalencia de ambas. Dentro de este grupo, los pacientes con EII presentan un riesgo incrementado de ansiedad y depresión en comparación con la población general y otras enfermedades crónicas, probablemente debido a la comunicación bidireccional en el eje intestino-cerebro y al impacto prolongado de la enfermedad, sus complicaciones y su efecto sobre la calidad de vida.
Se han realizado estudios experimentales en modelos murinos que intentan explicar las bases fisiopatológicas de esta relación bidireccional.25 Se observó que la colitis inducida en ratones provoca un aumento de las citocinas proinflamatorias circulantes, las cuales afectan diversas regiones del cerebro, principalmente el hipocampo, estructura involucrada en la memoria y en el control de las emociones a través del sistema límbico. En este contexto, los animales mostraron un comportamiento compatible con depresión y ansiedad. El examen de su cerebro reveló un incremento en la expresión de genes relacionados con la inflamación y la sobreproducción de óxido nítrico en el hipocampo. Por otro lado, se ha informado una disfunción vagal en ratones tras la inducción de depresión, lo que condujo a una inflamación intestinal. Asimismo, en otro grupo se observó reactivación de colitis quiescente luego de inducir depresión, fenómeno que pudo prevenirse mediante la administración de antidepresivos tricíclicos.
Nuestro estudio evidencia una alta prevalencia de síntomas sugestivos de ansiedad (62,6%) y depresión (19%) en pacientes ambulatorios con EII. Estos constituyen los primeros datos publicados en Argentina, lo que resalta la relevancia clínica y científica del estudio.
Al compararlos con la literatura internacional, nuestros hallazgos son consistentes con reportes de alta prevalencia de síntomas afectivos, aunque con diferencias en cifras que podrían reflejar variaciones metodológicas, poblacionales o culturales. Por ejemplo, en México se reportó un 24% de depresión y 20% de ansiedad;13 en Brasil, entre pacientes con EC, 55% presentó ansiedad y 47% depresión, mientras que en CU fue 56% y 61%, respectivamente;14 en España, pacientes con EC en remisión mostraron un 39% de ansiedad y 24% de depresión.18 En Rumania, pacientes en remisión presentaron tasas de ansiedad y depresión de 34,1% y 18,2%, respectivamente,26 mientras que en Suiza se reportaron síntomas consistentes con ansiedad en 39,4% y 37,5% de los pacientes, y depresión en 25% y 20,2%.27 En comparación, nuestra cohorte presentó mayor prevalencia de ansiedad y menor prevalencia de depresión. La heterogeneidad en puntos de corte y en la validación de cuestionarios limita la comparación directa, pero confirma que los síntomas de ansiedad y depresión son frecuentes en pacientes con EII.
Para evaluar la actividad inflamatoria se utilizó calprotectina fecal, un marcador no invasivo ampliamente validado que refleja inflamación mucosa objetiva y permite detectar actividad subclínica con mayor sensibilidad que los índices clínicos. La ausencia de diferencias significativas entre pacientes con y sin síntomas psiquiátricos sugiere que estos trastornos no dependen exclusivamente de la inflamación intestinal objetiva, sino que probablemente están relacionados con la presencia de la enfermedad en sí, modulada por factores psicosociales y de calidad de vida.25
Entre los estudios publicados, existe discordancia en los resultados sobre la asociación entre síntomas psiquiátricos y actividad de la enfermedad. Por ejemplo, un estudio canadiense encontró que una mayor actividad clínica se asociaba con mayor prevalencia de ansiedad y depresión, medida mediante cuestionarios basados principalmente en síntomas (Escala de Mayo para CU e Índice de Harvey-Bradshaw para EC).6 La diferencia con nuestros hallazgos podría explicarse por el uso de calprotectina como marcador objetivo, lo que evita sesgos de percepción clínica y sugiere que la inflamación objetiva puede no ser el principal determinante de los síntomas afectivos en EII.
Por otro lado, un metaanálisis realizado en Londres, que incluyó 11 estudios con 3194 pacientes, evaluó el impacto de la depresión basal sobre la evolución clínica de la EII.28 Los resultados mostraron que en pacientes con CU en remisión la depresión no tuvo un efecto significativo sobre la evolución de la enfermedad y en pacientes con EC en remisión, un único estudio tampoco evidenció efecto relevante. El análisis global confirmó la ausencia de asociación significativa, hallazgos consistentes con nuestros resultados.
En la cohorte suiza previamente mencionada,27 con seguimiento entre 2006 y 2015, se observó una asociación significativa entre síntomas de depresión y recurrencia clínica a lo largo del tiempo para todos los pacientes con EII. También se encontró relación significativa entre ansiedad y recurrencia clínica en todos los pacientes con EII y con EC, pero no con CU. La discrepancia con nuestros hallazgos podría explicarse por diferencias metodológicas, tamaño muestral y seguimiento temporal, así como factores contextuales como acceso al tratamiento, estrategias de afrontamiento o apoyo social.
En nuestra cohorte, los pacientes con síntomas de ansiedad y/o depresión presentaron niveles inferiores de calidad de vida en comparación con aquellos sin trastornos psiquiátricos, hallazgo que coincide con lo reportado en múltiples estudios previos. La literatura disponible muestra de manera consistente que la presencia de comorbilidad ansioso-depresiva en pacientes con EII se asocia con una mayor percepción de limitaciones físicas, sociales y emocionales, así como con un peor bienestar general.18, 29
Diversos autores han señalado que los síntomas afectivos pueden influir negativamente en la calidad de vida tanto de forma directa -al afectar la percepción subjetiva de salud- como indirecta -al reducir la adherencia al tratamiento o aumentar la percepción de la actividad de la enfermedad-. Además, el impacto emocional de los brotes, la necesidad de tratamientos prolongados y la imprevisibilidad del curso clínico pueden contribuir al desarrollo o agravamiento de la ansiedad y la depresión.
En la cohorte rumana, en la que se evaluaron síntomas de ansiedad y depresión en 132 pacientes en remisión y su impacto en la calidad de vida, se vio que puntuaciones medias de IBDQ 32 y FACIT-Fatigue fueron significativamente más bajas en pacientes con ansiedad y depresión.26 El puntaje medio del IBDQ 32 en pacientes con ansiedad fue de 164,6 y en pacientes sin ansiedad de 200,1; p < 0,001. En pacientes con depresión, la puntuación media del IBDQ 32 fue de 164,3 frente a 193,2 en pacientes sin depresión,
p < 0,001. Esto indica que estos pacientes tenían una peor calidad de vida.
Estos hallazgos también se observaron en un grupo de pacientes americanos con diagnóstico de EII en los que se evaluó la asociación de depresión con la calidad de vida medida a partir del cuestionario breve de de enfermedad inflamatoria intestinal (SIBDQ, por sus siglas en inglés).10 En este estudio se encontró que los pacientes con depresión presentaban una calidad de vida significativamente peor, y esta diferencia se mantuvo independientemente de si los pacientes tenían EC o CU y de la actividad inflamatoria de la enfermedad. Mientras que en la cohorte mexicana de pacientes con EII ya nombrada, se reflejó que pacientes con síntomas sugestivos de ansiedad presentaban peor calidad de vida, medida a partir del cuestionario IBD-Q32.13
Entre las fortalezas de nuestro trabajo destacan su carácter pionero en Argentina, la utilización de calprotectina fecal como marcador objetivo y el uso del cuestionario HADS, ampliamente validado y estandarizado. Las limitaciones incluyen el tamaño limitado de la muestra, la mayor proporción de pacientes con diagnóstico de CU frente a EC, el carácter transversal que impide establecer causalidad y la falta de registro sistemático de factores psicosociales y comorbilidades que podrían influir en la salud mental. A su vez, se debe considerar el posible sesgo de selección, dado que al ser un centro de derivación de EII la población incluida podría presentar una mayor proporción de pacientes con enfermedad de curso más severo y en tratamiento biológico, lo que podría no reflejar completamente el espectro de pacientes con EII. Por último, la muestra se obtuvo por disponibilidad de casos y no mediante un muestreo probabilístico, lo que limita su representatividad poblacional. No obstante, el tamaño alcanzado (n = 99) cumple el poder estadístico requerido para los análisis previstos, lo que fortalece la validez de los resultados.
Conclusión
En conjunto, nuestros hallazgos resaltan que los síntomas de ansiedad y depresión son frecuentes en los pacientes con EII, incluso en aquellos con actividad inflamatoria controlada. A su vez, estos síntomas impactan de manera negativa en la calidad de vida de los pacientes. Creemos que estos resultados enfatizan la necesidad de implementar estrategias de tamizaje psicológico/psiquiátrico de rutina para poder gestionar derivaciones oportunas al servicio de salud mental, incluso en pacientes con enfermedad intestinal en remisión, con el objetivo de abordar de manera integral su salud física y emocional.
Consentimiento para la publicación. Se obtuvo el consentimiento informado por escrito del paciente o su padre, tutor o familiar, para la publicación de los datos y/o imágenes clínicas en beneficio de la ciencia. La copia del formulario de consentimiento se encuentra disponible para los editores de esta revista.
Propiedad intelectual. Los autores declaran que los datos y las tablas presentes en el manuscrito son originales y se realizaron en sus instituciones pertenecientes.
Financiamiento. Los autores declaran que no hubo fuentes de financiación externas.
Conflictos de interés. Los autores declaran no tener conflictos de interés en relación con este artículo.
Aviso de derechos de autor
© 2025 Acta Gastroenterológica Latinoamericana. Este es un artículo de acceso abierto publicado bajo los términos de la Licencia Creative Commons Attribution (CC BY-NC-SA 4.0), la cual permite el uso, la distribución y la reproducción de forma no comercial, siempre que se cite al autor y la fuente original.
Cite este artículo como: Briz C M, Cassella F I, Perez P M y col. Prevalencia de ansiedad y depresión en pacientes con enfermedad inflamatoria intestinal: asociación con la actividad de la enfermedad y su impacto en la calidad de vida. Acta Gastroenterol Latinoam. 2025;55(4):341-349. https://doi.org/10.52787/agl.v55i4.557
Referencias
- Ludvigsson JF, Olén O, Larsson H, Halfvarson J, Almqvist C, Lichtenstein P, Butwicka A. Association between inflammatory bowel disease and psychiatric morbidity and suicide: a Swedish nationwide population-based cohort study with sibling comparisons. J Crohns Colitis. 2021;15(11):1824-1836.
- Bernstein CN, Hitchon CA, Walld R, Bolton JM, Sareen J, Walker JR, Graff LA, et al. Increased burden of psychiatric disorders in inflammatory disease. Inflamm Bowel Dis. 2019;25(2):360-368.
- Keefer L, Kane SV. Considering the bidirectional pathways between depression and IBD: recommendations for comprehensive IBD care. Gastroenterol Hepatol (N Y). 2017;13(3):164-169.
- Marín-Jiménez I, Gobbo Montoya M, Panadero A, Cañas M, Modino Y, Romero de Santos C, Guardiola J, Carmona L, Barreiro de Acosta M. Management of the psychological impact of inflammatory bowel disease: perspective of doctors and patients-the ENMENTE project. Inflamm Bowel Dis. 2017;23(9):1492-1498.
- Bennebroek Evertsz F, Thijssens NAM, Stokkers PCF, Grootenhuis MA, Bockting CLH, Nieuwkerk PT, Sprangers MAG. Do inflammatory bowel disease patients with anxiety and depressive symptoms receive the care they need? J Crohns Colitis. 2012;6(1):68-76.
- Byrne G, Rosenfeld G, Bressler B. Prevalence of anxiety and depression in patients with inflammatory bowel disease. Can J Gastroenterol Hepatol. 2017;2017:6496727.
- Walker JR, Ediger JP, Graff LA, Greenfeld JM, Clara I, Lix L, Rawsthorne P, Miller N, Rogala L, McPhail CM, Bernstein CN. The Manitoba IBD cohort study: a population-based study of the prevalence of lifetime and 12-month anxiety and mood disorders. Am J Gastroenterol. 2008;103(8):1989-1997.
- Allegretti JR, Borges L, Lucci M, Chang M, Cao B, Collins E, Vogel B, Arthur E, Emmons D, Korzenik JR. Risk factors for rehospitalization within 90 days in patients with inflammatory bowel diseases. Inflamm Bowel Dis. 2016;22(3):752-762.
- Ananthakrishnan AN, Gainer VS, Perez RG, Cai T, Cheng SC, Savova G, et al. Psychiatric co-morbidity is associated with increased risk of surgery in Crohn’s disease. Aliment Pharmacol Ther. 2013;37(4):445-454.
- Zhang C, Li Z, Li X, Li Y, Zhang X. The influence of depression on quality of life in patients with inflammatory bowel disease. Inflamm Bowel Dis. 2013;19(8):1732-1739.
- Jayasooriya N, Blackwell J, POP-IBD Study Group. Antidepressant medication use in inflammatory bowel disease: a nationally representative population-based study. Aliment Pharmacol Ther. 2022;55(12):1330-1341.
- Blackwell J, Alexakis C, Saxena S, Creese H, Bottle A, Petersen I, et al. Association between antidepressant medication use and steroid dependency in patients with ulcerative colitis: a population-based study. BMJ Open Gastroenterol. 2021;8:e000588.
- Yamamoto-Furusho J, Bozada Gutiérrez, Kayta, Sarmiento Aguilar A, Fresán Orellana A, Arguelles Castro P, García Alanis M. Depression and anxiety disorders impact in the quality of life of patients with inflammatory bowel disease. Psychiatry J. 2021; 2021:6496727.
- Calixto RP, Flores C, Francesconi CF. Inflammatory bowel disease: impact on scores of quality of life, depression and anxiety in patients attending a tertiary care center in Brazil. Arq Gastroenterol. 2018;55(3):249-257.
- Camacho-Martel L. Apoyo y tratamiento psicológico en la enfermedad inflamatoria intestinal: relación médico-paciente. Gastroenterol Hepatol. 2009;32(Suppl 2):13-18.
- Suarez-Almazor ME. Patient-physician communication. Curr Opin Rheumatol. 2004;16(1):91-95.
- Barreiro de Acosta M, Marín Jiménez I, Panadero A, Guardiola J, Cañas M, Gobbo Montoya M, et al. Recomendaciones del GETECCU y ACCU para el manejo de los aspectos psicológicos de la enfermedad inflamatoria intestinal. Gastroenterol Hepatol. 2018;41(2):118-127.
- Iglesias M, González-Castillo S, Pérez-Cuadrado A, et al. Impacto psicológico de la enfermedad de Crohn en pacientes en remisión: riesgo de ansiedad y depresión. Rev Esp Enferm Dig. 2009;101(4):249-257.
- Avinit A, Dar S, Taler M, Haj O, Gothelf D, Kopylov U, et al. Keeping it simple: mental health assessment in the Gastroenterology Department – using the Hospital Anxiety and Depression Scale (HADS) for IBD patients in Israel. Therap Adv Gastroenterol. 2022; Mar 15:17562848211066439.
- Zigmond AS, Snaith RP. The hospital anxiety and depression scale. Acta Psychiatr Scand. 1983 Jun;67(6):361-70.
- Alcalá Escriche M J. Elaboración y validación de un cuestionario reducido de la versión española del cuestionario de calidad de vida específico para la enfermedad inflamatoria intestinal. Bellaterra: Universitat Autònoma de Barcelona, 2003.
- Alcalá M J, Cassellas F, Fontanet G, Prieto L, Malagelada J R. Shortened questionnaire on quality of life for inflammatory bowel disease. Inflamm Bowel Dis 2004;10: 383-391.
- Siddharth Singh S, Ananthakrishnan AN, Nguyen NH, Cohen BL, S. Velayos FS, Weiss JM, et al. AGA Clinical Practice Guideline on the Role of Biomarkers for the Management of Ulcerative Colitis. Gastroenterology 2023;164:344-372.
- Guardiola J, Lobatón T, Cerrillo E, Ferreiro-Iglesias R, Gisbert JP, Domenech E, et al. Recomendaciones del Grupo Español de Trabajo en Enfermedad de Crohn y Colitis Ulcerosa (GETECCU) sobre la utilidad de la determinación de calprotectina fecal en la enfermedad inflamatoria intestinal. Gastroenterología y Hepatología, 2018; 41(8): 514-529.
- Bisgaard TH, Allin KH, Keefer L, Ananthakrishnan AN, Jess T. Depression and anxiety in inflammatory bowel disease: epidemiology, mechanisms and treatment. Nat Rev Gastroenterol Hepatol. 2022;19(11):686-700.
- Stroie T, Preda C, Istratescu D, Ciora C, Croitoru A, Diculescu M. Anxiety and depression in patients with inactive inflammatory bowel disease: the role of fatigue and health-related quality of life. Medicine (Baltimore). 2023;May 12; 102(30):e33713.
- Mikocka-Walus A, Pittet V, Rossel JB, Von Kanel R, Swiss IBD Cohort Study Group. Symptoms of depression and anxiety are independently associated with clinical recurrence of inflammatory bowel disease. Clin Gastroenterol Hepatol. 2016;14 (6):829-835.
- Alexakis C, Humar A, Saxena S, Pollok R. Systematic Review and Meta-analysis: The impact of a depressive state on disease course in adult inflammatory bowel disease. Inflamm Bowel Dis. 2021;27(11):1719-1729.
- López Blanco J, Moreno Jiménez B, Devesa Múgica JM, Rodriguez Muñoz A. Relación entre variables sociodemográficas y clínicas y calidad de vida relacionada con la salud en pacientes con enfermedad inflamatoria intestinal. Rev Esp Enferm Dig. 2005;97(11):757-764.
Correspondencia: Camila Briz
Correo electrónico: camilabriz1992@gmail.com
Acta Gastroenterol Latinoam 2025;55(4):341-349
 Revista ACTA Órgano Oficial de SAGE
Revista ACTA Órgano Oficial de SAGE