María Daniela Neder,1 Mónica Contreras,1 Gabriela Wede,1 Mariela Antoniska,1 Laura Pérez,2 Adrea Bosaleh,3 Matias Oleastro,2 Liliana Sasson1
1Universidade de Pernambuco – UPE. Petrolina, Brasil.
2Departamento de Nutrição, Faculdade Pernambucana de Saúde – FPS. Recife, Brasil.
3Departamento de Nutrição, Instituto de Medicina Integral Professor Fernando Figueira – IMIP. Recife, Brasil.
Acta Gastroenterol Latinoam 2019;49(2):132-142
Recibido: 01/06/2018 / Aprobado: 19/09/2018 / Publicado en www.actagastro.org el 17/06/2019
Resumo
Objectivo. Analisar e comparar parâmetros sociodemográficos e antropométricos tradicionais e de natureza metabólica em pacientes portadores da doença hepática gordurosa não alcoólica (DHGNA), com diferentes graus de acúmulo esteatogênico, que são atendidos em centros ambulatoriais de Recife, Pernambuco. Metodologia. Estudo realizado em dois centros ambulatoriais com pacientes diagnosticados com DHGNA. As variáveis socioeconômicas coletadas foram: idade, sexo, escolaridade, tipo de residência, habitação, etnia, renda e saneamento básico. A Antropometria foi realizada através do Índice de massa corporal (IMC), circunferência da cintura (CC), relação cintura estatura (RCE) e relação cintura quadril (RCQ) e índice de conicidade (IC). Duas variáveis de natureza antropométrica e metabólica foram utilizadas: Índice de adiposidade visceral (IAV) e o produto de acúmulo lipídico (PAL). Resultados. Foram avaliados 110 sujeitos com prevalência do sexo feminino (80,9%), com idade mediana: 56 anos (IQ: 43-63). Nenhuma variável sociodemográfica foi associada à gravidade da esteatose. Todas as variáveis antropométricas tradicionais se associaram aos graus de esteatose hepática (p < 0.05), marcando obesidade. O PAL associou-se à gravidade hepática (p < 0.05). Conclusão. As variáveis antropométricas e de natureza mista são ferramentas aplicáveis e com excelente credibilidade nesse público. O PAL parece uma boa ferramenta de acompanhamento nutricional. A influência do contexto sociodemográfico, nesse estudo, não foi observada, e novos ensaios serão necessários, caso seja necessário corroborar tais fatores como adjuvantes nessa patologia.
Palavras chave. Helicobacter pylori, LPS, VacA, CagA, volunteers, solar activity, coagglutination.
Parámetros sociodemográficos y nutricionales de portadores de enfermedad hepática grasa no alcohólica
Resumen
Objetivo. Analizar y comparar los parámetros sociodemográficos, antropométricos tradicionales y de naturaleza metabólica en pacientes portadores de enfermedad hepática grasa no alcohólica (EHGNA) con diferentes grados de acumulación esteatogénica atendidos en centros ambulatorios de Recife, Pernambuco. Metodología. Estudio realizado en dos centros ambulatorios con pacientes diagnosticados con EHGNA. Las variables socioeconómicas recogidas fueron: edad, sexo, escolaridad, tipo de residencia, vivienda, etnia, renta y saneamiento básico. La antropometría fue realizada a través del índice de masa corporal (IMC), la circunferencia de la cintura (CC), la razón cintura estatura (RCE) y la cadera (RCQ) e índice de conicidad (IC). Se utilizaron dos variables de naturaleza antropométrica y metabólica: índice de adiposidad visceral (IAV) y el producto de acumulación lipídica (PAL). Resultados. Se evaluó a 110 pacientes, 80,9% de sexo femenino, edad mediana: 56 años (rango: 43-63). Ninguna variable sociodemográfica se asoció a la gravedad grasa. Todas las variables antropométricas tradicionales se asociaron a los grados de esteatosis hepática (p < 0,05), marcando obesidad. El PAL se asoció a la gravedad hepática (p < 0,05). Conclusión. Las variables antropométricas y de naturaleza mixta son herramientas aplicables y con excelente credibilidad. El PAL parece una buena herramienta de seguimiento nutricional. La influencia del contexto sociodemográfico en este estudio no se ha observado. Nuevos ensayos se hacen necesarios, ya que tales factores pueden ser adyuvantes en esa patología.
Palabras claves. Enfermedad hepática grasosa no alcohólica, obesidad, parámetros antropométricos, factores socioeconómicos.
Sociodemographic and nutritional parameters of carriers of non-alcoholic fatty liver disease
Summary
Objetive. To analyze and compare traditional and metabolic sociodemographic and anthropometric parameters in patients with non-alcoholic fatty liver disease (NAFLD) with different degrees of steatogenic accumulation attended at outpatient clinics in Recife, Pernambuco. Methodology. A study carried out in two outpatient centers with patients diagnosed with NAFLD. The socioeconomic variables collected were: age, sex, and schooling, type of residence, housing, ethnicity, income and basic sanitation. Anthropometry was performed through body mass index (BMI), waist circumference (WC), waist height (RCE) and hip ratio (WHR) and conicity index (CI). Two variables of anthropometric and metabolic nature were used: Visceral adiposity index (BTI) and lipid accumulation product (PAL). Results. A total of 110 subjects with female prevalence (80.9%) were evaluated, median age: 56 years (range: 43-63). No sociodemographic variables were associated with steatosis severity. All the traditional anthropometric variables were associated with the degrees of hepatic steatosis (p < 0.05), marking obesity. The PAL was associated with hepatic severity (p < 0.05). Conclusion. Anthropometric variables of mixed nature are applicable tools and with excellent credibility in this public. PAL seems to be a good nutritional monitoring tool. The influence of the sociodemographic context in this study is not observed, new trials are necessary, since such factors may be adjuvants in this pathology.
Key words. Fatty non-alcoholic liver disease, obesity, anthropometric parameters, socioeconomic factors.
Abreviaturas
DHGNA: Doença hepática gordurosa não alcoólica.
NAFLD: Non alcoholic fatty liver disease.
NASH: Esteato-hepatite não alcoólica.
EUA: Estados Unidos.
IMC: Índice de massa corporal.
RCQ: Relação cintura/quadril.
RCE: Relação cintura/estatura.
PE: Pernambuco.
BR: Brasil.
IMIP: Instituto de Medicina Integral Professor Fernando Figueira.
IFP: Instituto do Fígado de Pernambuco.
USG: Ultrassonografia.
HBV: Vírus da Hepatite B.
HBV: Vírus da Hepatite C.
CC: Circunferência da cintura.
CQ: Circunferência do quadril.
IC: Índice de conicidade.
PAL: Produto de acúmulo lipídico.
IAV: Índice de adiposidade visceral.
A doença hepática gordurosa não alcoólica (DHGNA) é definida pelo acúmulo de gordura superior a 5% do peso do fígado, não explicada pela ingestão de álcool em risco. Inclui duas condições patologicamente distintas com diferentes pronósticos: a esteatose hepática não alcoólica (non alcoholic fatty liver disease – NAFLD) e a esteato-hepatite não alcoólica (Non alcoholic steatohepatitis – NASH); esta última abrange um largo espectro de gravidade da doença, incluindo a fibrose, cirrose e carcinoma hepatocelular (HCC).1
A DHGNA é uma desordem multifatorial, não transmissível, que resulta de uma interação complexa entre os vários “hits” ou “golpes” ambientais e metabólicos e um fundo genético que a predispõe.2 A DHGNA está se tornando um grave problema de saúde globalmente dizendo, porque representa a principal causa de doença hepática crônica do mundo.3, 4
A pandemia de DHGNA cresce em paralelo às epidemias de obesidade, diabetes tipo 2 (DM2) e síndrome metabólica.5 Sua prevalência alcança entre 25% e 30% nas populações em geral da Europa e dos Estados Unidos (EUA), mas estes números aumentam entre 80% e 90% em coortes selecionados de sujeitos com síndrome metabólica.6-8 No entanto, existem áreas do mundo, como a América do Sul e o Oriente Médio, em que a prevalência média atinge > 30%. Porém, a África tem a menor prevalência de DHGNA do mundo inteiro.8
Estima-se que o ônus das doenças não transmissíveis exceda o das doenças transmissíveis nas regiões. Os cenários projetam, por exemplo, que até 2020, as verbas para saúde em relação às doenças transmissíveis serão elevadas em 20%, enquanto que para as doenças não transmissíveis aumentará em 60%.8
Há uma previsão que a prevalência da DHGNA aumente no mundo inteiro, à medida que nos deparamos com a epidemia global da obesidade e com a tendência dos países em desenvolvimento aos estilos de vida ocidentais. No entanto, parece que existem algumas diferenças entre as características demográficas e epidemiológicas da DHGNA nos países desenvolvidos e dos que estão em desenvolvimento.9 Razão pela qual se investiga tais fatores e suas influências na gravidade da doença hepática não alcoólica, que até então, permanecem sem conclusão.
De modo semelhante, é necessário identificar indicadores simples e sensíveis para a predição da DHGNA porque a biópsia hepática, um padrão ouro no procedimento diagnóstico, é invasiva. De outro lado a ultrassonografia abdominal, embora possa ser usada como ferramenta diagnóstica da DHGNA não pode ser usada em grandes comunidades.10 Como a DHGNA está associada a fatores de risco como a obesidade, as medidas antropométricas, como o Índice de massa corporal (IMC), relação cintura /quadril (RCQ) e relação cintura/estatura (RCE), dentre outras, poderiam ter um papel importante na prevenção e acompanhamento da DHGNA.
A iminente preocupação das repercussões da DHGNA, sua prevalência na população e sua potencial evolução desfavorável reforçam a importância de estudos nesse arco temático. Do mesmo modo, ainda existem lacunas quanto aos reais parâmetros sociodemográficos, antropométricos tradicionais e de natureza metabólica que se mostram associados à gravidade da esteatose hepática não alcoólica, razão de nossa investidura.
Diante do exposto, esse projeto teve como premissa verificar e associar parâmetros socioeconômicos e antropométricos convencionais e de natureza metabólica nos pacientes portadores de esteatose hepática não alcoólica (DHGNA), com diferentes graus de acúmulo esteatogênico, e que foram atendidos nos centros ambulatoriais de Recife, Pernambuco (PE), Brasil (BR).
Material e métodos
População do estudo
Esse é um estudo de delineamento transversal, com abordagem quantitativa, multicêntrico, realizado nos ambulatórios de nutrição do Instituto de Medicina Integral Professor Fernando Figueira – (IMIP) e Instituto do Fígado de Pernambuco – (IFP), ambos, centros de referência em Hepatologia localizados em Recife – Pernambuco (PE), no Brasil. A população que foi eleita para o estudo, foi formada por pacientes em acompanhamento ambulatorial das referidas Instituições de ambos os sexos, acima de 18 anos (adultos) e idosos (acima de 60 anos), com diagnóstico de DHGNA via ultrassonografia (USG). A amostragem foi não probabilística e o período de execução da pesquisa transcorreu de abril a novembro de 2017 com pacientes atendidos nesse período. As entrevistas subsequentes foram realizadas por pesquisadores treinados.
Elegibilidade
Todos os pacientes com diagnóstico de DHGNA via USG, com mais de 18 anos foram convidados a participar do estudo. Porém indivíduos com idade inferior a 18 anos; etilista ativo; gestantes; sujeitos em uso de medicação esteatogênica ou hepatotóxica; os diagnosticados com alguma desordem hepática hereditária ou soropositividade para vírus da hepatite B (HVB) e C (HVC) foram excluídos da pesquisa. E os pacientes com alguma doença incapacitante (reumáticas, neuromusculares, osteoarticulares ou degenerativas) que se inviabilizava antropometria e colhimento de informações também foram exclusos. A validação das informações se deu, mediante a inspeção em prontuários médicos.
Avaliação sociodemográfica
Para traçar o perfil sociodemográfico foram selecionadas as seguintes variáveis: idade, sexo, escolaridade (considerado o mais alto nível de conclusão), tipo de residência, habitação (urbana ou rural), etnia, renda (considerado o salário mínimo atual de 937,00 R$ – Lei nº 13.152/2015) e saneamento básico.
Foi elaborado um questionário próprio para a pesquisa, contemplando todas as variáveis citadas o qual foi aplicado por pesquisadores treinados. A entrevista sociodemográfica teve duração máxima de 10 minutos.
Mensuração clínica e antropométrica
As medidas antropométricas utilizadas foram: peso (Kg), altura (m), circunferência da cintura (CC) e circunferência do quadril (CQ). Ambas circunferências foram estabelecidas em centímetros (cm).
O peso, foi mensurado em balança digital (marca Welmy®, modelo W300) com estadiômetro acoplado, capacidade para 300 kg e precisão de 50 g, com o indivíduo portando roupas leves, posicionado de costas, no centro do equipamento, ereto, com os pés juntos e os braços estendidos ao longo do corpo, olhando ao horizonte e mantendo-se parado nessa posição.11
A altura (m) foi medida em posição ortogonal, com o indivíduo ereto e de costas para o equipamento, a parte móvel do estadiômetro foi posicionada fixando-a contra a cabeça, com pressão suficiente para comprimir o cabelo.11 A circunferência da cintura mediu-se com o paciente em pé utilizando uma fita métrica inelástica ao nível do ponto médio entre a última costela e a crista ilíaca.11 A circunferência do quadril foi aferida na máxima extensão glútea que possa ser vista.11
A partir das medidas antropométricas, calcularam-se os índices antropométricos a serem analisados:
1) Índice de Massa Corporal – (IMC), calculado através do peso corporal (kg) e altura ao quadrado (m2). A interpretação foi mediante aos critérios da Organização Mundial de Saúde (OMS, 2000)12 para aqueles que não são idosos. A população foi estratificada, considerando IMC em: baixo peso (< 18.5 kg/m2); peso normal ou eutrofia (18.5kg/m2 – 24.9kg/m2); sobrepeso (25 kg/m2 – 29,9 kg/m2); obesidade (> 30kg/m2).
A categorização dos idosos seguiu o que propõem a Organização Pan-Americana da Saúde (OPAS, 2002):13 baixo peso (IMC ≤ 23 kg/m2); peso adequado (IMC > 23 e < 28 kg/m2); pré-obesidade (IMC > 28 e < 30 kg/m2); obesidade (IMC ≥ 30 kg/m2) (OPAS, 2002).13
2) Índice de Conicidade – (IC), calculado através das medidas peso, estatura, circunferência da cintura e uma constante que resulta da raiz da relação entre 4π (originado da dedução do perímetro do círculo de um cilindro) e a densidade média do ser humano de 1 050 (kg/m3).14
A descrição acima tem a seguinte fórmula esquematizada: IC: CC/0.109X√Peso (Kg)/Estatura (cm). O ponto de corte estabelecido foi de 1.73 que segundo Valdez et al., (1993),14 é um indicativo de elevado risco para disfunções metabólicas.
3) A relação cintura-quadril (RCQ), é calculada dividindo-se o valor da medida da circunferência da cintura (CC) pelo resultado da circunferência do quadril, e que atribuí risco metabólico e cardiovascular valores ≥ 1 para homens e ≥ 0.85 para mulheres.15
4) O índice da relação cintura-estatura (RCE), é matematicamente obtido pelo quociente entre a circunferência da cintura (cm) e a estatura (cm).
Devido à inexistência, até o presente momento, de uma referência nacional de pontos de corte do RCE, optamos por avaliar o percentual (P) 90 que corresponde a 0,50, como limite para o diagnóstico do excesso de gordura abdominal para adultos.16 No que tange aos idosos, utilizamos o ponto de corte de 0,55 proposto por Correa (2017).17
Além dos índices antropométricos, utilizamos dois índices de natureza antropométrica e metabólica:
1) O produto de acumulação lipídica (PAL) segundo a equação descrita por Kahn (2005), com o valor da CC em centímetros subtraindo-se a constante 58 para mulheres ou 65 para homens e multiplicando-se pelo valor dos triglicerídeos em (mmol/L).18
2) O índice de adiposidade visceral (IAV) calculado a partir da fórmula proposta por Amato et al. A equação é composta por duas medidas antropométricas (IMC em Kg/m2 e CC em cm) e dois parâmetros metabólicos (HDLc e TG em mmol/L). Para o sexo masculino IAV= (CC/39,68+ (1,88 x IMC)) x (TG/1,03) x (1,31/HDL) e para o sexo feminino IAV = (CC/36,58 + (1,89 x IMC)) x (TG/0,81) x (1,52/HD L).19
Diagnóstico de DHGNA
O diagnóstico ocorreu mediante USG. Foi realizada por um ultrassonografista treinado e certificado com aparelhos de alta resolução em modo B e com sonda de 3.5 MHz (Mega Hertz). O fígado de cada participante foi avaliado em relação ao tamanho, contorno, ecogenicidade, estrutura e atenuação do feixe posterior.
Todos os pacientes fizeram jejum (6 horas) de sólidos e líquidos prévios ao exame e uso de antiflatulento. A constatação de esteatose hepática foi definida por 2 de 3 dos seguintes achados anormais: aumento de forma difusa da ecogenicidade do fígado em relação ao rim direito; atenuação do feixe de ultra-som, e uma má visualização intra-hepática de detalhes arquitetônicos.
O grau de esteatose foi estratificado segundo gravidade: leve, moderado e acentuado ou grave.
Procedimento estatísticos
Inicialmente, todos os dados foram compilados no Microsoft Excel 2013. Para análise estatística os dados foram lançados no programa SPSS versão 13.0 (SPSS Inc., Chicago, IL, USA).
As variáveis contínuas foram testadas quanto à normalidade da distribuição, pelo teste de Kolmogorov-Smirnov, as que apresentaram distribuição normal foram descritas na forma de média e desvio padrão, e as com distribuição não normal, em mediana e intervalo interquartílico.
Na descrição das proporções, a distribuição binomial foi aproximada à distribuição normal, pelo intervalo de confiança de 95%. Nos testes de inferência estatística, as proporções foram comparadas pelo teste do Qui quadrado de Pearson e/ou exato de Fisher.
Na comparação entre as médias foi utilizada a análise de variância (ANOVA uma via), quando os critérios de homocedasticidade e distribuição normal foram atingidos, e o teste de Tukey a posteriori.
Os testes de Kruskal Wallis e “U” Mann Whitney foram utilizados quando os critérios de normalidade e/ou homocedasticidade não foram atingidos. Foi utilizado o nível de significância de 5,0% para rejeição de hipótese de nulidade.
Consideração éticas
Essa pesquisa foi aprovada pelo comitê de ética e pesquisa do Instituto de Medicina Integral Professor Fernando Figueira, sob o número: 64898517.1.0000.5201. Os participantes foram avisados e esclarecidos da natureza e perspectivas do projeto. A participação ocorreu mediante assinatura do Termo de Compromisso Livre e Esclarecido (TCLE).
Resultados
Inicialmente, foram pré-selecionados 141 participantes com diagnóstico de esteatose hepática não alcoólica via USG. Destes, 1 positivou para HVB, 1 não permitiu completa mensuração antropométrica e 29 indivíduos não apresentaram alguns exames bioquímicos solicitados. Finalmente, 110 pacientes acima de 18 anos representaram a amostra da população. A idade mediana na população foi 56 anos (IQ: 44-63). Entre os sexos, a mediana de idade encontrada foi 56 (IQ: 44- 63) e 53 anos (IQ: 45-63), respectivamente para o sexo feminino e masculino.
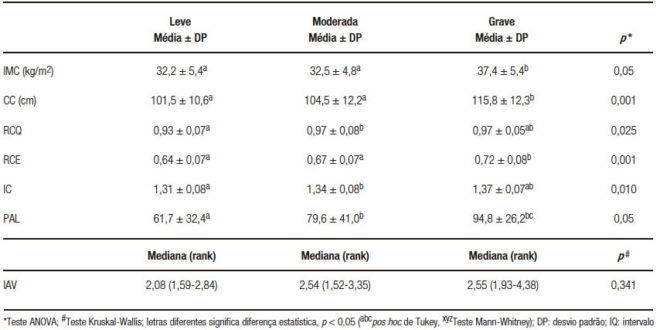
A Tabela 1 reúne as características sociodemográficas e antropométricas dos pacientes. As interpretações revelam um perfil majoritário de indivíduos jovens (< 60 anos) e de sexo feminino. Demograficamente, a maioria pertencia aos centros urbanos, com escolaridade de nível fundamental (52,7%) e renda mínima de um salário (59,1%). Prevaleceu a raça branca (40.9%) autodeclarada. Das variáveis antropométricas o excesso de peso foi prevalente segundo IMC, CC, RCQ.
Com relação ao IC e RCE, todos os pacientes apresentaram valores abaixo e elevado, respectivamente, dos pontos de corte estabelecido. Quanto a gravidade de acúmulo esteatogênico, a maioria dos indivíduos, apresentavam um grau intermediário (45,5%).
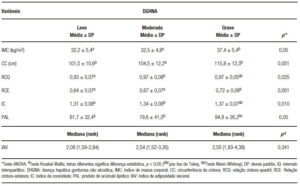
Na Tabela 2 é possível verificar os graus de esteatose encontrados e sua associação com variáveis sociodemográficas. Não foram encontradas associações estatisticamente significativas. A Tabela 3 resume a comparação das variáveis antropométricas com os diferentes graus de esteatose. Observando a Tabela 3, pode-se observar que das variáveis antropométricas, incluindo medidas isoladas e seus índices, o IMC, CC, RCQ, RCE, IC apresentaram associações estatisticamente significativas (p < 0,05).
Das variáveis antropométricas e com componente metabólico, apenas o PAL mostrou associação estatisticamente significativa, aumentando ao nível que a infiltração gordurosa avança.
Tabela 1. Características sociodemográficas e nutricionais de pacientes portadores da doença hepática gordurosa não alcoólica. Recife, Pernambuco, Brasil, 2017.
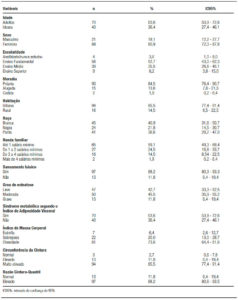
Tabela 2. Associação entre variáveis sociodemográficas com o grau de esteatose em pacientes. Recife, Pernambuco, Brasil, 2017.
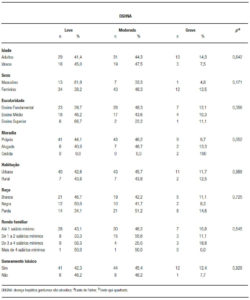
Tabela 3. Comparação entre variáveis antropométricas tradicionais e mistas com o grau de esteatose em pacientes. Recife, Pernambuco, Brasil, 2017.
Discussão
Na era atual, a incidência global de doença hepática gordurosa não alcoólica vem aumentando em paralelo à obesidade, diabetes tipo 2 e a síndrome metabólica. Atualmente, a DHGNA é a principal causa de doença hepática crônica no mundo.5 Inúmeros fatores estão associados a esteatose hepática, modificáveis ou não.20 Fatores não variáveis como sexo, idade e raça já estão fundamentados como fortes influenciadores.
Ainda que numericamente a DHGNA costuma ser mais prevalente no sexo masculino, tal achado não foi observado nesse estudo. Os dados apresentados mostraram uma prevalência de DHGNA no sexo feminino. Apenas alguns estudos encontraram essa semelhança.21, 22
O pensamento de incidência maior de esteatose hepática em mulheres já foi afastado.20 A teoria é que o metabolismo dos hormônios esteroides sexuais desempenham um papel protetor na patogênese da DHGNA.23 Convém mencionar que neste trabalho a média de idade no sexo feminino foi acima dos 50 anos, indicando um período de pós- menopausa, fato que pode ter sido influenciado, uma vez, que a carência de estrogênio nessa fase causa uma redistribuição de gordura corporal, com acumulação de gordura visceral e que pode desencadear o desenvolvimento e progressão da DHGNA.24 É importante também referir que o caráter assintomático da doença, e consequentemente menor procura pelo serviço de saúde, por parte da população masculina, podem justificar o menor número de casos de DHGNA em homens nesse meio. Como fator limitante não foram medidos os níveis de hormônios sexuais relacionados ao estrogênio para refutar tal hipótese.
A idade avançada já está instituída como fator preditor independente de DHGNA. Um estudo25 analisou uma população de 351 pacientes com DHGNA comprovada, que foram divididos em grupos mais velhos (≥ 60), de meia idade (≥ 50 a < 60) e mais jovens (< 50), e mostraram associação entre a prevalência de DHGNA e fibrose com a idade. Outro estudo avaliou a prevalência de esteatose hepática em uma coorte de octogenários admitidos nos departamentos de reabilitação em um hospital geriátrico.26 Tal estudo mostrou uma taxa de prevalência de 46%, que é maior do que a população geral. Em nosso meio, a prevalência de indivíduos idosos (≥ 60 anos) com DHGNA foi 36,4%, menor em comparação aos trabalhos anteriores. Por outro ângulo, se consideramos o público de meia-idade, os nossos números alcançam 70%. Dessa forma, essa amostra tem uma característica envelhecida ou em processo, e, portanto, corrobora os achados literários anteriores. É importante mencionar que os pacientes idosos apresentam significativamente mais fatores de risco para DHGNA, como hipertensão, obesidade, diabetes e hiperlipidemia, e isto, pode influenciar tanto quanto a idade, no surgimento da doença. Não verificamos uma associação da gravidade de infiltração gordurosa com a idade. A homogeneidade em relação a faixa etária pode ter sido a responsável por esse achado não significativo.
As implicações definitivas da etnia e raça como risco não são claras.20 Nessa pesquisa não foi encontrada a associação dos graus de esteatose com a raça. Numericamente falando, a maioria das prevalências, foram vistas em brancos e pardos. Esses resultados também foram verificados nos EUA, onde, as taxas mais altas de DHGNA ocorreram em hispânicos, seguidas por brancos e depois pelos negros com base em estudos populacionais.27 Quanto ao nível de escolaridade, renda e as condiçoes de habitação (moradia, zona e a saneamento básico), igualmente, não foram encontradas relevâncias de gravidade com tais variáveis. De qualquer maneira, chega-se a conclusão, que o tipo de alimentação adotado por uma população, salvo os aspectos culturais, agregam repercussões na qualidade de vida sendo influenciada pela condição sociodemográfica. Uma investigação minuciosa merece mais atenção por parte dos governantes, uma vez que a dieta ocidentalizada repercute em excesso de peso, e finalmente em DHGNA.
O excesso de peso conforme IMC foi prevalente, marcado por obesidade (73,6%) e sobrepeso (20%). Uma minoria apresentou distribuição corporal compatível com eutrofia (6,4%). Esses achados também mostraram que a gravidade da doença aumenta em concordância com o IMC. Permanece fundado que a obesidade ou excesso de peso está associado com a DHGNA e inúmeros ensaios encontraram essa comunicação. Um estudo libanês encontrou uma prevalência de 56,6% de indivíduos obesos com DHGNA.28 Semelhantemente, dados retrospectivos do Hospital Geral de Taichung Verteran na China constataram altas proporções de sobrepeso e obesidade (59,0% vs. 49,4%), respectivamente.29 Um estudo brasileiro também encontrou totalidade de obesidade e sobrepeso na população com DHGNA, embora, essa associação não foi significativa em consonância com IMC, ainda, que o IMC tem relação com a gravidade hepática.30
Majoritariamente, a circunferência da cintura foi encontrada elevada ou muito elevada em quase totalidade da população. A obesidade abdominal ou troncal parece ser mais importante que a obesidade geral no mecanismo fisiopatológico da DHGNA. Na obesidade abdominal, os adipócitos viscerais produzem várias adipocitocinas, como adiponectina, resistina e leptina, que aumentam a resistência à insulina. O excesso de adipócitos, também está associado a uma resposta inflamatória crônica, caracterizada pela produção anormal de citocinas e pela ativação de vias de sinalização pró-inflamatórias.31 Atribuímos que a gravidade da doença aumenta à medida que a CC avança. Inúmeros estudos também encontraram anormalidade da CC e sua associação com a DHGNA.28-30
As relações cintura quadril (RCQ) e cintura/estatura (RCE) foram encontradas elevadas ou acima do ponto de corte estabelecido. A significância estatística revelou que ambas relações antropométricas parecem associar-se à esteatose, independente do comprometimento gorduroso. Conclui-se que assim como o IMC e o CC, são um caráter de gravidade da doença, maiores valores de RCQ e RCE também são. Uma pesquisa realizada no Irã procurando associar índices antropométricos a DHGNA revelou uma associação das relações RCE e RCQ em indivíduos adultos.32 Outro estudo,33 de temática semelhante realizado na Universidade de Xiamen na China, observou que os pontos de corte de maior sensibilidade e especificidade para diagnóstico de DHGNA foram, 0,89 e 0,49, respectivamente, para RCQ e para RCE. Em nosso meio, as médias encontradas foram superiores. Possivelmente as disparidades raciais, sejam as responsáveis pelas variações encontradas. Como são escassos os estudos brasileiros que avaliaram os índices antropométricos relacionados com esteatose e/ou seus graus, acaba surgindo a dificuldade de validar nossas informações como esporádicas ou não.
O índice de conicidade (IC), foi encontrado no conjunto da amostra abaixo do ponto de referência. Assim como nos índices anteriores, o IC também se associou com a gravidade da DHGNA. Todavia, os valores médios encontrados foram inferiores ao ponto de corte inicial pré-estabelecido (1,73) para disfunções metabólicas. Deve-se considerar a inexistência de pontos de corte para IC e DHGNA, logo, subestimar ou superestimar os valores aqui encontrados estando abertos a interpretações.
Outra abordagem interessante para toda a população com DHGNA é baseada em combinações de variáveis clínicas fáceis de medir.20 Dessas variáveis, dois índices de interesse foram criados: o índice de adiposidade visceral (IAV) e o produto de acúmulo lipídico (PAL).
O IAV foi utilizado nessa pesquisa com duas premissas: 1) a primeira foi para verificar quantos individuos apresentariam diagnóstico de Síndrome Metabólica com base nesse indicador, o que acabou sendo 63,7% dos resultados. A acurácia foi de 78,2% com especificidade de 65% e sensibilidade de 85,7%, valores dentro do Intervalo de Confiança (95%); 2) a segunda premissa foi a de discriminar o grau de infiltração gordurosa com os valores do IAV, não havendo uma associação significativa.
Um trabalho realizado na Itália utilizando o IAV revelou que o mesmo se associou com a gravidade da inflamação e com a resistência à insulina. Observaram que valores > 2.1 do IAV com um HOMA-IR > de 3,4 se associou com a fibrose nesses pacientes.34 Por outro lado, em outro estudo o IAV não se associou à esteatose, inflamação ou fibrose, contudo, houve uma associação respeito à síndrome metabólica e seus componentes.35 Em tal estudo, o IAV não foi mais discriminante que a CC na evolução da DHGNA.35 A evidência que o IAV é uma ferramenta clinica que pode auxiliar nas triagens, diagnóstico e evolução da doença é investigatória, porém tendenciosa, sendo necessários mais estudos. A escassez de trabalhos nacionais também dificulta qualquer analogia.
O produto de acúmulo lipídico foi utilizado em nosso estudo para avaliar o grau de esteatose. Observamos que o PAL assume valores maiores quanto maior o grau esteatogênico. Embora seja uma ferramenta de triagem de DHGNA, sua aplicação como instrumento de avaliação da gordura corporal e gravidade de esteatose hepática parece bastante promissor. Não há trabalhos nacionais que utilizaram essa ferramenta em uma população com DHGNA.
Na China, no Centro de Gerenciamento de Saúde do Terceiro Hospital Xiangya, um estudo transversal,31 verificou que o PAL foi significativamente associado com uma maior prevalência e gravidade da DHGNA em homens e mulheres, exatamente como nesse estudo.
A relevância desse estudo sobre o arco temático da doença hepática não alcoólica e antropométrica é vantajosa, uma vez que a abordagem metodológica procurou incluir variáveis diversas e confrontar aquelas já consagradas, além de trazer aquelas de natureza mista, até então não utilizadas com a premissa de associação com gravidade de acumulo esteatogênico. A escassez de estudos no cenário brasileiro também reforça o investimento. Indiscutivelmente, esse trabalho serve como prelúdio para novos ensaios.
Conclusão
A associação da DHGNA com parâmetros sociodemográficos não foi observada, entretanto, são necessários outros ensaios para verificar ou não o papel adjuvante dos fatores sociodemográficos.
A obesidade é sem dúvida uma importante vertente da DHGNA. Esse trabalho mostrou uma conexão não apenas na obesidade generalizada, mas também e principalmente central e troncal, uma vez, que todas as variáveis antropométricas foram associadas ao grau esteatogênico. O produto de acúmulo lipídico se associou à gravidade da esteatose hepática, sendo uma importante ferramenta de acompanhamento nutricional.
A emergência da DHGNA enquanto problema de saúde pública e como meta para projetos políticos é bastante incipiente, mas de extrema importância no atual cenário da obesidade pandêmica. E embora, a DHGNA tenha caráter assintomático, as evidências de evolução negativa da doença reforçam a necessidade de trabalhos que possam identificá-la e monitorá-la precocemente, como também, ações conjuntas e multidisciplinares promotoras de saúde e de qualidade de vida.
Conflito de interesses. Declaramos que não há.
Agradecimento. Á Secretaria Estadual de Saúde de Pernambuco pelo suporte financeiro assistido.
Referências
- European Association for the Study of the Liver (EASL), European Association for the Study of Diabetes (EASD) and European Association for the Study of Obesity (EASO). Clinical Practice Guidelines for the management of non-alcoholic fatty liver disease. J Hepatol 2016; 64: 1388-1402.
- Caligiuri A, Gentilini A, Marra F. Patogênese Molecular de NASH. Int J Mol Sci 2016; 17: 1-34.
- Blachier M, Leleu H, Peck-Radosavljevic M, Valla DC, Roudot-Thoraval F. The burden of liver diseasein Europe: A review of available epidemiological data. J Hepatol 2013; 58: 593-608.
- Petta S, Gastaldelli A, Rebelos E, Bugianesi E, Messa P, Miele L, Baroni GS, Valenti L, Bonino F. Pathophysiology of Non Alcoholic Fatty Liver Disease. Int J Mol Sci 2016; 17: 2082-2107.
- Italian Association for the Study of the Liver (AISF). AISF position paper on nonalcoholic fatty liver disease (NAFLD): Updates and future directions. Dig Liver Dis 2017; 49: 471-483.
- Bellentani S. The epidemiology of non-alcoholic fatty liver disease. Liver Int 2017; 37: 81-84.
- Younossi ZM, Koenig AB, Abdelatif D, Fazel Y, Henry L, Wymer M. Global epidemiology of nonalcoholic fatty liver disease-Meta-analytic assessment of prevalence, incidence, and outcomes. J Hepatol 2016; 64: 73-84.
- Akala FA, El-Saharty S. Public-health challenges in the Middle East and North Africa. Lancet 2006; 367: 961-964.
- Bahrami H. Nonalcoholic Fatty Liver Disease in Developing Countries. World J Gastroenterol 2005; 11: 3808-3809.
- Deepalakshmi K, Murali A, Mathew AC, Nagashree R. Comparison of Anthropometric Measurements that Effectively Associated with Non Alcoholic Fatty Liver Disease Nagashree. National Journal of Laboratory Medicine 2015; 4: 1-5.
- Frisancho AR. Anthropometric Standards for the assessment of growth and nutritional status. 1st Edition University of Michigan Press, January 1990.
- World Health Organization. Obesity: preventing and managing the global epidemic. Report of a World Health Organization Consultation. Geneva: World Health Organization, 2000. p. 256. WHO Obesity Technical Report Series, n. 284.
- Organização Pan-Americana. XXXVI Reunión del Comitê Asesor de Ivestigaciones en Salud – Encuestra Multicêntrica – Salud Beinestar y Envejecimeiento (SABE) en América Latina e el Caribe – Informe preliminar. 2002.
- Valdez R, Seidell JC, Ahn YI, Weiss KM. A new index of abdominal adiposity as na indicator of risk for cardiovascular disease. A cross-population study. Int J Obes Relat Metab Disorders 1993; 17: 77-82.
- Associação Brasileira para o Estudo da Obesidade e da Síndrome Metabólica – Abeso. Diretrizes Brasileiras da Obesidade. Itapeví, SP, 2008-2009.
- Browning LM, Hsieh SD, Ashwell M. A systematic review of waist-to-height ratio as a screening tool for the prediction of cardiovascular disease and diabetes: 0.5 could be a suitable global boundary value. Nutr Res Ver 2010; 23: 247-269.
- Correa, MM. Relação cintura-estatura como marcador antropométrico de excesso de peso em idosos brasileiros. Cad Saúde Pública 2017; 33: 1-14.
- Kahn H. The «lipid accumulation product» performs better than the body mass index for recognizing cardiovascular risk: a population-based comparison. BMC Cardiovasc Disord 2005; 5: 10.
- Amato MC, Giordano C, Gala M, Criscimanna A, Vitabile S, Midiri M, Galluzzo A. Visceral Adiposity Index: a reliable indicator of visceral fat function associated with cardiometabolic risk. Diabetes Care 2010; 33: 920-922.
- Vernon G, Baranova A, Younossi, ZM. Systematic review: the epidemiology and natural history of non-alcoholic fatty liver disease and non-alcoholic steatohepatitis in adults. Aliment Pharmacol Ther 2011; 34: 274-285.
- Hashimoto E, Yatsuji S, Kaneda H, Yoshioka Y, Taniai M, Tokushige K, Shiratori K. The characteristics and natural history of Japanese patients with nonalcoholic fatty liver disease. Hepatol Res 2005; 33: 72-76.
- Ong JP, Elariny H, Collantes R, Younoszai A, Chandhoke V, Reines HD, Goodman Z, Younossi ZM. Predictors of nonalcoholic steatohepatitis and advanced fibrosis in morbidly obese patients. Obes Surg 2005; 15: 310-315.
- Torres DM, Williams CD, Harrison SA. Features, Diagnosis, and Treatment of Nonalcoholic Fatty Liver Disease. Clin Gastroenterol Hepatol 2012; 10: 837-858.
- Lavoie JM, Pighon A. DHGNAD, estrogens, and physical exercise: The Animal Model. J Nutr Metab 2012; 2012: 1-13.
- Frith J, Day CP, Henderson E, Burt AD, Newton JL. Non-alcoholic fatty liver disease in older people. Gerontology 2009; 55: 607-613.
- Kagansky N, Levy S, Keter D, Rimon E, Tibia Z, Fridman Z, Berger D, Knobler H, Malnick S. Non-alcoholic fatty liver disease – a common and benign finding in octogenarian patients. Liver Int 2004; 24: 588-594.
- Browning JD, Szczepaniak LS, Dobbins R, Nuremberg P, Horton JD, Cohen JC, Grundy SM, Hobbs HH. Prevalence of hepatic steatosis in an urban population in the United States: Impact of ethnicity. J Hepatol 2004; 40: 1387-1395.
- Fakhoury-Sayegh N, Younes H, Heraoui GNHA, Sayegh R. Nutritional Profile and Dietary Patterns of Lebanese Non-Alcoholic Fatty Liver Disease Patients: A Case-Control Study. Nutrients 2017; 9: 1245.
- Lee SW, Yang SS, Lee TY, Yeh HZ, Tung CF, Chang CS. The association of non-alcoholic fatty liver disease with body mass index and waist circumference in a Chinese population. J Adv Nutr Hum Metab 2016; 2: 1-7.
- Josilda FC, Rezende KF, Silva PM, Cruz C, Ferreira MA, Silva SD, Oliveira CCC, Lima SO. Relação entre a esteatose hepática não alcoólica e as alterações dos componentes da síndrome metabólica e a resistência à insulina. Rev Soc Bras Clin Med 2016; 14: 79-83.
- Dai H, Wang W, Chen R, Chen Z, Lu Y, Yuan H. Lipid accumulation product is a powerful tool to predict non-alcoholic fatty liver disease in Chinese adults. Nutr Metab (Lond) 2017; 14: 1-9.
- Motamed N, Behnam R, Hemasi GR, Ajdarkosh H, Khonsari MR, Mansooreh M, Keyvani H, Zamani F. Body Roundness Index and Waist-to-Height Ratio are Strongly Associated With Non-Alcoholic Fatty Liver Disease: A Population-Based Study. Hepat Mon 2016; 16: 1-7.
- Zheng RD, Chen ZR, Chen JN, Lu YH, Chen J. Role of Body Mass Index, Waist-to-Height and Waist-to-Hip Ratio in Prediction of Nonalcoholic Fatty Liver Disease. Gastroenterology Research and Practice 2012; 2012: 1-6.
- Petta S, Amato MC, Di Marco V, Cammà C, Pizzolanti G, Barcellona MR, Cabibi D, Galluzzo A, Sinagra D, Giordano C, Craxì A. Visceral adiposity index is associated with significant fibrosis in patients with non-alcoholic fatty liver disease. Aliment Pharmacol Ther 2012; 57: 392-398.
- Vongsuvanh R, George J, McLeod D, Van der Poorten D. Visceral adiposity index is not a predictor of liver histology in patients with non-alcoholic fatty liver disease. J Hepatol 2012; 57: 392- 398.
Correspondencia: Emerson Iago Garcia e Silva
Rua Riacho do Sobrado, nº 206 (CEP: 56320-310). Petrolina, José e Maria, Pernambuco, Brasil
Tel.: (87) 99925-6441
Correo electrónico: emerson.iago@hotmail.com
Acta Gastroenterol Latinoam 2019;49(2):132-142
 Revista ACTA Órgano Oficial de SAGE
Revista ACTA Órgano Oficial de SAGE