Mariano Villarroel,1 Diego Berardi,1 Constanza Torella,1 Roberto Caballero,1 Mariano Bregante,2 Silvia Gutiérrez,1 Ignacio Zubiaurre,1 Manuel Pérez-Miranda3
1Servicio de Gastroenterología. Hospital Británico de Buenos Aires, Argentina.
2Servicio de Cirugía General. Hospital Británico de Buenos Aires, Argentina.
3Servicio de Gastroenterología y Hepatología. Hospital Universitario Río Hortega, Valladolid, España.
Acta Gastroenterol Latinoam 2020;50(2):183-190
Recibido: 20/01/2019 / Aprobado: 08/05/2020 / Publicado en www.actagastro.org el 29/06/2020
Resumen
La necrosis pancreática encapsulada (WON, por sus siglas en inglés) es una complicación grave de la pancreatitis aguda (PA) que cuando se infecta tiene mal pronóstico y una mortalidad del 15%. El abordaje endoscópico es preferible frente al tratamiento quirúrgico por su menor morbilidad. Objetivos. 1) Presentar un paciente con WON infectada resuelta mediante drenaje guiado por ecoendoscopía (USE) con stent de aposición luminal (LAMS) y necrosectomía endoscópica directa (NED); 2) reportar la primer colocación del stent Hot Axios ® en nuestro medio. Métodos. Varón de 38 años, sin antecedentes. Cursa internación por PA biliar severa, saciedad precoz e intolerancia digestiva. A las cuatro semanas, TAC objetiva un pseudoquiste de páncreas (PQP) de 16 cm. Se realiza drenaje USE-guiado con LAMS Hot Axios ®, drenando 1600 ml de contenido líquido amarronado. Diez días después presentó nuevo episodio de PA severa y cuadro febril persistente. Nueva TAC, que se complementa con USE, evidencia aumento de la colección, stent in situ y necrosis en su interior (WON). Se realizan cuatro sesiones de NED trans-Axios y colecistectomía laparoscópica. Drenaje percutáneo de necrosis pararrenal izquierda. Alimentación por sonda nasoyeyunal entre cada necrosectomía. A la octava semana, se objetiva ausencia de necrosis y tejido de granulación, extrayéndose el LAMS. Alta hospitalaria. Seis meses después, TAC control evidencia parénquima pancreático de aspecto normal. Conclusiones. El drenaje USE-guiado de colecciones pancreáticas con stents de aposición luminal es un procedimiento seguro y rápido. En casos de WON, el stent Hot-Axios ® permite además de realizar el drenaje el intervencionismo transluminal, lo que facilita el tratamiento de la necrosis pancreática de manera mínimamente invasiva.
Palabras claves. Ultrasonido endoscópico, necrosis pancreática encapsulada, Stent metálico de aposición luminal, necrosectomia endoscópica.
EUS-guided Drainage and Direct Endoscopic Necrosectomy for the treatment of Infected Walled-off Pancreatic Necrosis
Summary
Walled-off necrosis (WON) is a serious complication of acute pancreatitis (AP) and, when is infected, has a poor prognosis and mortality rate (15%). The endoscopic approach is preferable to surgical treatment due to its lower morbidity. Objectives. 1) Present a patient with infected pancreatic necrosis resolved by Endoscopic Ultrasound (EUS) guided drainage with a luminal apposition metal stent (LAMS) and Direct Endoscopic Necrosectomy (DEN). 2) Report placement of the LAMS Hot Axios ® (Boston Scientific) for the first time ever in Argentina. Methods. Male, 38 years old, without relevant history. He is hospitalized for a severe acute biliary pancreatitis (AP), early satiety and digestive intolerance. At 4 weeks, CT scan shows a PFC of 16 cm. EUS-guided drainage was performed with LAMS Hot Axios ®, draining 1600 ml of brown liquid content. Ten days later, another episode of severe AP. Continuous fever. New CT and EUS, showed increased collection, in situ stent and necrosis inside (WON). Four sessions of DEN through-the-LAMS and laparoscopic cholecystectomy were performed. Percutaneous drainage of left pararenal necrosis. Nasojejunal tube feeding between each necrosectomy. At 8th week, absence of necrosis and granulation tissue was observed, then the LAMS was removed. Hospital discharge. After 6 months of follow up, CT control showed normal pancreatic parenchyma. Conclusions. EUS-guided drainage of Pancreatic fluid collections (PFC) with LAMS is a safe procedure. In cases of WON, LAMS also allows transluminal interventional procedures, expediting the treatment of pancreatic necrosis, in a minimally invasive way.
Key words. EUS-guided drainage, Walled-Off Necrosis, LAMS, Endoscopic Necrosectomy.
Abreviaturas
USE: Ultrasonido endoscópico.
EUS: Endoscopic ultrasound.
LAMS: Lumen apposing metal stent.
WON: Walled-off necrosis.
NED: Necrosectomía endoscópica directa.
DEN: Direct endoscopic necrosectomy.
PFC: Pancreatic fluid collections.
PQP: Pseudoquiste de páncreas.
PA: Pancreatitis aguda.
CP: Colecciones pancreáticas.
SP: Stents plásticos.
Introducción
Las colecciones pancreáticas (CP) se originan en formas agudas o crónicas de pancreatitis. La necrosis pancreática encapsulada (Walled-off Necrosis-WON) es una complicación grave de la pancreatitis aguda (PA) que cuando es infectada, condiciona mal pronóstico y una mortalidad del 15%. En este contexto, el abordaje endoscópico mediante el enfoque step-up es preferible frente al tratamiento quirúrgico clásico por su menor morbilidad, menor riesgo de fístulas y mejor tolerancia para el paciente.1
Los objetivos de este trabajo son: 1) presentar un caso de WON infectada, tratada mediante drenaje USE-guiado con LAMS y necrosectomía endoscópica directa; 2) reportar la colocación del stent Hot Axios ® (Boston Scientific) por primera vez en la Argentina.
Caso clínico
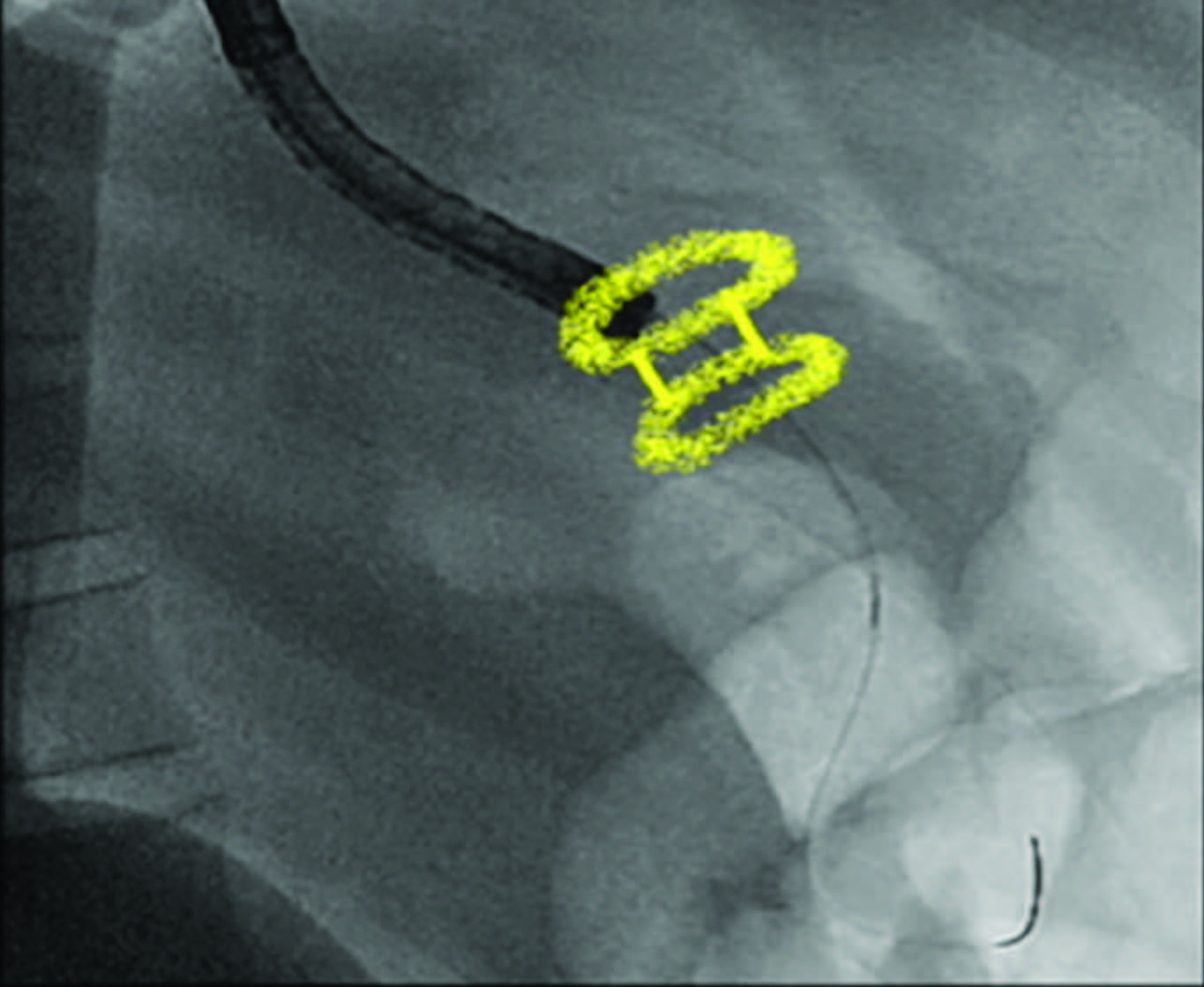
Varón de 38 años, sin antecedentes patológicos, cursando internación por pancreatitis aguda biliar severa. Luego de cuatro semanas, se objetiva tomográficamente un pseudoquiste de páncreas (PQP) de 16 cm. Por ecoendoscopía se visualiza colección peripancreática de paredes bien definidas, homogénea, hipoecoica (Figura 1). El paciente refiere además saciedad precoz e intolerancia digestiva. Se realiza drenaje guiado por ultrasonido endoscópico (USE) con prótesis de aposición luminal (en inglés: lumen- apposing metal stent: LAMS; Hot Axios Stent ®,
Boston Scientific, Natick, Massachusetts, USA) 15 mm
x 10 mm, con técnica free hands. Se drenan 1600 ml de líquido amarronado. (Figura 2, video 1)
Figura 1. Ecoendoscopía. Se visualiza colección peripancreática de paredes bien definidas, hipoecoica, homogénea, con contenido denso en su interior.
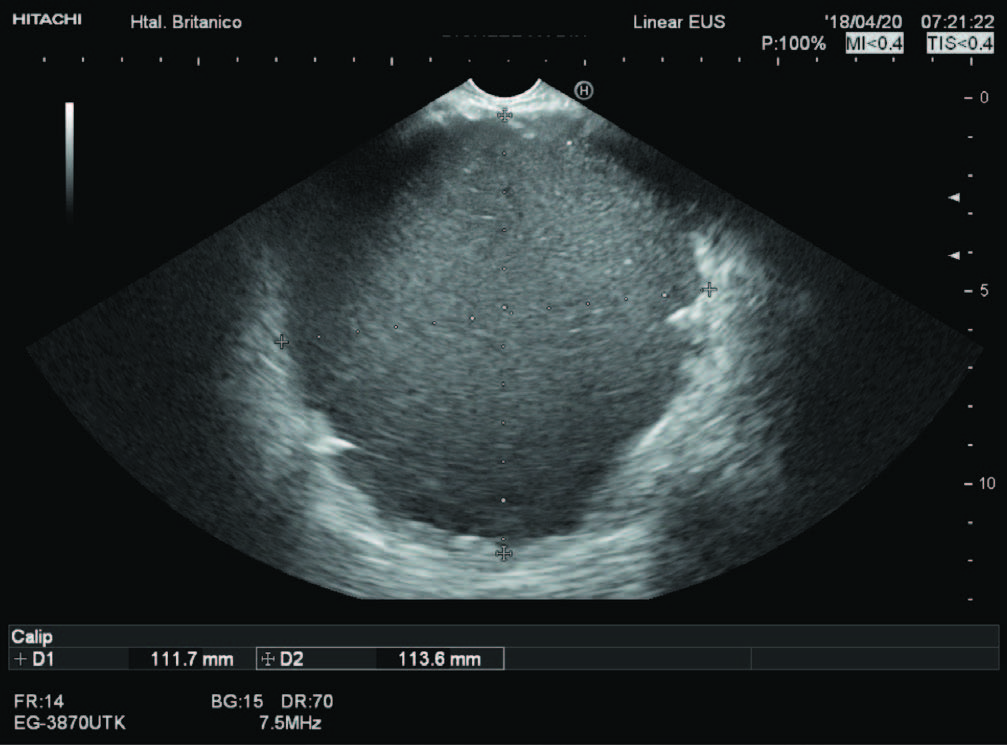
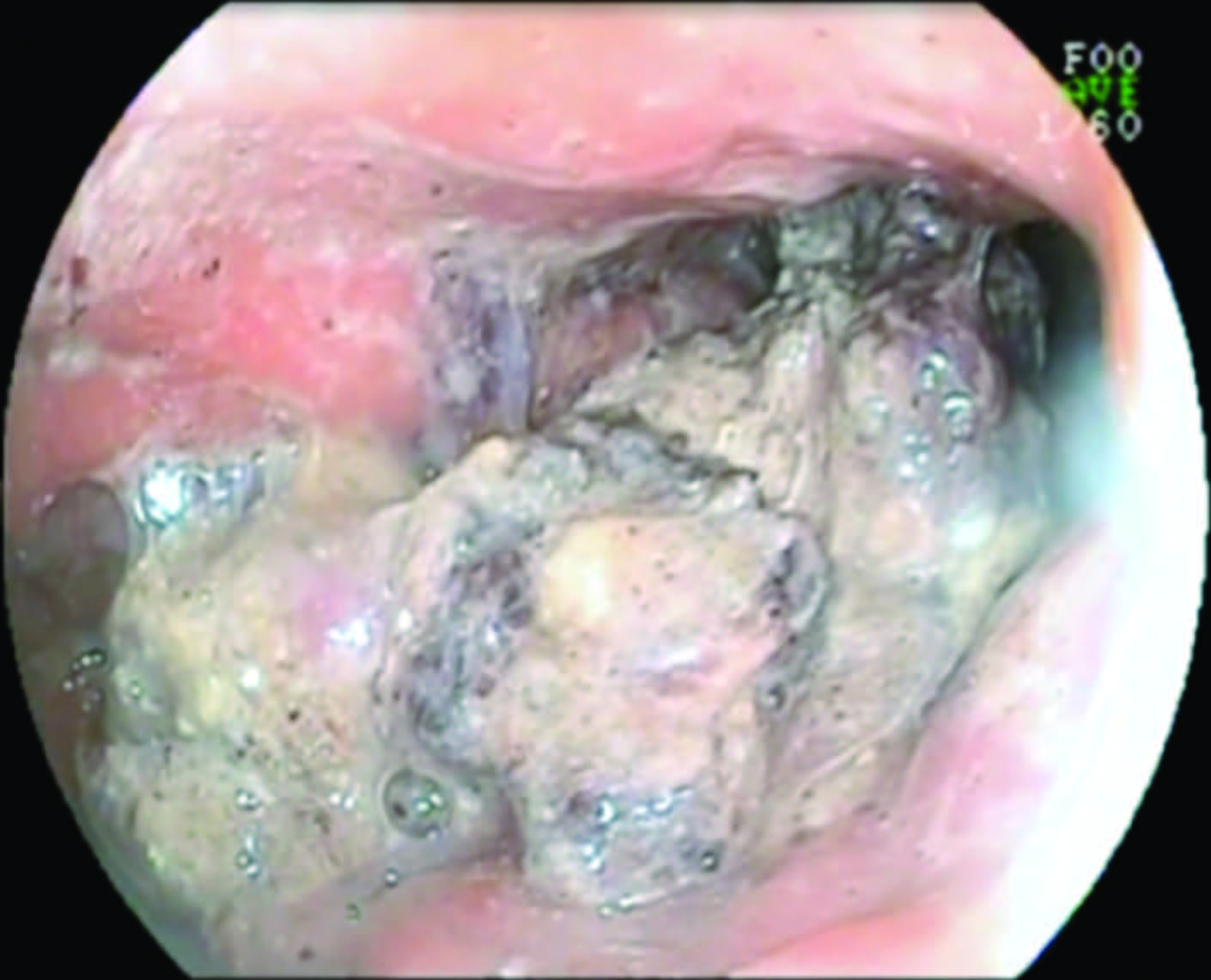
Figura 2. Drenaje guiado por ecoendoscopía de colección pancreática con stent Hot-Axios. A) Pseudoquiste de páncreas evaluado por USE. B) Inserción del stent con técnica free-hands y liberación de la copa distal del Axios bajo visión ecoendoscópica. C) Colección pancreática drenando luego de liberar la copa proximal (visión endoscópica). D) Stent colococado, visión endoscópica desde el estómago.

Video 1.
Evolución y exámenes complementarios
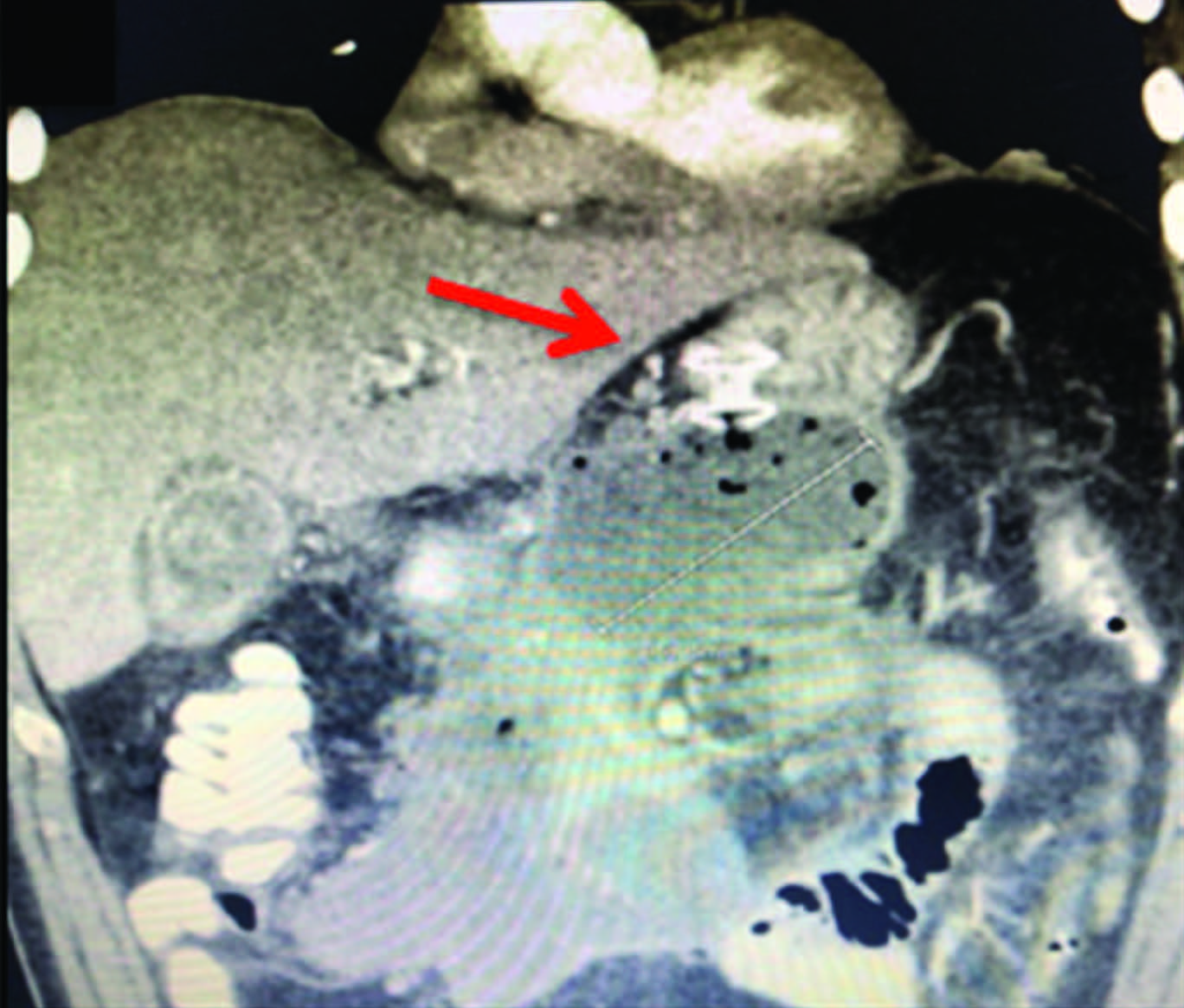
Diez días después, alimentándose por vía oral, presenta nuevo episodio de pancreatitis aguda severa y cuadro febril persistente. La TAC evidencia aumento de la colección con stent in situ (Figura 3A). Se complementa con una nueva ecoendoscopía que objetiva cavidad con necrosis mayor al 40% en su interior (WON) (Figuras 3B y 3C).
Figura 3. Exámenes complementarios. A) TAC de abdomen y pelvis: cavidad aumentada de tamaño con contenido sólido en su interior. B) Ecoendoscopía: objetiva necrosis > 40%. C) Ecoendoscopía: Axios in situ, ocluido.
Tratamiento de la necrosis pancreática infectada
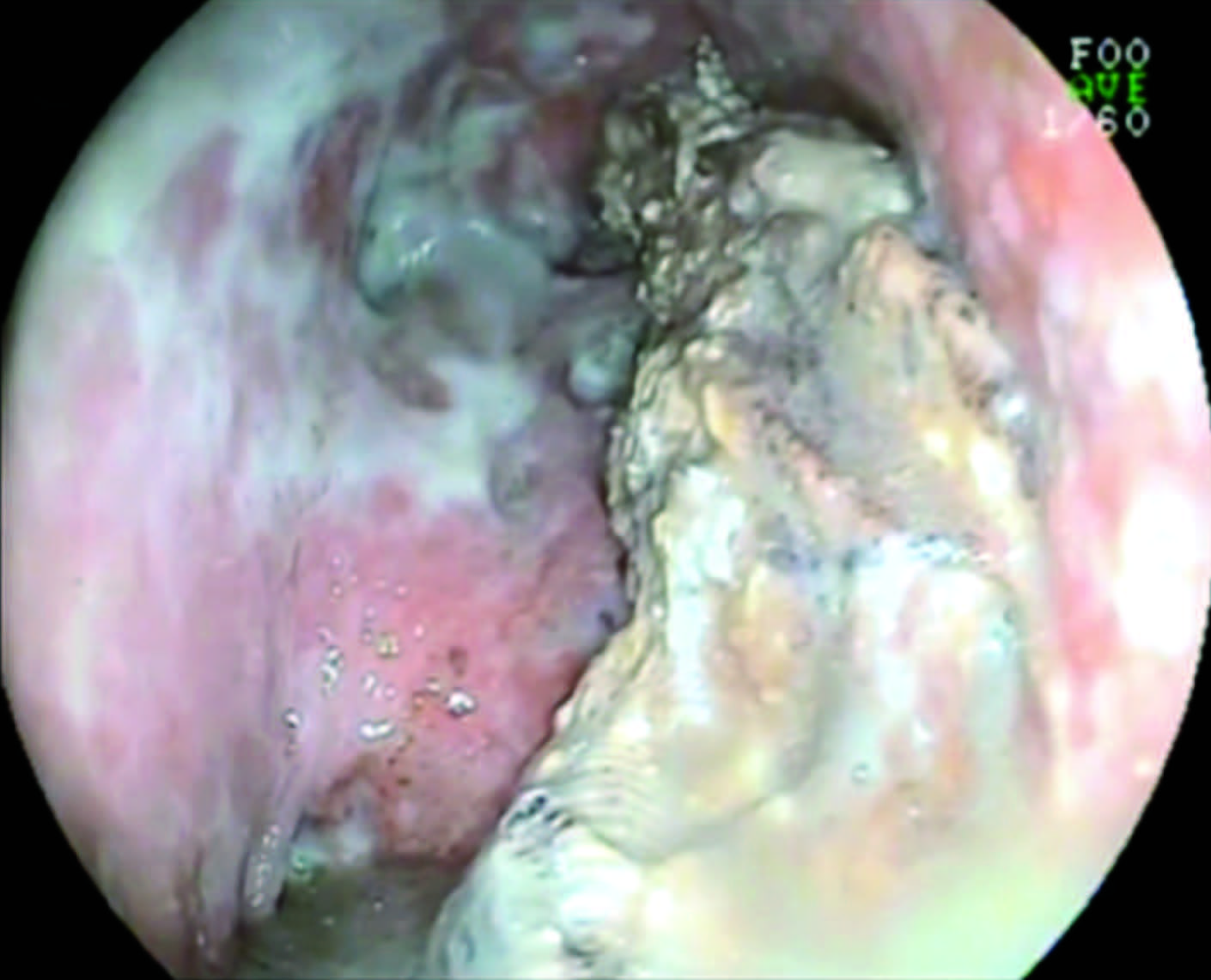
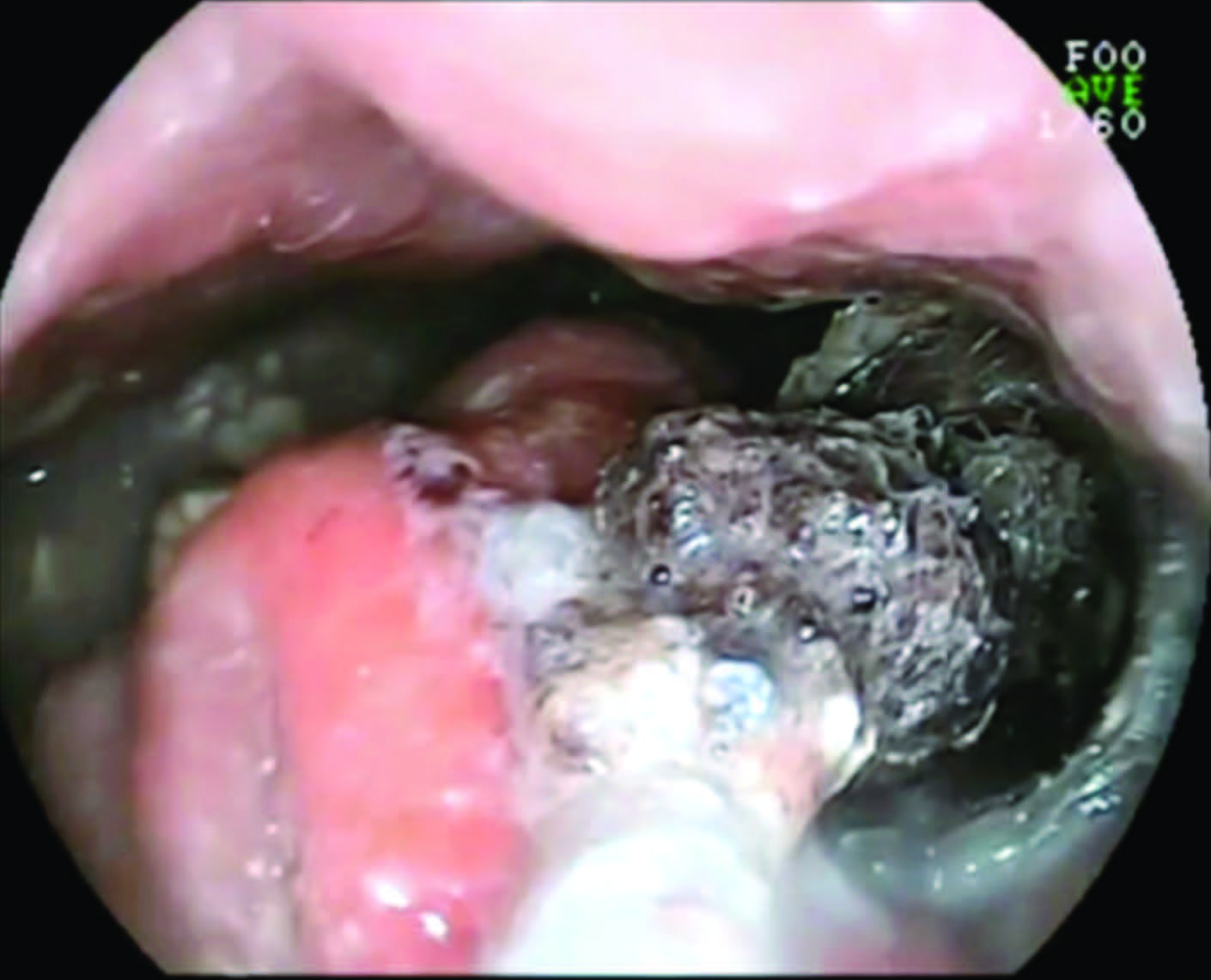
Con diagnóstico de WON, se ingresa con un gastroscopio e insuflación con CO2 a través del Axios a cavidad necrótica infectada, se envían muestras para cultivo de líquido purulento y se realiza remoción endoscópica de la necrosis utilizando ansa de Roth, canastilla de Dormia y pinza de cuerpo extraño (necrosectomía endoscópica directa-NED) (Figura 4, video 2). En total se realizaron cuatro sesiones de NED trans-Axios y colecistectomía laparoscópica en la misma internación. Alimentación por sonda nasoyeyunal entre cada sesión de necrosectomía. A la octava semana, se objetiva ausencia de necrosis y tejido de granulación por lo que se extrae el stent y se otorga el alta hospalaria.
Figura 4. Necrosectomía Endoscópica Directa (NED). A) Axios ocluido drenando contenido purulento. B) Visión radioscópica del pasaje de una guía hifrofílica trans-Axios previo a la dilatación con balón. C) Visión endoscópica de WON. D) Remoción endoscópica de necrosis con ansa de Roth. E) Necrosis removida en estómago. F) Revisión final luego cuatro sesiones de NED: Obsérvese tejido de granulación, ausencia de necrosis y paredes revitalizadas.
Video 2.
Resultados y seguimiento
A los seis meses de seguimiento, el paciente continúa asintomático. Se realiza una TAC de control que evidencia parénquima pancreático de aspecto normal (Figura 5).
Figura 5. TAC de abdomen y pelvis control. Obsérvese el parénquima pancreático de aspecto normal.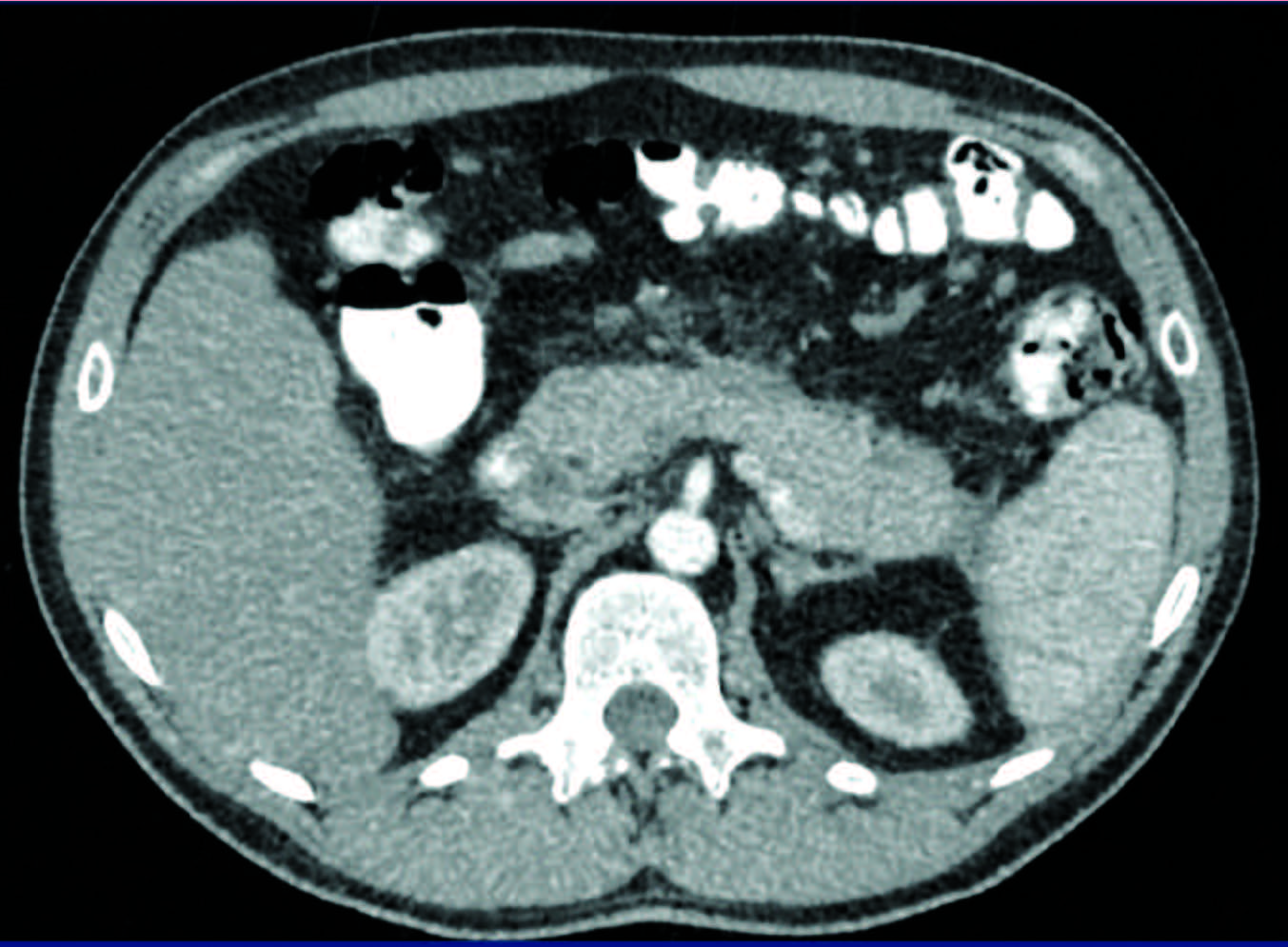
Discusión
La clasificación revisada de Atlanta define los distintos escenarios clínicos de las complicaciones de la pancreatitis aguda, y es una guía determinante para el manejo de estos pacientes.2 Desde entonces, quedó establecido que los pseudoquistes de páncreas son colecciones líquidas con presencia de pared definida que surge cuatro semanas después de una pancreatitis aguda intersticial. En cambio, la necrosis pancreática encapsulada (Walled-off Necrosis-WON) es una colección con restos sólidos y necróticos en su interior con pared definida que aparece cuatro semanas después de una pancreatitis necrotizante. Esta última es una complicación grave de la pancreatitis aguda (PA) y cuando está infectada condiciona mal pronóstico y una mortalidad del 15 al 30%.1, 2
De manera tradicional, el tratamiento de esta patología era de resorte quirúrgico/percutáneo; sin embargo, en los últimos años fue virando hacia el abordaje endoscópico.3, 4 Sobre la base de las recomendaciones de las últimas guías de manejo de la pancreatitis necrotizante publicadas en el 2018 por la Sociedad Europea de Endoscopía Gastrointestinal (ESGE), actualmente el tratamiento endoscópico es el considerado como de primera línea para el manejo de las colecciones pancreáticas, peripancreáticas y de la necrosis pancreática infectada.3, 4 Además, el fundamento a favor del drenaje endoscópico encuentra su sustento en los resultados de varios trabajos controlados randomizados, en los que se ha demostrado que: 1) es mejor el enfoque mínimamente invasivo vs. la cirugía abierta (Estudio PANTER 2010),5 2) el tratamiento endoscópico vs. el tratamiento quirúrgico mínimamente invasivo tiene menos efectos adversos y menor riesgo de formación de fístulas (Estudio PENGUIN 2012)6 y 3) el estudio TENSION 2017,7 que compara el tratamiento step-up endoscópico (drenaje endoscópico seguido de necrosectomía endoscópica en caso de ser necesario) vs. el tratamiento step-up quirúrgico (drenaje percutáneo seguido de debridamiento retroperitoneal videoasistido –VARD–, en caso de ser necesario), y que incluyó a 98 pacientes, demuestra claramente que el enfoque endoscópico step-up es superior en términos de riesgo de formación de fístulas, menor estadía hospitalaria y menores costos.7
Si bien algunos pacientes tienen buena evolución solamente con manejo conservador y conducta expectante, debe tenerse en consideración que el manejo de estos enfermos es complejo y requiere de un centro que cuente con un grupo multidisciplinario de especialistas conformado por internistas, gastroenterólogos clínicos, endoscopistas intervencionistas, cirujanos biliopancreáticos, infectólogos y médicos terapistas.
Actualmente las indicaciones de drenaje comprenden: colecciones sintomáticas, con dolor o saciedad precoz, colecciones complicadas con infección y colecciones que produzcan síntomas obstructivos de víscera hueca en vecindad, como hemorragia u obstrucción de estómago, duodeno o vía biliar, siempre y cuando tengan un tiempo de maduración mayor o igual a cuatro semanas.1, 3, 4
Excepcionalmente, en pacientes sépticos, con necrosis infectada o inestabilidad hemodinámica, que no han respondido a la antibioticoterapia, se puede intervenir endoscópicamente dentro de las dos semanas del inicio de la pancreatitis.4
Por otro lado, el drenaje endoscópico estaría contraindicado en: a) colecciones no encapsuladas, lo cual suele suceder antes de las cuatro semanas de evolución; b) colecciones alejadas del tracto gastroduodenal (> 1 cm), o c) colecciones con seudoaneurisma vascular, en cuyo caso debería procederse previamente a radiología intervencionista antes del drenaje endoscópico.4 La presencia de neovascularización o ascitis por hipertensión portal es considerada una contraindicación relativa.3, 4
En nuestro caso, se trataba de un paciente cursando un cuadro de pancreatitis aguda biliar, que luego de cuatro semanas desarrolla un PQP. Se realizó drenaje guiado por USE y se decidió utilizar un stent de aposición luminal debido a que el aspecto ecoendoscópico que tenía la colección (hipoecoico y no anecoico) sugería que el contenido era más bien turbio y denso que puramente líquido. Se realizó con la técnica free-hands (punción directa conectado al electrocauterio sin utilizar guía hidrofílica) accediendo bajo guía ecoendoscópica directamente a la colección mediante la inserción del stent Hot-Axios ®. Una gran ventaja de este stent radica en el hecho de que evita realizar una punción con aguja previa, pasaje de guía y dilatación del trayecto, disminuyendo de esta forma el riesgo de fuga de líquido a la cavidad abdominal al no haber intercambio de accesorios.8
En cuanto al drenaje de CP, la punción aspiración con aguja fina de rutina, ya sea guiada por USE o por TAC, no está indicada a menos que exista sospecha de infección o bien que el cuadro clínico y/o las imágenes no sean concluyentes para el diagnóstico.9
Varios metaanálisis han demostrado que no hay ningún beneficio en el uso rutinario de antibióticos profilácticos en pacientes con pancreatitis aguda severa.1, 3, 9
Sin embargo, sí se debe indicar profilaxis antibiótica antes del drenaje de la colección, idealmente con ciprofloxacina,9 Con relación al tratamiento antibiótico de la pancreatitis necrotizante infectada, documentada la infección, los esquemas antibióticos recomendados son: carbapenem, quinolonas, metronidazol y cefalosporinas de tercera generación.9
Una vez realizado el procedimiento, algunos pacientes pueden iniciar tolerancia oral, pero en caso de intolerancia se recomienda nutrición enteral por sonda nasogástrica o nasoyeyunal, no habiendo diferencias entre una y otra.1, 3, 9 La nutrición por vía parenteral debe reservarse para los casos en que exista intolerancia digestiva o bien cuando el objetivo calórico no sea alcanzado con las formas anteriormente mencionadas.1, 3 En nuestro caso luego del drenaje inicial y dado la buena evolución posprocedimiento, el paciente inició tolerancia oral en forma progresiva. Creemos que esto pudo ser un factor contribuyente al desarrollo de necrosis al obstruirse el stent en parte por restos alimentarios.
Con respecto a la vía de drenaje endoscópico, puede realizarse mediante drenaje transmural convencional (DTC) o bien guiado por ultrasonido endoscópico. Actualmente, existe consenso general a favor del drenaje USE-guiado, debido a varios factores. En primer lugar, existe evidencia científica que sostiene que el drenaje de las colecciones pancreáticas y el acceso a la necrosis encapsulada debería ser guiado por USE, como método de primera elección,1, 3, 4, 9 dado que las ventajas de realizarlo bajo guía ecoendoscópica radican en poder objetivar el contenido de la colección, comprobar por Doppler la presencia de vasos sanguíneos en el trayecto de punción y drenar colecciones que no abomben la pared del estómago o duodeno. Un estudio prospectivo y aleatorizado comparó el resultado del drenaje mediante USE y DTC en 31 y 29 pacientes, respectivamente. El éxito técnico fue significativamente superior en el grupo USE-guiado (94% frente a 72%, p = 0,039), con menores complicaciones (7% frente a 10%, p > 0,05). Llamativamente, en todos los casos en los que se fracasó mediante DTC, este pudo completarse posteriormente mediante USE.10 Por lo tanto, queda demostrada la superioridad de la utilización del USE en el drenaje de colecciones pancreáticas frente al drenaje mediante endoscopía convencional, que aunque tiene una tasa de resolución similar, presenta un éxito técnico inferior y un mayor riesgo de complicaciones asociadas, aunque no estadísticamente significativa. En segundo lugar, la utilización del USE permite un mejor estudio de las colecciones y puede llegar a cambiar el manejo en el 5-9% de los casos, al realizar un diagnóstico distinto o bien al comprobar la resolución de la colección.10 Sin embargo, es importante remarcar que el DTC puede realizarse perfectamente en aquellas situaciones en las que no exista disponibilidad de USE y en CP que produzcan claro abombamiento hacia el estómago/duodeno, siempre que no exista hipertensión portal. En casos de necrosis pancreática encapsulada (WON), y con necrosis superior al 40%, hay indicación de necrosectomía.3, 9, 11
Opciones de necrosectomía endoscópica (NE):
1) Direct Endoscopic Necrosectomy (DEN) o necrosectomía endoscópica directa: con un gastroscopio convencional, se ingresa a la colección pancreática a través del acceso en la pared gástrica realizado previamente, se realizan remociones de detritus y necrosis pancreática utilizando pinzas de cuerpo extraño, canastillas de Dormia, ansas de Roth. Se debe tener especial cuidado con la presencia de vasos, ya que en ocasiones el sangrado puede ser masivo y requerir tratamiento endovascular de urgencia. Algunos autores sugieren dejar prótesis plásticas doble pigtails o drenajes nasoquísticos entre cada sesión de necrosectomía, aunque esto aumenta el costo y no está del todo demostrado que sea mejor que no hacerlo.
2) Multiple Transluminal Gateway Technique (MTGT): en pacientes con respuesta subóptima al drenaje endoscópico inicial, o en pacientes con gran cantidad de necrosis
(> 12 cm), puede optarse por realizar un segundo sitio de drenaje por vía ecoendoscópica, desde el mismo estómago o bien al duodeno y generar de este modo dos o más vías de ingreso a la cavidad necrótica.
3) Dual Modality Drainage (DMD): en casos de necrosis extensa, que se extienda a la cuerda paracólica o a las celdas perirenales, se sugiere colocar un catéter percutáneo como drenaje complementario al endoscópico.
En nuestro caso, el paciente presentó una necrosis extensa que se extendía hacia el flanco izquierdo, por lo cual se optó por realizar un DMD, combinando el abordaje endoscópico con un acceso percutáneo para drenaje de la necrosis localizada en la región perirrenal y pericolónica izquierda.
Tipos de stent: LAMS vs. stents plásticos. Si bien en PQP tanto los LAMS como los stents plásticos son igualmente efectivos, dado su costo, son preferibles los últimos en este contexto. Sin embargo, y aunque existen trabajos contradictorios,12 en casos de WON existe evidencia científica y consenso general en que los LAMS son superiores a los stents plásticos, especialmente cuando la necesidad de realizar necrosectomia endoscópica es esperable.1, 4, 9, 11 Además, un dato no menor es el tiempo de procedimiento, el cual se reduce a aproximadamente 15 min. utilizando LAMS vs. 1 hora aproximadamente para el drenaje con SP y 1,5 h en cirugía. La tasa de resolución es del 92% vs. 80,9 para el drenaje con SP, con tasas de complicaciones significativamente menores.13
En cuanto al tiempo de permanencia del stent, las guías de la ESGE recomiendan retirar los LAMS a las cuatro semanas por el riesgo de migración o sangrado, al disminuir el tamaño de la colección. Sin embargo en un estudio publicado por García-Alonso y colaboradores,14 en una serie de 250 pacientes a los que se les implantó un LAMS incluyendo todas las indicaciones, la tasa de migración fue del 13,6% (34 pacientes) y el tiempo promedio de migración fue recién a los 90,5 días.
Complicaciones del tratamiento endoscópico, especialmente en necrosectomía endoscópica: tasa general del 36%, siendo el sangrado la más frecuente (18%). Perforación (4%), fístula pancreática (5%).3, 9, 11
Conclusión
El drenaje USE-guiado de colecciones pancreáticas con stents de aposición luminal es un procedimiento seguro y rápido. En casos de WON, el LAMS permite además de realizar el drenaje intervencionismo transluminal, lo que facilita el tratamiento de la necrosis pancreática de manera mínimamente invasiva.
Soporte financiero. Ninguno.
Conflictos de interés. Mariano Villarroel es médico consultor para Boston Scientific. Manuel Pérez-Miranda es médico consultor para Boston Scientific y M.I.Tech, y ha dado conferencias para Boston Scientific y Olympus. Ninguno de los autores restantes tiene conflictos potenciales de intereses.
Referencias
- Baron TH, DiMaio CJ, Wang AY, Morgan KA. American Gastroenterological Association Clinical Practice Update: Management of Pancreatic Necrosis. Gastroenterology 2020; 158 (1): 67-75.
- Banks PA, Bollen TL, Dervenis C, Gooszen HG, Johnson CD, Sarr MG, Tsiotos GG, Vege SS; Acute Pancreatitis Classification Working Group. Classification of acute pancreatitis—2012: revision of the Atlanta classification and definitions by international consensus. Gut 2013; 62: (1): 102-111.
- Arvanitakis M, Dumonceau JM, Albert J, Badaoui A, Bali MA, Barthet M, Besselink M, Deviere J, Oliveira Ferreira A, Gyökeres T, Hritz I, Hucl T, Milashka M, Papanikolaou IS, Poley JW, Seewald S, Vanbiervliet G, van Lienden K, van Santvoort H, Voermans R, Delhaye M, van Hooft J. Endoscopic management of acute necrotizing pancreatitis: European Society of Gastrointestinal Endoscopy (ESGE) evidence-based multidisciplinary guidelines. Endoscopy 2018; 50 (5): 524-546.
- Abu Dayyeh BK, Topazian M. Endoscopic management of pancreatic necrosis. Am J Gastroenterol 2018; 113 (9): 1269-1273.
- Van Santvoort HC, Besselink MG, Bakker OJ, et al. A step-up approach or open necrosectomy for necrotizing pancreatitis. N Engl J Med 2010; 362: 1491-502.
- Bakker OJ, van Santvoort HC, Van Brunschot S, et al. Endoscopic transgastric vs. surgical necrosectomy for infected necrotizing pancreatitis: a randomized trial. JAMA 2012; 307: 1053-1061.
- Van Bruschot S. Endoscopic or surgical step-up approach for necrotizing pancreatitis, a multi-center randomized controlled trial. Gastrointest Endosc 2017; 85: AB89.
- Weilert F, Binmoeller KF. Specially designed stents for translumenal drainage. Gastrointest Interv 2015; 4: 40-45.
- Law R, Baron TH. Endoscopic Ultrasonography guided Drainage of Pancreatic Collections, Including the Role of Necrosectomy. Gastrointest Endosc Clin N Am 2017; 27 (4): 715-726.
- Varadarajulu S, Christein JD, Tamhane A, Drelichman ER, Wilcox CM. Prospective randomized trial comparing EGD and EUS for transmural drainage of pancreatic pseudocysts. Gastrointest. Endosc 2008; 68: 1102-1111.
- Boxhoorn L, Fockens P, Besselink MG, Bruno MJ, van Hooft JE, Verdonk RC, Voermans RP. Endoscopic Management of Infected Necrotizing Pancreatitis: an Evidence-Based Approach. Curr Treat Options Gastroenterol 2018; 16 (3): 333-344.
- Bang JY, Navaneethan U, Hasan MK, Sutton B, Hawes R, Varadarajulu S. Non-superiority of lumen-apposing metal stents over plastic stents for drainage of walled-off necrosis in randomised trial. Gut 2018; 0: 1-10, 2017-315335.
- Bazerbachi F, Sawas T, Vargas EJ, Prokop LJ, Chari ST, Gleeson FC, Levy MJ, Martin J, Petersen BT, Pearson RK, Topazian MD, Vege SS, Abu Dayyeh BK. Metal stents versus plastic stents for the management of pancreatic walled-off necrosis: a systematic review and metaanalysis. Gastrointest Endosc 2018; 87 (1): 30-42.
- García-Alonso FJ, Sánchez-Ocana R, Peñas-Herrero I, Law R, Sevilla-Ribota S, Torres-Yuste R, Gil-Simón P, De la Serna Higuera C, Pérez-Miranda M. Cumulative risks of stent migration and gastrointestinal bleeding in patients with lumen-apposing metal stents. Endoscopy 2018; 50 (4): 386-395.
Correspondencia: Mariano Villarroel
Perdriel 74 (C1280 AEB), Hospital Británico. Buenos Aires, Argentina
Tel: (+5411) 43096400 Int.: 6540
Correo electrónico: villarroelmariano@gmail.com
Acta Gastroenterol Latinoam 2020;50(2):183-190
 Revista ACTA Órgano Oficial de SAGE
Revista ACTA Órgano Oficial de SAGE