Carlos Waldbaum, Pablo Antelo, Juan Sordá
División Gastroenterología del Hospital de Clínicas “José de San Martín”. Ciudad Autónoma de Buenos Aires, Argentina.
Acta Gastroenterol Latinoam 2017;47(3):211-215
Recibido: 11/01/2017 / Aprobado: 01/06/2017 / Publicado en www.actagastro.org el 02/07/2017
Resumen
La infección por Clostridium difficile (ICD) es la causa más importante de diarrea nosocomial y su incidencia, gravedad y mortalidad están aumentando. Sus formas clínicas varían desde el portador asintomático hasta formas severas con colitis pseudomembranosa, megacolon tóxico, perforación o muerte. Aunque el metronidazol y la vancomicina han sido los pilares del tratamiento, pueden causar alteraciones significativas de la microbiota y predisponer a recurrencias. Las opciones de tratamiento son limitadas para los pacientes con colitis grave en los que la vancomicina ha sido ineficaz. El trasplante de microbiota fecal (TMF) es una alternativa para revertir la disbiosis responsable de la enfermedad. Es seguro, económico y por su efectividad ha aumentado el interés por su uso especialmente para la enfermedad primaria grave y las recurrencias. Presentamos el caso de un hombre con ICD severo y recurrente resuelto con el uso de TMF.
Palabras claves. Clostridium difficile, colitis pseudomem-branosa, trasplante de microbiota fecal, disbiosis.
Severe and complicated infection with Clostridium difficile resolved with microbiotica transplantation
Summary
Clostridium difficile infection (CDI) is the most important cause of nosocomial diarrhea in adults. The infection is increasing in incidence, severity and mortality. It causes a spectrum of disease severity, ranging from asymptomatic carriage or mild diarrhea to severe diarrhea, pseudomembranous colitis, toxic megacolon, colonic perforation, or death. Although metronidazole and vancomycin have been the mainstays of treatment for CDI may cause significant disruption of the commensal colonic microbiota and predispose to recurrent CDI. Treatment options are limited for patients with severe colitis in whom vancomycin has been ineffective. Faecal microbiota transplantation (FMT) is an alternative approach to manipulate the gut microbiota where a dysbiosis is responsible for disease. FMT is safe, inexpensive, and for its effectiveness there has been growing interest in its use, especially for severe primary disease and recurrence. We report the case of a man with severe and recurrent CDI resolved with use of FMT.
Key words. Clostridium difficile, pseudomembranous colitis, fecal microbiota transplantation, dysbiosis.
Introducción
La infección por Clostridium difficile (ICD) es la causa más frecuente de diarrea nosocomial. En los últimos años alcanzó el rango de epidemia, con una mayor incidencia, severidad y recurrencia.1 Este incremento se explicaría por el envejecimiento de la población, el uso masivo e indiscriminado de antibióticos y de los inhibidores de la bomba de protones (IBP), la aparición de cepas más virulentas y la baja adherencia del personal de salud a las prácticas de control de las infecciones, como la higiene de manos.2,3 Según la magnitud del compromiso del tubo digestivo y de las manifestaciones sistémicas se clasifican como leve, moderada, severa o severa complicada. Una de las comorbilidades que modifica su presentación y curso clínico es el estado de inmunocompetencia.
La ICD se trata habitualmente con metronidazol y/o vancomicina y más recientemente con fidaxomicina o rifaximina. El metronidazol y la vancomicina, fármacos considerados como de primera línea,4 tienen una tasa de fracaso de 10 a 30%, y es mayor entre los que experimentan una recurrencia y en inmunocomprometidos.
El TMF en el tratamiento de la ICD es una intervención eficaz y segura, que alcanza tasas de curación por encima del 90% de los casos, con una alta aceptación por parte de los pacientes, por lo que ya es considerada y recomendada como una alternativa terapéutica por la mayoría de las sociedades científicas.5-7
Presentamos el primer caso, en nuestro país, de una ICD severa y complicada en un paciente inmunocomprometido, resuelto favorablemente con un trasplante de microbiota fecal.
Caso clínico
Paciente masculino de 70 años de edad, que se reinterna en nuestro hospital por presentar diarrea asociada a dolor abdominal, afebril y sin trastornos del sensorio. La tensión arterial era de 70/40 mmHg y la frecuencia cardíaca de 120 latidos/minuto. Presentaba edemas en miembros inferiores y en la pared abdominal; el abdomen era doloroso a la palpación profunda tanto en flanco como en la fosa ilíaca izquierda pero sin presentar reacción peritoneal ni visceromegalias.
En sus antecedentes se destacaban: insuficiencia renal crónica bajo tratamiento dialítico desde hace 5 meses, diabetes tipo II, estenosis aórtica moderada e hipertensión arterial. Tres meses antes estuvo internado por un cuadro séptico a partir de un foco vascular, que fue tratado con piperacilina-tazobactam durante 14 días. Un mes después de la resolución del cuadro infeccioso es internado por diarrea con toxina de Clostridium difficile (CD) positiva y fue tratado con metronidazol 500 mg cada 8 h durante 10 días, resolviendo el cuadro clínico.
En los exámenes de laboratorio de su actual internación se constató: hematocrito 27%, hemoglobina 8 g/dl, eritrosedimentación 38 mm, leucocitos 15.500/mm3, creatinina 7,45 mg/dl y urea de 87 mg/dl, Na: 133 mEq/L, K 2,7 mEq/L, proteínas totales: 4,2 g/dl y albúmina sérica: 2 g/dl.
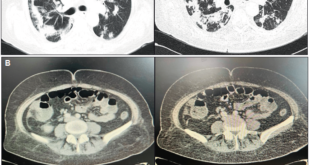
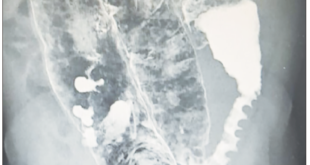
Dada la severidad del cuadro clínico ingresó a UCI; una rectosigmoidoscopía mostró la presencia de una colitis pseudomebranosa y la determinación de la toxina de CD fue positiva, y se inició tratamiento con metronidazol 500 mg cada 8 horas por vía endovenosa combinado con vancomicina 500 mg cada 6 horas por vía oral.
Al no presentar una mejoría clínica ni humoral luego de 3 días de tratamiento, y frente al progresivo deterioro, se decidió realizar un TMF. La donante fue su esposa, a quien se la evaluó clínicamente para descartar los riesgos de padecer enfermedades y afecciones transmisibles (aunque no existen pruebas de laboratorio lo suficientemente sensibles como para detectar los agentes de enfermedades infecciosas, y no pueden identificarse en la fase inicial o durante el período de ventana, con estudios serológicos y de materia fecal) (Tabla 1).
La materia fecal de la donante se procesó dentro de las 6 horas de obtenida, fue diluida en solución salina, homogenizada por centrifugación y multifiltrada hasta obtener una solución libre de residuos, la cual fue administrada (150 cm3) a través de una sonda nasoenteral.
Tabla 1. Estudios previos efectuados a la donante.

Previamente se suspendieron los antibióticos y se administró un inhibidor de la bomba de protones.7, 8
A partir de las 72 horas mejoró el estado clínico, disminuyó el número de las deposiciones hasta alcanzar la normalización del ritmo evacuatorio al décimo día. Dos semanas después, la determinación de toxina para CD A y B resultó negativa y una rectosigmoidoscopía mostró una mucosa ligeramente congestiva con desaparición de las pseudomembranas. La mejoría clínica y humoral permitió su alta hospitalaria.
Discusión
La ICD es considerada como la principal causa de enfermedad gastrointestinal adquirida en pacientes hospitalizados. La exposición a antibióticos es su principal factor de riesgo, al igual que el tiempo prolongado de internación, el uso de IBP y la edad del paciente.9 Otros factores de riesgo incluyen la enfermedad inflamatoria intestinal, los trasplantes de órganos, la quimioterapia y el estado de inmunodeficiencia.10 Recientemente se ha identificado a la malnutrición y a la hipoalbuminemia como factores que contribuyen a su severidad y a la recurrencia.11 La insuficiencia renal avanzada, como en el presente caso, ha sido sugerida como otro factor de riesgo y se la ha asociado a una mayor mortalidad, menor respuesta al tratamiento y mayor frecuencia de recaídas.10, 11
Desde la década del setenta la vancomicina y el metronidazol son los antibióticos indicados para el tratamiento de la ICD. La primera ha mostrado superioridad al metronidazol para el tratamiento de las formas severas de la enfermedad, no así en las variantes leves o moderadas donde ambos tienen resultados equivalentes. El empleo de los antibióticos para cada episodio de recurrencia produce una mayor alteración de la microbiota y de la respuesta inmunológica del huésped, agravando aún más la disbiosis. Los pacientes con un primer episodio de recurrencia postratamiento tienen un 40% de posibilidades de tener otra recurrencia, y se estima que de ellos un 65% sufrirán una nueva recaída.11
Un aspecto aún no bien definido es el tiempo que debe transcurrir y los criterios clínicos para definir la recaída. Recientemente se ha propuesto considerar la recurrencia cuando la infección se presenta dentro de las 8 semanas posteriores a la finalización de un episodio previamente resuelto con el tratamiento.5 En esta situación la reaparición de la diarrea junto con la toxina positiva para CD definen la recurrencia. En nuestro caso la diarrea y los síntomas se presentaron durante ese período. La recurrencia comprende tanto la reexposición a nuevas cepas como a la reactivación de la original. También la recurrencia ha sido relacionada con el tipo de cepa.12
Existe un amplio rango en las manifestaciones clínicas de la ICD; la variante severa es definida por la presencia de diarrea, fiebre > 38 °C, dolor abdominal, leucocitosis > 15.000/mm3, colitis pseudomembranosa, incremento de la creatinina superior al 50% y niveles séricos de albúmina < 2,5 mg/dl. La forma complicada o fulminante se asocia además a megacolon tóxico, peritonitis, distress respiratorio o inestabilidad hemodinámica.
Algunos predictores de mortalidad han sido identificados: la edad (≥ 70años), infección severa (leucocitosis > 35.000/mm3 o < 4.000/mm3); presencia de bandas en los neutrófilos y requerimiento de soporte cardiorrespiratorio. Cuando tres de estos factores están presentes la mortalidad es cercana al 60%.7 Nuestro caso cumplía con estos criterios de severidad.
El tratamiento de la forma severa y complicada de ICD consiste inicialmente en el suministro de vancomicina por vía oral (500 mg cuatro veces por día) con metronidazol endovenoso (500 mg tres veces por día).5, 7
Frente al fracaso terapéutico o la perpetuación de las recaídas se han ensayado varios tratamientos que incluyen el uso de probióticos, agentes quelantes e inmunoglobulinas, pero ninguno de ellos ha demostrado ser efectivo. Por otra parte, el uso de vacunas o la terapia con anticuerpos monoclonales aún no han sido suficientemente evaluadas.13, 14
El TMF permite corregir la disbiosis, reconstruye la resistencia a la colonización del CD y posiblemente induzca una respuesta inmunológica que facilita su erradicación.6, 15 En los pacientes con infección recurrente, el TMF, comparado con el tratamiento estándar, ha mostrado excelentes resultados con una resolución de la diarrea en alrededor del 90% vs. el 30% de los pacientes que reciben vancomicina.4, 16 Un metaanálisis que incluyó 18 estudios con 611 pacientes mostró una curación del 91,2% con el TMF. La recurrencia global fue del 5,5%, con una recurrencia temprana del 2,7% (dentro de las 2 semanas) y tardía del 1,7%.16 Estos resultados demuestran su eficacia tanto en el tratamiento de la recurrencia como en la disminución de su frecuencia. La mayoría de los efectos adversos fueron menores, de corta duración, autolimitados y de fácil manejo clínico. Un tercio puede presentar irregularidad en el tránsito intestinal y/o flatulencias durante las 2 primeras semanas posprocedimiento, los que suelen resolverse espontáneamente.8, 16
En relación con el donante, la elección de un familiar conviviente tiene la ventaja de compartir idénticos factores ambientales y minimizar el riesgo de transmisión de agentes infecciosos y, en teoría, al compartir una similar microbiota, adaptarse mejor al sistema inmune del receptor. Nosotros utilizamos como donante a la esposa, aunque no hay evidencias que demuestren ventajas en recurrir a donantes familiarmente vinculados o a voluntarios sanos no relacionados.17 También se ha hecho referencia al sexo masculino como mejores dadores, al disminuir la probabilidad de padecer de enfermedades autoinmunes.
Hay una gran variabilidad entre los estudios publicados sobre el intervalo entre la obtención de la muestra de la materia fecal del dador y su administración. Ese tiempo varía desde la administración inmediata hasta las 24 horas posteriores al procesamiento de la muestra. No existirían diferencias entre utilizar los preparados frescos o previamente congelados.8, 15, 16 En el presente caso utilizamos el preparado de microbiota intestinal inmediatamente después de su procesamiento.
La vía de administración es otro aspecto de discusión: puede realizarse a través del tracto gastrointestinal superior (vía endoscópica, sonda nasogástrica, o con el empleo de cápsulas) o colónica, mediante la instalación endoscópica o por enema; también se han realizado de manera combinada; la literatura describe ventajas y desventajas no significativas de cada una.6, 15 A pesar de las divergencias, la decisión de la vía de administración dependerá de la condición clínica del paciente. La vía preferible será la baja si el paciente presentara íleo, riesgo de aspiración o antecedentes de cirugía esofágica, gástrica o duodenal.18 La mayoría de los estudios comunican una única instilación, otros realizan varias dependiendo de la respuesta.4, 19 Debido a la condición clínica de nuestro paciente se optó por la vía digestiva alta.
Aunque las indicaciones primarias más precisas del TMF son la recurrencia y la severidad de ICD, existe un gran interés por utilizarla en otras condiciones en las cuales la disbiosis ha sido identificada. Los resultados obtenidos en la colitis ulcerosa son auspiciosos al igual que lo observado en la diabetes mellitus tipo II, disminuyendo la resistencia insulínica. El probable rol de la disbiosis en varias enfermedades como la esclerosis múltiple, la enfermedad de Parkinson, el autismo, la encefalopatía hepática, el síndrome de intestino irritable, las colagenopatías, etc; no solo constituye una novedosa visión fisiopatológica sino también una atractiva alternativa terapéutica focalizada en la modificación de la microbiota.20 En varias de estas condiciones se ha observado resultados beneficiosos con la implementación del TMF. Al igual que con otras medidas terapéuticas, en medicina los resultados de estudios bien diseñados marcarán el definitivo lugar que ocupará en el futuro este procedimiento terapéutico.
Referencias
- Khanna S, Pardi D. The growing incidence and severity of Clostridium difficile infection in inpatient and outpatient settings. Expert Rev Gastroenterol Hepatol 2010; 4: 409-416.
- Janarthanan S, Ditah I, Phil M, Adler D, Ehrinpreis M. Clostridium difficile -Associated Diarrhea and Proton Pump Inhibitor Therapy: A Meta-Analysis. Am J Gastroenterol 2012; 107: 1001- 1010.
- Dubberke ER, Gerding DN, Classen D. Strategies to prevent Clostridium difficile infections in acute care hospitals. Infect Control Hosp Epidemiol 2008; 29: S81-S92.
- van Nood E, Vrieze A, Nieuwdorp M, Fuentes S, Zoetendal E, de Vos W, Visser C, Kuijper E, Bartelsman J, Tijssen J, Speelman P, Dijkgraaf M, Keller J. Duodenal infusion of donor feces for recurrent Clostridium difficile. N Engl J Med 2013; 368: 407-415.
- Debast SB, Bauer MP, Kuijper EJ, on behalf of the Committee. European Society of Clinical Microbiology and Infectious Diseases: update of the treatment guidance document for Clostridium difficile infection. Clin Microbiol Infect 2014; 20 (Suppl 2): 1-26.
- Kelly C, Kahn S, Kashyap P, Laine L, Rubin D, Atreja A, Moore T, Wu G. Update on Fecal Microbiota Transplantation 2015: Indications, Methodologies, Mechanisms, and Outlook. Gastroenterology 2015; 149: 223-237.
- Surawicz CM, Brandt LJ, Binion DG, Ananthakrishnan AN, Curry SR, Gilligan PH, McFarland LV, Mellow M, Zuckerbraun BS. Guidelines for diagnosis, treatment, and prevention of Clostridium difficile infections. Am J Gastroenterol 2013; 108: 478-498.
- Hamilton MJ, Weingarden AR, Sadowsky MJ, Khoruts A. Standardized frozen preparation for transplantation of fecal microbiota for recurrent Clostridium difficile. Infection. Am J Gastroenterol 2012; 107: 761-767.
- Janarthanan S, Ditah I, Adler DG, Ehrinpreis MN. Clostridium difficile-associated diarrhea and proton pump inhibitor therapy: a meta-analysis. Am J Gastroenterol 2012; 107: 1001-1010.
- Mullane KM, Cornely OA, Crook DW, Golan Y, Louie TJ, Miller MA, Josephson MA, Gorbach SL. Renal impairment and clinical outcomes of Clostridium difficile infection in two randomized trials. Am J Nephrol 2013; 38: 1-11.
- Curtis L. More Nutritional Research Needed to Prevent and Treat Clostridium difficile Infections. Am J Gastroenterol 2013; 108: 1813-1514.
- Pepin J, Alary ME, Valiquette L, Raiche E, Ruel J, Fulop K, Godin D, Bourassa C. Increasing risk of relapse after treatment of Clostridium difficile colitis in Quebec, Canada. Clin Infect Dis 2005; 40: 1591-1597.
- Lowy I, Molrine DC, Leav BA. Treatment with monoclonal antibodies against Clostridium difficile toxins. N Engl J Med 2010; 362: 197-205.
- Greenberg RN, Marbury TC, Foglia G, Warny M. Phase I dose finding studies of an adjuvanted Clostridium difficile toxoid vaccine. Vaccine 2012; 30: 2245-2249.
- Cammarota G, Ianiro G, Gasbarrini A. Fecal microbiota transplantation for the treatment of Clostridium difficile infection: a systematic review. J Clin Gastroenterol 2014; 48: 693-702.
- Li YT, Cai HF, Wang ZH, Xu J, Fang JY. Systematic review with meta-analysis: long-term outcomes of faecal microbiota transplantation for Clostridium difficile infection. Aliment Pharmacol Ther 2016; 43: 445-457.
- Youngster I, Sauk J, Pindar C, Wilson RG, Kaplan JL, Smith MB, Alm EJ, Gevers D, Russell GH, Hohmann EL. Fecal microbiota transplant for relapsing Clostridium difficile infection using a frozen inoculum from unrelated donors: a randomized, open-label, controlled pilot study. Clin Infect Dis 2014; 58: 1515-1522.
- Link A, Lachmund T, Schulz C, Weigt J, Malfertheiner P. Endoscopic peroral jejunal fecal microbiota transplantation. Dig Liv Dis 2016; 48: 1336-1339.
- Kassam Z, Lee CH, Yuan Y, Hunt RH. Fecal microbiota transplantation for Clostridium difficile infection: systematic review and meta-analysis. Am J Gastroenterol 2013; 108: 500-508.
- Marchesi J, Adams D, Fava F, Hermes G, Hirschfield G, Hold G, Quraishi M, Kinross J, Smidt H, Tuohy K, Thomas L, Zoetendal E, Hart A. The gut microbiota and host health: a new clinical frontier. Gut 2016; 65: 330-339.
Correspondencia: Carlos Waldbaum
Correo electrónico: carloswaldbaum@gmail.com
Acta Gastroenterol Latinoam 2017;47(3): 211-215
 Revista ACTA Órgano Oficial de SAGE
Revista ACTA Órgano Oficial de SAGE