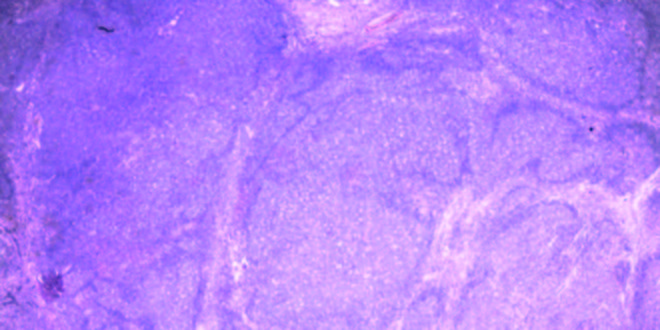
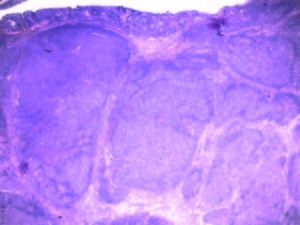
La anatomía patológica diferida informó marcada proliferación linfoide constituida por folículos linfoides secundarios con centros germinales de variada forma y tamaño (Figura 3). Se realizaron técnicas de inmunohistoquímica y se descartó patología maligna (Figura 4). Los hallazgos morfológicos e inmunofenotípicos hallados fueron vinculables a hiperplasia folicular linfoide reactiva con afectación de la lámina propia y la submucosa correspondientes a la amígdala rectal (AR).
La AR es una proliferación reactiva benigna de tejido linfoide localizada en el recto, puede ser de difícil diagnóstico y conocer esta patología podría evitar un diagnóstico erróneo de linfoma.1 Se han reportado casos de esta patología tanto en pacientes adultos como en pediátricos. Clínicamente, se puede presentar con hematoquezia y dolor abdominal, mientras que en otros casos es un hallazgo incidental.2 En la endoscopía se observa como una lesión sésil o una masa polipoide, de tamaño y número variable.2 El diagnóstico definitivo, que permitirá descartar la malignidad, requerirá siempre de un análisis anatomopato lógico, para diferenciarla del linfoma de bajo grado y del tumor carcinoide.3 En la histología se observa un infiltrado linfoide y folículos reactivos dentro de la lesión que se limita a la lámina propia y a la submucosa superficial.4
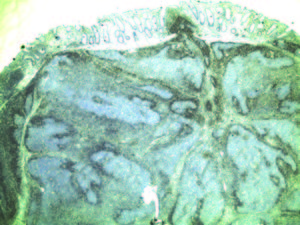
La NI se ha descripto asociada a tumores extraintestinales, como así también a quimioterapia y tratamiento corticoideo. Una teoría considera que puede ser causada por la infiltración de gas a través de la pared intestinal, secundaria a un aumento de la presión intraluminal con disrupción de la capa mucosa, mientras que otra teoría sostiene la producción de gas por bacterias intestinales que atraviesa la mucosa intestinal.
Lo más importante en el manejo clínico de los pacientes con un abdomen agudo, con hallazgos de NI y gas venoso portal, es la determinación de la presencia de necrosis intestinal.3
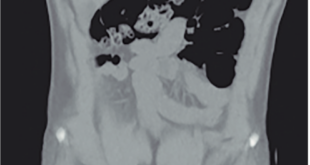
La presencia de algunos signos “imagenológicos”, como líquido libre en la cavidad abdominal y trombosis arterial o venosa, puede ayudar al diagnóstico de la necrosis intestinal y facilitar la conducta terapéutica.4 La radiografía de abdomen simple es capaz de detectar dos tercios de los pacientes con NI, aunque la TC es el mejor examen para su diagnóstico, ya que distingue con gran sensibilidad la presencia de aire en el espesor de la pared intestinal o fuera del tubo digestivo. El gas parietal en la TC puede observarse bajo el aspecto de hipodensidades distribuidas de forma lineal, como burbujas o circularmente.5
En el caso presentado tanto la radiografía de abdomen como la TC mostraron el aire por fuera de la pared intestinal. A pesar de ser un hallazgo poco frecuente, el médico radiólogo debería ser el primero en detectarlo a través de las imágenes mencionadas. Con respecto a las condiciones asociadas a la NI, en nuestra paciente podríamos inferir la ingesta de corticoides, la quimioterapia previa y el tumor extraintestinal.
Referencias
- Farris AB, Lauwers GY, Ferry JA, Zukerberg LR. The rectal tonsil: a reactive lymphoid proliferation that may mimic lymphoma. Am J Surg Pathol 2008; 32: 1075-1079.
- Boom Hong J, Wook Kim H, Hwan Kang D, Woong Choi C, Bum Park S, Jun Kim D, HoonJi B, Won Koh K. Rectal tonsil: A case report and literature review. World J Gastroenterol 2015; 21: 2563-2567.
- Trillo Fandiño L, Arias González M, Iglesias Castañón A, Fernández Eire M. Amígdala rectal o hiperplasia folicular linfoide del recto. Radiología 2014; 56: 370-373.
- Carp LL, Winstanley A, Stephen JD, Chadwick, Ramsay AD. Profound EBV-driven lymphoid hyperplasia of rectal tonsil mimicking high grade lymphoma. Diagnostic Histopathology 2010; 16: 216-219.
Acta Gastroenterol Latinoam 2015;46(2): 175
 Revista ACTA Órgano Oficial de SAGE
Revista ACTA Órgano Oficial de SAGE