Verónica Drozd ID• Denise Veissetes ID• Gabriela Sancisi ID• Andrea González ID
Departamento de alimentación. Hospital de Gastroenterología Dr. C. B. Udaondo. Ciudad Autónoma de Buenos Aires, Argentina.
Acta Gastroenterol Latinoam 2022;52(1): 78-85
Recibido: 02/02/2022 / Aceptado: 22/03/2022 / Publicado en www.actagastro.org el 30/03/2022 / https://doi.org/10.52787/agl.v52i1.175
Resumen
Introducción. Los lineamientos nutricionales para pacientes con ostomías son restrictivos y no hay evidencia que fundamente dichas recomendaciones. Son pocos los estudios que examinan los efectos de la dieta en función de la ostomía. Objetivos. Describir el comportamiento alimentario y la repercusión en el estilo de vida de los pacientes con ileostomías atendidos en un hospital público de tercer nivel. Materiales y métodos. Estudio descriptivo, de corte transversal. Se realizó una encuesta semiestructurada en pacientes con ileostomías durante un período mayor a tres meses, internados o ambulatorios, entre octubre de 2020 y mayo de 2021. El muestreo fue consecutivo, por conveniencia. Los datos fueron analizados mediante el software PASW Statistics 18 y el vccSTAT_3. Resultados. Cuarenta y dos pacientes fueron entrevistados, 61,9% de sexo femenino, y edad mediana de 47 años (RIC 33-65). El 92,8 % recibió consejería nutricional previa al alta hospitalaria y el 76,2% tuvo seguimiento limitado al posquirúrgico inmediato. El 45,2% realizaba ayunos por actividades sociales. Los alimentos asociados a diarrea fueron: mate, bebidas azucaradas o gaseosas y dulces. Los que brindaron mayor consistencia: arroz, polenta, fideos y pastas. El 33,3% consideró insuficiente el tiempo de descanso nocturno. El 80,9% describió su alimentación como apetitosa. Los principales motivos de restricción de alimentos fueron: indicación profesional, diarrea y costumbre.
Conclusión. Existe una clara modificación del comportamiento alimentario y del estilo de vida en estos pacientes, siendo prevalentes la realización de ayunos, la restricción de alimentos y la alteración del descanso nocturno.
Palabras claves. Ostomía, ileostomía, colectomía, nutrición.
Role of Ileostomy in Eating Behavior and Its Impact on Patients’ Lifestyle: A Cross-Sectional Study
Summary
Introduction. Nutritional guidelines for patients with ostomies are restrictive, and there is no evidence to support these recommendations. Few studies have examined the effects of diet on the ostomy. Aim. To describe the eating behavior and the impact on the lifestyle of patients with ileostomies treated at a tertiary public hospital. Materials and methods. Descriptive, cross-sectional study. A semi-structured questionnaire was conducted in patients with ileostomies for a period greater than three months, hospitalized or outpatients, between October 2020 and May 2021. Sampling was consecutive, for convenience. Data were analyzed using the PASW Statistics 18 software and vccSTAT_3. Results. Forty-two patients were interviewed, 61,9% female, and a median age of 47 years (IQR 33-65). 92,8% received nutritional counseling prior to hospital discharge, and 76,2% had nutritional follow-up limited to the immediate postoperative period. 45.2% fasted for social activities. The foods associated with diarrhea were mate, sugary or carbonated drinks, and candies. Those that provided greater consistency: rice, polenta, noodles, and pasta. 33.3% considered night rest time insufficient. 80.9% described their diet as appetizing. The main reasons for dietary restrictions were a professional indication, diarrhea, and habit. Conclusions. There is a clear change in eating behavior and lifestyle in these patients, with fasting, food restriction, and altered night rest being prevalent.
Keywords. Ostomy, ileostomy, colectomy, nutrition.
Introducción
La realización de una ostomía implica múltiples desafíos y cambios radicales en el estilo de vida, por lo que la educación perioperatoria es esencial. Idealmente, previo al alta hospitalaria, el paciente debería conocer aspectos esenciales del cuidado del ostoma y de su alimentación para lograr una mejor adaptación en este nuevo escenario.1
Los lineamientos nutricionales que se brindan suelen ser restrictivos, con el objetivo de evitar complicaciones frecuentes, como el alto débito por el estoma, el bloqueo, la irritación de la piel y el olor desagradable, entre otros. En la bibliografía, se encuentran recomendaciones generales para evitar estos tipos de complicaciones, tales como evitar las comidas copiosas, comer despacio y masticar bien los alimentos, la restricción de fibra y azúcares simples, el control de ingesta de líquidos, el agregado de sal en las comidas, el uso de bebidas de hidratación, el aumento del consumo de almidones refinados y un descenso del contenido graso.2-6 Sin embargo, no se dispone de suficiente evidencia que respalde dichas directrices. Son pocos los estudios que examinan los efectos de la dieta en función de la ostomía: por ende, las recomendaciones dietéticas son variables, desde restricciones innecesarias hasta una dieta libre.7-9
Respecto de las principales limitantes en la adaptación a una ostomía, se observó, en una revisión sistemática, que el manejo de ésta afectaba la calidad de vida en forma significativa. Entre los principales factores, se halló la sensación de cansancio, la preocupación por los ruidos u olores del estoma, los cambios en la imagen corporal y la vida sexual; y la alteración en el patrón de sueño, entre otros.9-12 Además, según resultados de encuestas, los pacientes refirieron insatisfacción con las recomendaciones dietéticas recibidas, siendo estas insuficientes, inconsistentes e, incluso, incoherentes en su fundamentación.13-15 De hecho, en la bibliografía, existe una discrepancia entre las recomendaciones a brindar. Por ejemplo, en un artículo se sugiere evitar, en el postoperatorio inmediato, todas las frutas (excepto la banana), para prevenir la obstrucción del estoma; en cambio, otros autores señalan la incorporación temprana de diversas frutas peladas.5, 7, 11
Debido a la escasa evidencia científica disponible, el objetivo de este trabajo fue describir el comportamiento alimentario y su repercusión en el estilo de vida de pacientes con ileostomía atendidos en un hospital público de tercer nivel. Los resultados del presente estudio podrían ser de utilidad para desarrollar herramientas de educación alimentaria nutricional que mejoren el abordaje
de esta población.
Materiales y métodos
Se incluyó a pacientes con ileostomías que se alimentaran por vía oral, mayores de 16 años, internados o ambulatorios, atendidos en un hospital público de tercer nivel en el período comprendido entre noviembre de 2020 y abril de 2021. La muestra se tomó en forma consecutiva, por conveniencia. Se excluyó a aquellos pacientes que no desearon participar del estudio, a los que tuvieron una ileostomía por un período menor a 3 meses, a pacientes con síndrome de intestino corto (SIC) o yeyunostomía con alimentación enteral/parenteral, y aquellos en fin de vida.
Se les realizó una entrevista, sobre la base de una encuesta semiestructurada de cuarenta y dos ítems y de elaboración propia, que fue aplicada por los investigadores. Se incluyeron, además, datos personales y de la enfermedad de base, y se analizaron aspectos relacionados con la selección de alimentos así como las causas del comportamiento alimentario y la consejería nutricional recibida. Dentro de las preguntas relacionadas con la selección de alimentos, se incluyó la frecuencia de consumo de alimentos “críticos”, entendiéndose por esto aquellos descritos por la bibliografía existente como nocivos para el manejo de la ostomía.2-6 Estos alimentos suelen ser alimentos fuente de fibra insoluble o poseer un alto porcentaje de grasa en su composición; también se incluyen aquellos que contienen una elevada cantidad de hidratos de carbono simples, que brindan un gran efecto osmótico, y las bebidas con alcohol, entre otros.
La frecuencia de consumo se categorizó en: siempre, frecuente, a veces o nunca. Para analizar la repercusión de los alimentos sobre el débito en términos de cantidad, se unificó el consumo “siempre” o “frecuente” categorizándolo como “incorrecto”.
Debido a que los pacientes vacían sus bolsas sin haberse completado su capacidad, no resultó factible establecer el débito en valores absolutos. Por lo tanto, este fue estimado sobre la base del número de veces que se drenaba la bolsa en 24 horas y el nivel de débito en cada descarga.
La consistencia fue referida por el paciente entre las siguientes opciones: líquida, pastosa, otras. Además, se indagó sobre el descanso nocturno como suficiente o insuficiente, según la percepción del paciente. Los datos fueron analizados mediante el software PASW Statistics 18 y el vccSTAT_3.
Resultados
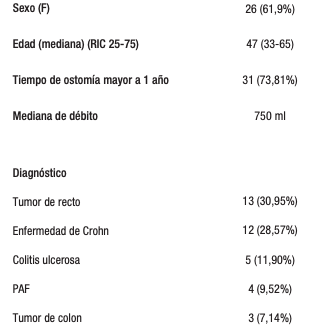
La muestra quedó conformada por 42 pacientes (61,9% de sexo femenino y 38,1% masculino) y la edad mediana fue de 47 años (RIC 33-65). Las principales causas de confección de ileostomía fueron: tumor de recto (31%), enfermedad de Crohn (28,6%) y colitis ulcerosa (11,9%). El 73,8% tuvo un tiempo de ostomizado mayor a un año (Tabla 1).
Tabla 1. Caracterización de la muestra
El promedio de número de veces de vaciado de la bolsa fue de 4,6, con un debito diario estimado de 750 ml. (RIC: 750-1000). El 50% de los encuestados refirió que la consistencia era pastosa y el 50% restante la describió como líquida. El 61,9% de los pacientes necesitó vaciar su bolsa de ostomía durante la noche y el 33,3% consideró insuficiente el tiempo de descanso nocturno desde la realización de la ostomía. El 54,7% refirió tener miedo a pérdidas o fugas por el estoma.
Respecto de la consejería nutricional, solo tres pacientes refirieron no haberla recibido. Esto puede deberse a que fueron operados en otros centros. En los treinta y nueve restantes, la consejería fue brindada previo al alta hospitalaria por un licenciado/a en nutrición en el 97,6% de los casos. El 76,2% tuvo, además, seguimiento nutricional limitado en el posquirúrgico inmediato.
En cuanto a la modificación del comportamiento alimentario, en lo que respecta a los ayunos por actividades fuera del hogar, el 19,5% refirió realizarlos siempre, el 22% lo realizaba frecuentemente y el 4,9% solo en algunas ocasiones, en tanto que el 53,7% nunca ayunaba por actividades sociales. El 40,5% refirió evitar comidas copiosas y el 26,2% reducía la porción de alimento en la última comida del día. Con respecto a los alimentos, en aquellos catalogados como “críticos’’, se analizó tanto el porcentaje de pacientes que los evitaban, así como los motivos de dicha selección (Tabla 2).
Tabla 2. Alimentos críticos y motivos de no consumo
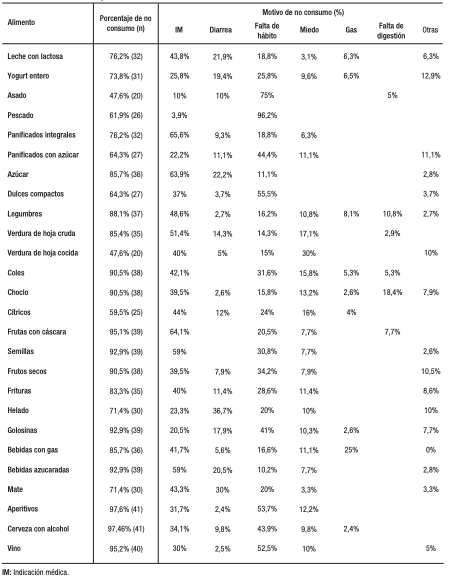
Los alimentos mayormente referidos al aumento de débito fueron: mate cebado, bebidas azucaradas o gaseosas, consumo excesivo de líquidos e ingesta de vegetales de hoja cruda, helados y dulces. Por el contrario, los alimentos que brindaron mayor consistencia fueron: arroz, polenta, fideos, pastas, carnes, papa, pan y banana.
Para analizar la repercusión del tipo de alimento sobre el débito en términos de cantidad, se analizó la relación entre la cantidad de alimentos críticos que consumía cada paciente y su débito promedio estimado en 24 horas. Si bien se verificó una tendencia hacia un mayor débito en los pacientes que tenían mayor consumo de dichos alimentos, esta no fue estadísticamente significativa.
Discusión
En la población de pacientes con ileostomía, es habitual encontrar modificaciones dietéticas y del comportamiento alimentario y social.12,16 Luego de la creación del ostoma, el individuo sufre cambios radicales, en los que los factores dietéticos juegan un rol de relevancia en el proceso de adaptación y de recuperación durante el postoperatorio.13 Dichas modificaciones se vinculan a evitar complicaciones, tales como el alto débito y la obstrucción del estoma, la deshidratación, las fugas y la irritación de la piel, entre otras.5,11-13, 17
Una de las medidas de evaluación de la tolerancia o adaptación a los alimentos es la cantidad de débito producido.5 En este estudio, el débito estuvo dentro de los parámetros esperados, con una consistencia descrita como líquida o pastosa en iguales proporciones. Es importante señalar que el débito fue estimado sobre la base de la descripción del paciente acerca del número de veces que drenaba su bolsa y un estimado en mililitros del volumen que eliminaba cada vez. Si bien sería importante tener una correcta medición precisa en 24 horas, es infrecuente que los pacientes realicen dicha medición y muchos de ellos no conocen la importancia de hacerla.
Cuando se analizó el comportamiento relacionado con las comidas, se halló que los pacientes evitaron las comidas copiosas y comían a horarios regulares, con el objetivo de tener el máximo control posible sobre el débito intestinal. Estas modificaciones se relacionaron con la realización de actividades fuera del hogar.
En la literatura científica, se señala como alimentos o grupos de alimentos mayormente evitados a los lácteos,17-18 las comidas con alto contenido de grasa,19 los picantes,17-18 los vegetales de hoja,17-18, 20-21 el azúcar22- 24 y las bebidas gaseosas y azucaradas,24-26 entre otros, ya sea por su asociación a un aumento del débito o por consejería nutricional. Estos alimentos y grupos son coincidentes con los hallados en este estudio.
El aumento del débito o diarrea suele ser un problema recurrente y que puede conducir a la deshidratación.27 Los alimentos que refieren los pacientes como generadores de diarrea fueron aquellos que proveían lactosa (leche común y yogurt entero), los alimentos grasos (frituras), aquellos con exceso de hidratos de carbono simples (azúcar, helado, golosinas, bebidas con azúcar, panificados azucarados), los alimentos fuente de fibra insoluble (vegetales de hoja cruda, pan integral, frutos secos) y algunas bebidas (mate cebado, cerveza). La percepción de estos alimentos como perjudiciales para el débito tiene lógica cuando se analiza desde el proceso digesto-absortivo, ya sea porque generan un efecto osmótico, aceleran el tránsito intestinal, o porque es insuficiente el tiempo de contacto enzima-sustrato, como consecuencia de la pérdida del freno ileal. No obstante, es importante mencionar que brindar algunas estrategias, tales como controlar el tamaño de la porción, realizar una correcta masticación, procesar los alimentos fibrosos y comer despacio, entre otras, puede ser beneficioso para evaluar la reacción intestinal a dichos alimentos. Esto se debe a que no solo la composición química de la matriz alimentaria puede determinar la cantidad de débito, sino que también la determinan otros aspectos, como el volumen, el tamaño de la partícula o el exceso de la cantidad ingerida, debido a las causas anteriormente mencionadas.
Los alimentos grasos son uno de los ítems más señalados en la bibliografía como perjudiciales para el débito.19-21 Es por esto que se analizó en particular el consumo de asado, una comida tradicional en nuestro medio, que es de gran aporte lipídico. En este aspecto, solo un bajo porcentaje de pacientes (4,8%) lo señalaron como perjudicial y la baja ingesta referida se debió a la falta de hábito. En cuanto a los alimentos fritos, el porcentaje de evitación fue elevado. En este aspecto, la falta de hábito y la indicación médica fueron las principales causas, pero el miedo a su ingesta y la generación de diarrea también fueron factores importantes en el bajo consumo.
Por otra parte, en este estudio, se identificó el exceso de ingesta de bebidas como uno de los principales motivos de aumento del débito. Se analizó, en particular, la ingesta de mate cebado, que no solo es una infusión de consumo habitual en nuestro medio, sino que, además, tiene un valor social y cultural. El mate cebado fue señalado como una de las bebidas que generaron mayor débito. Hay que remarcar que la ingesta de esta infusión suele implicar grandes cantidades de agua, habitualmente acompañada de azúcar, lo que exacerba el débito intestinal. Es necesario al respecto realizar estudios que permitan evaluar la viabilidad de su ingesta, mediante modificaciones tales como la cantidad de líquido, la frecuencia y el tipo de yerba mate utilizada, ya que no existen estudios de este tipo debido a que su consumo se limita a ciertos países de Sudamérica.
Uno de los aspectos más limitantes para la sociabilización en los pacientes ostomizados es la falta de control sobre la generación de gas y olor. Dentro de los alimentos analizados, los señalados por los pacientes como generadores de flatulencia fueron las bebidas con gas, las coles y las legumbres, lo que coincide con la literatura.17,18,28,29 Respecto del olor, ningún paciente del estudio asoció la producción a la ingesta de alimentos. Se analizó, en particular, el consumo de pescado, uno de los alimentos más señalados por la bibliografía como generador de olor, y se llegó a la conclusión de que, mayormente, la causa de su evitación fue la falta de hábito de consumo.29
Otro de los principales problemas que pueden presentarse, sobre todo en el posquirúrgico inmediato, es el bloqueo de la ostomía.29-34 Una de las principales estrategias de prevención es la disminución de la ingesta de fibra dietética en las primeras ocho semanas.35 Esto es concordante con lo hallado en este estudio, ya que los alimentos señalados como de difícil digestión fueron las frutas con cáscara, el choclo y las legumbres. Además, otros alimentos fibrosos, como las verduras de hoja cocidas o crudas, los frutos secos y las coles, también fueron evitados en gran porcentaje, siendo una de las causas descritas el “miedo al consumo”. No obstante, la indicación médica fue la mayor causa del bajo consumo de alimentos fuente de fibra.
En el presente estudio, se observó que el 92,8% de los pacientes había recibido consejería nutricional previa al alta hospitalaria y un 76,2% tuvo un seguimiento limitado en el período postoperatorio inmediato. Durante los primeros meses poscirugía, son mayores las restricciones alimentarias, debido a los riesgos anteriormente señalados. Por lo tanto, si la consultoría nutricional solo se limita a ese período, existe el riesgo de sostener un plan alimentario con una escasa selección de alimentos. Una mayor frecuencia de asistencia a la consulta nutricional permitiría ampliar la selección de alimentos, lo que mejoraría no solo el perfil nutricional del paciente, sino también la adherencia a la dieta, además de posibilitar la pesquisa de conductas erróneas por parte del paciente respecto de su tratamiento nutricional.9-12 De todos modos, es de destacar el gran porcentaje de pacientes que recibió consejería, lo que resalta el trabajo interdisciplinario y la gran importancia asignada a la alimentación por los profesionales del equipo de salud.
Según la bibliografía, la realización de una ostomía tiene un impacto relevante en el descanso nocturno.9-12 En el presente estudio, se reportó que un 61,9% de los pacientes tenía la necesidad de vaciado nocturno de la ostomía. Además, un 33% refirió como insuficiente su tiempo de descanso nocturno. La modificación en la cantidad de alimento consumido en la última comida del día fue la estrategia utilizada por los pacientes de este estudio para disminuir el débito nocturno. Esta y otras modificaciones, tales como vaciar la bolsa previo a dormir o adelantar el horario de la última comida, aparecen en la bibliografía como estrategias en la solución de este problema.18
Si bien este estudio posee ciertas limitaciones, tales como la utilización de un cuestionario no validado, la estimación del débito por parte del encuestador y la falta de medición exacta en 24 horas, tiene, entre sus fortalezas, el hecho de que se indaga sobre cada alimento y la causa de su eliminación. De esta manera, es posible evaluar si está asociado con la experiencia personal, con la indicación profesional o con otras causas. Además, se estudian alimentos de consumo local que no existían hasta el momento en la bibliografía, como tampoco había estudios de la misma naturaleza en la Argentina.
Este estudio es el puntapié para la realización de futuras investigaciones que permitan profundizar los resultados obtenidos.
Conclusión
En el presente estudio, se constatan modificaciones realizadas por los pacientes ostomizados, tanto en la selección de alimentos como en el comportamiento relacionado con la comida. Entre los pacientes, prevaleció la realización de ayunos ante eventos sociales. Existe una clara identificación de los alimentos favorables y los desfavorables en el manejo del débito, siendo el consumo excesivo de líquidos y azúcares los asociados en mayor medida por los pacientes como causantes del aumento del débito.
Es importante tener en cuenta que la correcta alimentación no solo se refiere a la incorporación de nutrientes, sino que también contempla el aspecto de la comensalidad, la cual es central en los seres humanos, porque trasciende la vida social, familiar y cultural. Se necesitan estudios que evalúen la efectividad de las estrategias nutricionales para los distintos tipos de ostomías, para brindar consejería nutricional basada en la evidencia científica y evitar restricciones alimentarias innecesarias que puedan comprometer tanto el estado nutricional del paciente como su estilo de vida.
Consentimiento para la publicación. Se obtuvo el consentimiento informado por escrito del paciente o su padre, tutor o familiar, para la publicación de los datos y/o imágenes clínicas en beneficio de la ciencia. La copia del formulario de consentimiento se encuentra disponible para los editores de esta revista.
Propiedad intelectual. Los autores declaran que los datos y las tablas presentes en el manuscrito son originales y fueron realizados en las instituciones a las que pertenecen.
Aviso de derechos de autor
 © 2022 Acta Gastroenterológica Latinoamericana. Este es un artículo de acceso abierto publicado bajo los términos de la Licencia Creative Commons Attribution (CC BY-NC-SA 4.0), la cual permite el uso, la distribución y la reproducción de forma no comercial, siempre que se cite al autor y la fuente original.
© 2022 Acta Gastroenterológica Latinoamericana. Este es un artículo de acceso abierto publicado bajo los términos de la Licencia Creative Commons Attribution (CC BY-NC-SA 4.0), la cual permite el uso, la distribución y la reproducción de forma no comercial, siempre que se cite al autor y la fuente original.
Cite este artículo como: Drozd V, Veissetes D, Sancisi G y col. Rol de la ileostomía en el comportamiento alimentario y su repercusión en el estilo de vida de los pacientes: estudio de corte transversal. Acta Gastroenterol Latinoam. 2022; 52(1): 78-85. https://doi.org/10.52787/agl.v52i1.175
Referencias
- Wound, Ostomy and Continence Nurses Society. WOCN Society Clinical Guideline Management of the Adult Patient With a Fecal or Urinary Ostomy—An Executive Summary. J Wound Ostomy Continence Nurs. 2018;45(1):50-58.
- Ileostomy Diet Guidelines [Internet] Northwestern Memorial Hospital [Chicago, 2020) Disponible en: https://www.nm.org › media › patients-and-visitors northwestern-medicne-ileostomy-diet-guidelines.pdf
- Ileostomy Dietary Guidelines- Hollister Incorporated [Internet] WOCN Society Core Curriculum Ostomy Management [Philadelphia, 2017] Disponible en: https://www.hollister.com/-/media/files/pdfs-for-download/ostomy-care/hol_os_caretipilestomydietaryguidelines_us_923117-1117.ashx
- Healthy eating with an ileostomy [Internet] Consensus document from dietitian/ nutritionists from the Nutrition Education Materials Online, «NEMO», team. with input from stomal therapy nurses at the Royal Brisbane and Women’s Hospital [Queensland, Australia, 2021] Disponible en: https://www.health.qld.gov.au/_data/assets/pdf_file/0026/152558/gastro_ileostomy.pdf
- Mitchell A, Perry R, England C, Searle A, Atkinson C. Dietary management in people with an ileostomy: a scoping review. JBI Evidence Synthesis 2021;19(9):2188-2306.
- Burch J. Providing information and advice on diet to stoma patients. Br J Community Nurs 2011;16(10):479-84.
- Cronin E. Dietary advice for patients with a stoma. Gastrointestinal Nursing 2013;11(3):14-24.
- Smith J, Spiers J, Simpson P, Nicholls A. The psychological challenges of living with an ileostomy: An interpretative phenomenological analysis. Health Psychology 2017;36(2),143-151.
- Baker M. Food for thought: re-evaluating dietary advice. Gastrointest Nurs 2015;13(6):14-5.
- Ramirez M, Altschuler A, McMullen C, Grant M, Hornbrook M, Krouse R.“I Didn’t Feel Like I Was a Person Anymore”: Realigning Full Adult Personhood after Ostomy Surgery. Medical Anthropology Quarterly 2014;28(2),242-259.
- Information and support- Ileostomies and Eating Habits [Internet] Ileostomy and Internal Pouch Association [England, 2020]. Disponible en: https://3dmbfpogt6ic5img34or2s17-wpengine.netdna-ssl.com/wp-content/uploads/2020/11/EatingHabits.pdf
- Vonk-Klaassen S, de Vocht H, den Ouden M, Hans Eddes E, Schuurmans M. Ostomy-related problems and their impact on quality of life of colorectal cancer ostomates: a systematic review. Qual Life Res 2016;25:125-133.
- Morris A, Leach B. Exploring individuals’ experiences of having an ileostomy and Crohn’s disease and following dietary advice. Gastrointestinal Nursing, 2015;13(7),36-41.
- Persson E, Gustavsson B, Hellstrom A, Lappas G, Hulte´n L. Ostomy patients’ perceptions of quality of care. J Adv Nurs 2005;49(1):51-8.
- Mitchell A, England C, Atkinson C. Provision of dietary advice for people with an ileostomy: a survey in the UK and Ireland. Colorectal Dis 2020;22(12):2222-31.
- Nugent KP, Daniels P, Stewart B, Patankar R, Johnson CD. Quality of life in stoma patients. Dis Colon Rectum. 1999 Dec;42(12):1569-74.
- Floruta CV. Dietary choices of people with ostomies. J Wound Ostomy Continence. Nurs. 2001 Jan;28(1):28-31.
- Sun V, Grant M, Wendel CS, McMullen CK, Bulkley JE, Altschuler A, Ramirez M, Baldwin CM, Herrinton LJ, Hornbrook MC, Krouse RS. Dietary and Behavioral Adjustments to Manage Bowel Dysfunction After Surgery in Long-Term Colorectal Cancer Survivors. Ann Surg Oncol. 2015 Dec;22(13):4317-24.
- Higham SE, Read NW. Effect of ingestion of fat on ileostomy effluent. Gut 1990;31(4):435-8.
- Mogos TV, Chelan CV, Dondoi CI, Iacobini AE, Buzea M. The benefits of good nutrition in preventing post-surgical ileostomy complications. Rom J Diabetes Nutr Metab Dis 2015;22(4):433-7.
- de Oliveira AL, Boroni Moreira AP, Pereira Netto M, Gonçalves Leite IC. A Cross-sectional Study of Nutritional Status, Diet, and Dietary Restrictions Among Persons With an Ileostomy or Colostomy. Ostomy Wound Manage. 2018 May;64(5):18-29.
- Berghouse L, Hori S, Hill M, Hudson M, Lennard-Jones JE, Rogers E. Comparison between the bacterial and oligosaccharide content of ileostomy effluent in subjects taking diets rich in refined or unrefined carbohydrate. Gut. 1984 Oct;25(10):1071-7.
- Kwiatt M, Kawata M. Avoidance and management of stomal complications. Clin Colon Rectal Surg. 2013 Jun;26(2):112-21.
- Stankiewicz M, Gordon J, Rivera J, Khoo A, Nessen A, Goodwin M. Clinical management of ileostomy high output stomas to prevent electrolyte disturbance, dehydration and acute kidney injury: a quality improvement activity. J Stom Ther Austral 2019;39(1):8-10.
- Kirkland-Kyhn H, Martin S, Zaratkiewicz S, Whitmore M, Young HM. Ostomy Care at Home. Am J Nurs. 2018 Apr;118(4):63-68.
- Rudoni C, Russell S. Physical activity and the ileostomy patient: exploring the challenges of hydration. Gastrointest Nurs 2016;14(7):20-7.
- Arenas Villafranca JJ, López-Rodríguez C, Abilés J, Rivera R, Gándara Adán N, Utrilla Navarro P. Protocol for the detection and nutritional management of high-output stomas. Nutr J. 2015 May 9;14:45.
- Gaffney PT, Buttenshaw RL, Stillman L, Ward M. Fermentation in ileostomy bags – control of excessive gas with diet, ph and antibiotics. J Gastroenterol Hepatol 1987;2(3):245-53
- Bingham S, Cummings JH, McNeil NI. Diet and health of people with an ileostomy. 1. Dietary assessment. Br J Nutr. 1982 May;47(3):399-406.
- Gazzard BG, Saunders B, Dawson AM. Diets and stoma function. Br J Surg. 1978 Sep;65(9):642-4.
- McDonald PJ, Fazio VW. What can crohn’s patients eat? Eur J Clin Nutr 1988;42(8):703-8.
- Berti-Hearn L, Elliott B. Ileostomy care: a guide for home care clinicians. Home Healthc Now 2019;37(3):136-44.
- Black P. Care of the older ostomate in the residential care setting. Nurs Residen Care 2009;11(3):123-7.
- Bradshaw E, Collins B. Managing a colostomy or ileostomy in community nursing practice. Br J Community Nurs 2008;13(11):514-8.
- Burch J. Care of patients with a stoma. Nurs Stand 2013;27(32):49-56.
Correspondencia: Verónica Drozd
Correo electrónico: veronica.drozd@gmail.com
Acta Gastroenterol Latinoam 2022;52(1):78-85
 Revista ACTA Órgano Oficial de SAGE
Revista ACTA Órgano Oficial de SAGE