Gisela Fabiana Sotera ID· Melina Ferreiro ID· Margarita Martes ID· Nancy Cordero ID· Jonathan Salmon ID· Juan Sordá ID· Jorge Daruich ID· Esteban González Ballerga ID
Hospital de Clínicas “José de San Martín”. Universidad de Buenos Aires. Ciudad Autónoma de Buenos Aires, Argentina.
Acta Gastroenterol Latinoam 2022;52(1):64-70
Recibido: 18/02/2022 / Aceptado: 24/03/2022 / Publicado en www.actagastro.org el 30/03/2022 / https://doi.org/10.52787/agl.v52i1.180
Resumen
La infección por el virus de la hepatitis C es una de las principales causas de morbimortalidad a nivel mundial. En Argentina, se estima que solo 50% de las personas infectadas se encuentran diagnosticadas; de ellas, la mitad ha confirmado su diagnóstico y solamente un 5% accedió al tratamiento. La pandemia de COVID-19 ha exacerbado esta situación, disminuyendo aún más el acceso al tratamiento. En este contexto desarrollamos un programa de revinculación y simplificación de la cascada de atención del paciente, con la finalidad de facilitar el acceso al diagnóstico, tratamiento y seguimiento de las complicaciones asociadas a la infección por el virus de la hepatitis C.
El 24,5% de los pacientes revinculados eran candidatos a tratamiento, y accedieron a éste en solo 2 consultas, con un tiempo promedio de 29 días entre la consulta inicial y la entrega de la medicación. Los resultados de nuestro estudio muestran que aproximadamente la mitad de los pacientes con hepatitis C no son seguidos por un especialista. De los pacientes que presentaban cirrosis al momento de la revinculación, el 60% tenía fibrosis leve previa al ingreso al programa. Más del 80% de los pacientes con cirrosis no pudieron revincularse. Se requiere un compromiso del equipo de salud que facilite la disminución de las instancias necesarias para acceder al tratamiento, y programas enfocados en la educación y la valoración del medio psicosocial del paciente. Esto permitirá derribar las barreras existentes.
Palabras claves. Hepatitis C, revinculación, pandemia, cirrosis, pérdida de seguimiento.
Re-Engagement of Patients with Hepatitis C in the Context of COVID-19
Summary
Hepatitis C virus infection is one of the main causes of morbidity and mortality worldwide. In Argentina, it is estimated that only 50% of infected people are diagnosed; of these, half have confirmed their diagnosis, and only 5% have access to treatment. The COVID-19 pandemic has exacerbated this situation, further decreasing access to treatment. In this context, we developed a program to reconnect and simplify the patient care cascade, in order to facilitate access to diagnosis, treatment, and monitoring of complications associated with hepatitis C virus infection.
24.2% of the re-engaged patients were candidates for treatment, and they received it in only 2 medical consultations, with an average time of 29 days between the initial consultation and the delivery of the medication. The results of our study show that approximately half of the patients with hepatitis C are not followed up by a specialist. Of the patients who had cirrhosis at the time of re-engagement, 60% had mild fibrosis prior to admission to the program. More than 80% of patients with cirrhosis could not be re-engaged. A commitment from the healthcare team is required to facilitate the reduction of the instances necessary to access treatment, and programs focused on education and assessment of the patient’s psychosocial environment. This will make it possible to break down existing barriers.
Keywords. Hepatitis C, re-engagement, pandemic, cirrhosis, loss to follow-up.
Abreviaturas
VCH: Virus de la hepatitis C.
AAD: Antivirales de acción directa.
ARN: Ácido ribonucleico.
PCR: Reacción en cadena de polimerasa.
UBA: Universidad de Buenos Aires.
RVS: Respuesta viral sostenida.
RVS12: Respuesta viral sostenida semana 12 (postratamiento).
HCV RNA: Ácido ribonucleico de virus de la hepatitis C.
F1-F2-F3-F4: Referencia al estadio de fibrosis, I-II-III-IV.
MAFLD: Enfermedad metabólica asociada al hígado graso.
ALEH: Asociación Latinoamericana para el Estudio del Hígado.
OMS: Organización Mundial de la Salud.
Introducción
La infección por el virus de la hepatitis C (VHC) es una de las principales causas de morbimortalidad a nivel mundial. Como problema de salud pública, es la principal causa de hepatitis crónica, cirrosis y cáncer de hígado, así como el motivo más frecuente de indicación de trasplante hepático en la Argentina y en otros países.1
Ante la ausencia de una vacuna efectiva contra el VHC, las medidas de prevención y el tratamiento con los nuevos antivirales de acción directa (AAD), altamente eficaces y con un óptimo perfil de seguridad, son los pilares para lograr la eliminación del virus.
En la Argentina, se estima que solo el 50% de las personas infectadas se encuentran diagnosticadas, de las cuales la mitad ha confirmado su diagnóstico y solamente un 5% ha accedido al tratamiento.2 Esto se debe, principalmente, a las múltiples instancias que existen desde la primera entrevista médica hasta el inicio del tratamiento,3-4 que incluyen exámenes complementarios de difícil acceso y varias consultas médicas, con trabas burocráticas que impiden la erradicación de la enfermedad. La pandemia por COVID-19 ha limitado el acceso a la atención médica de patologías crónicas5 y los pacientes con VHC no son la excepción, lo que ha disminuido aún más el acceso al diagnóstico y tratamiento.
Este escenario se repite a nivel internacional, por lo que la Asociación Latinoamericana para el Estudio del Hígado (ALEH) impulsó un programa de revinculación de Pacientes con VHC basado en la búsqueda activa de quienes han perdido el seguimiento médico, con el fin de reinsertarlos en el sistema de atención. En este contexto, desarrollamos nuestra experiencia con un estudio que se puso en práctica mediante un programa de revinculación y simplificación de la cascada de atención para facilitar el acceso al diagnóstico, tratamiento y seguimiento de las complicaciones asociadas al VHC. En este programa, se incluyó la estrategia de test reflejo, prueba piloto del Ministerio de Salud de la Nación, que implica la toma de una única muestra de sangre periférica para realizar la determinación de anti-VHC y viremia. Así, si ambas determinaciones son positivas, se permite la solicitud de un tratamiento antiviral pangenotípico, sin necesidad de más consultas.2
El objetivo principal del estudio es identificar a los pacientes con hepatitis C crónica sin seguimiento activo y revincularlos en el sistema sanitario. Los objetivos secundarios son describir la evolución de los pacientes incluidos, identificar a los pacientes con cirrosis y sus complicaciones, determinar el tiempo transcurrido entre la revinculación y el acceso a tratamiento antiviral.
Materiales y métodos
Se incluyó a pacientes mayores de 18 años, que no habían tenido seguimiento médico durante el año previo al inicio del enrolamiento y que cumplían con alguno de los siguientes criterios: anti-VHC positivo, viremia detectable (determinación cuali o cuantitativa de ARN de VHC por PCR real time) sin tratamiento previo, pacientes con tratamiento antiviral previo sin criterio de respuesta viral sostenida (quienes presentan carga viral positiva luego del tratamiento antiviral o quienes no realizaron control de viremia posterior para evaluación de respuesta viral sostenida) y pacientes con fibrosis avanzada (F3-F4) secundaria a VHC, con y sin tratamiento previo.
El enrolamiento tuvo lugar entre el 1° de enero y el 31 de diciembre de 2021, en la Sección Hepatología del Hospital de Clínicas José de San Martín (UBA), de la Ciudad Autónoma de Buenos Aires.
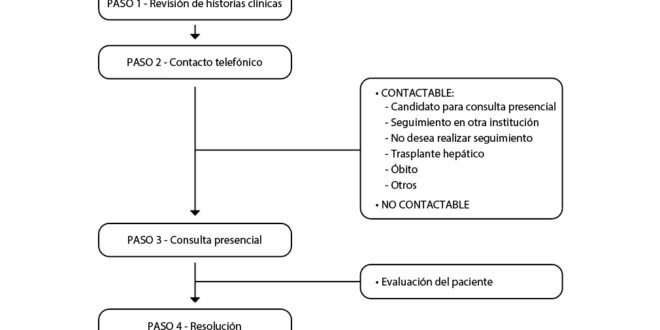
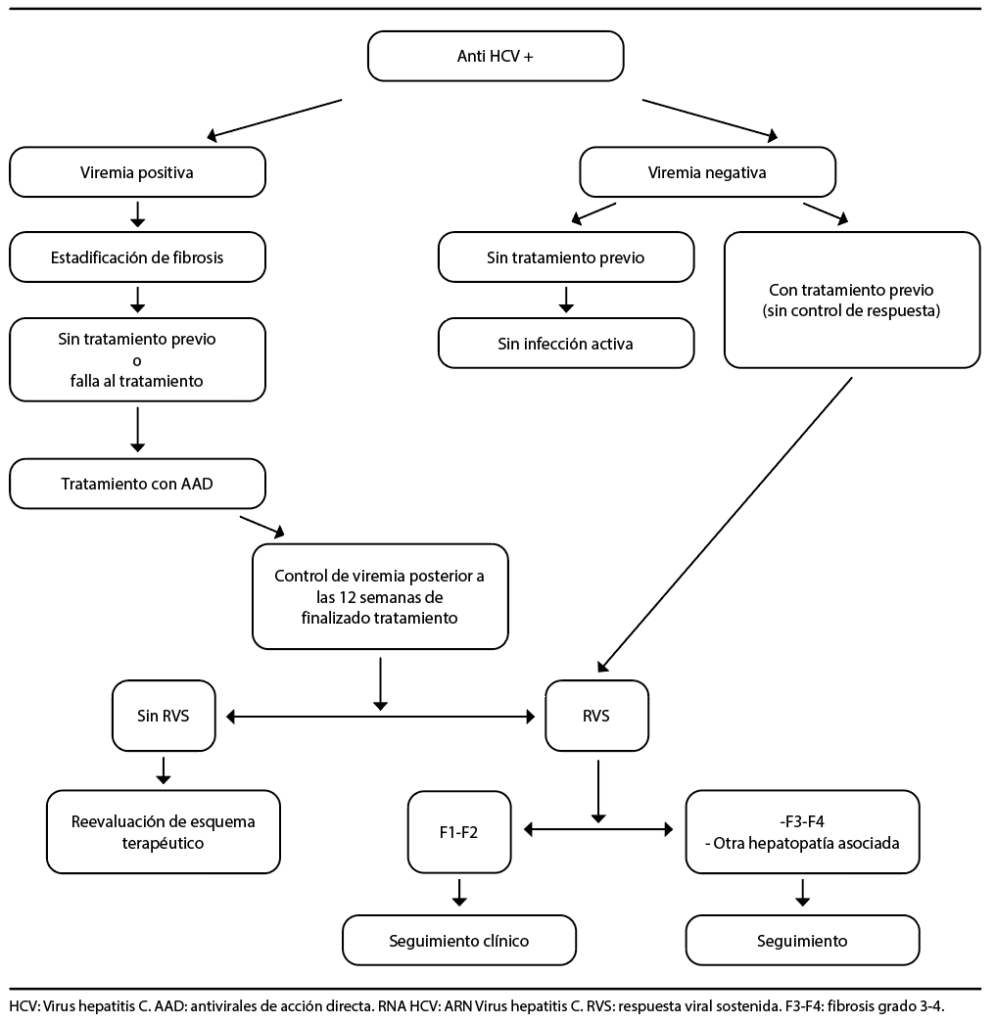
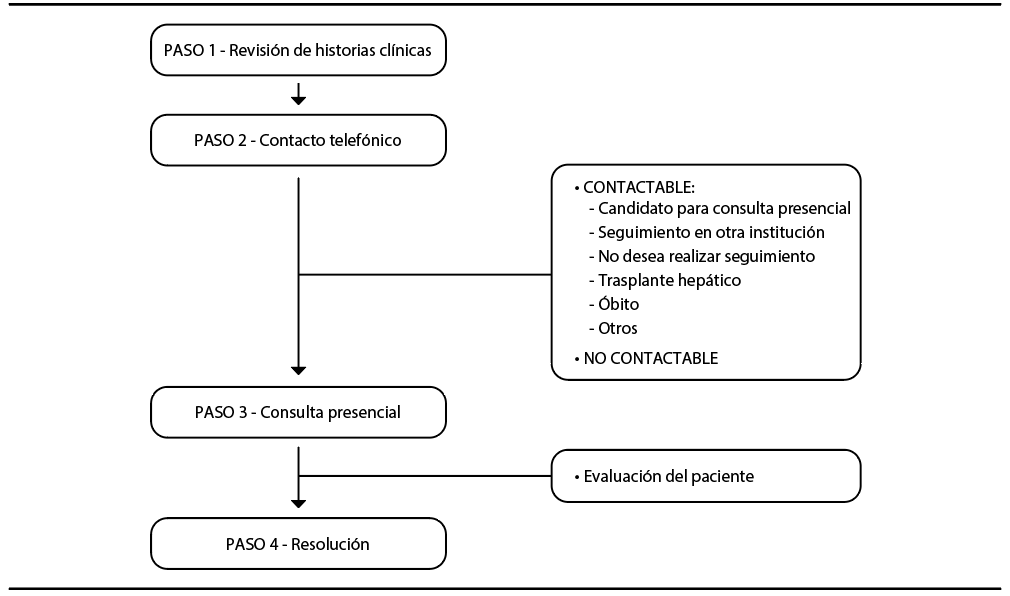
Se diseñó un esquema simplificado de cuatro pasos (Gráfico 1) que permitió disminuir el número de consultas presenciales, que consta de: PASO 1: búsqueda y selección de historias clínicas manuscritas catalogadas como “hepatitis C” archivadas en la Sección de Hepatología. PASO 2: llamada telefónica al número de contacto registrado en la historia clínica, clasificando a los pacientes en “contactables” o “no contactables”, según se haya logrado o no establecer comunicación. A los “contactables”, se les realiza un interrogatorio dirigido para subclasificarlos en “candidato a consulta presencial”, “no desea realizar seguimiento”, “en seguimiento en otra institución”, “trasplantado” u “óbito”. PASO 3: consulta presencial de los “contactables” subclasificados como “candidato a consulta presencial”, en la que se realiza examen físico y actualización de estudios complementarios, según las recomendaciones de las guías para el manejo de pacientes con hepatitis C6-7 y cirrosis.8 A aquellos pacientes que no cuentan con carga viral de VHC previa, se les realiza durante la misma consulta una toma de sangre periférica para confirmar la presencia de anticuerpos anti-VHC y, ante un resultado reactivo, se deriva una muestra al Instituto Malbrán para determinación de viremia y genotipo (determinación cuantitativa y genotipificación de ARN de VHC por PCR real time), como parte del protocolo de test reflejo. PASO 4: resolución del caso (Gráfico 2), que consiste en el análisis de la información recolectada durante el interrogatorio, el examen físico y la interpretación de los exámenes complementarios realizados. En los casos con confirmación diagnóstica de hepatitis crónica C no tratada o de falta de respuesta al tratamiento previo (VHC RNA detectable), inicialmente se define el estadio de fibrosis hepática. Para ello, se utilizan métodos no invasivos como los test serológicos (APRI, FIB-4), la elastografía hepática (FibroScan, ARFI), la biopsia hepática o el criterio clínico (hipertensión portal, antecedente de cirrosis descompensada). La definición final del estadio de fibrosis se realiza tomando en cuenta las determinaciones más actualizadas o más representativas disponibles en cada caso, según el criterio del equipo médico tratante. Una vez definido el estadio de fibrosis se realiza la solicitud de tratamiento antiviral a la cobertura médica o al Ministerio de Salud, según corresponda, continuando el control correspondiente hasta su finalización. A los pacientes tratados (previamente o durante el programa), se les realiza el seguimiento hasta la confirmación de la respuesta viral sostenida en la semana doce postratamiento (RVS 12). En los casos de pacientes que alcanzaron la RVS 12 y presentan estadio de fibrosis F1 o F2 continúan seguimiento con clínico. Los pacientes con RVS y fibrosis avanzada o presenten alguna hepatopatía asociada (consumo alcohol, MAFLD, depósito de hierro, etc.), se vincula al paciente con un médico de staff referente para continuar el seguimiento.
Gráfico 1. Esquema simplificado
Resultados
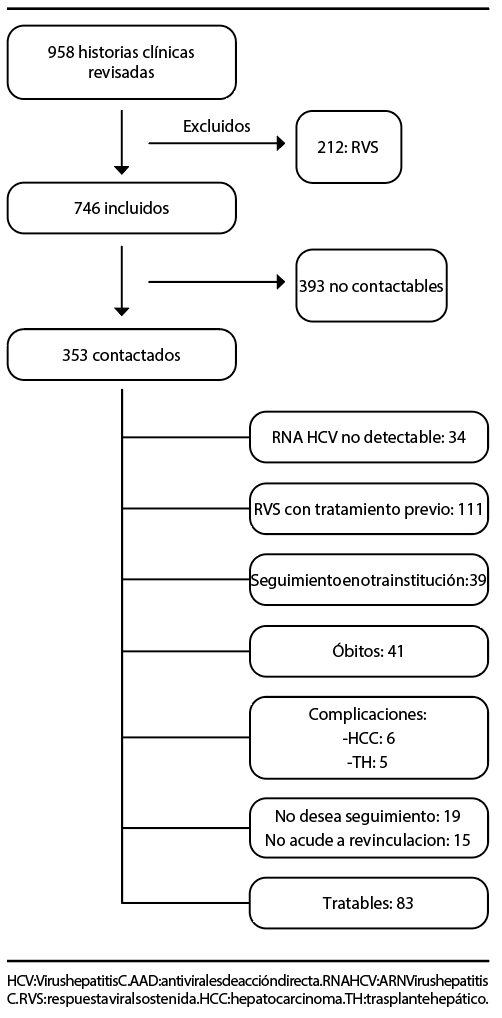
Se revisaron un total de 958 historias clínicas, de las cuales 746 cumplían con los criterios de inclusión (Tabla 1). El 47,3% (353 pacientes) pudo ser contactado telefónicamente y continuó con la secuencia prevista de pasos. De ellos, 145/353 (42,3%) tenían viremia no detectable. El análisis de este subgrupo mostró que 34/353 (9,9%) correspondían a pacientes con Anti-HCV reactivo, sin tratamiento previo y con viremia no detectable, mientras que 111/353 (32,4%) eran enfermos con tratamiento previo y sin controles posteriores, en quienes se pudo confirmar la RVS. Este último grupo era heterogéneo en cuanto a los esquemas terapéuticos recibidos, debido a la modificación de estos a lo largo del tiempo; de este grupo 41/111 pacientes (36%) habían recibido en el pasado tratamientos basados en interferón, mientras que 70/111 (63%) habían recibido AAD (Gráfico 3).
Tabla 1. Características generales de pacientes incluidos

El 24,2% de los pacientes (83/353) presentaba viremia positiva y se los consideró candidatos a tratamiento. Para recibirlo, se realizaron solo dos consultas presenciales (la de inicio, PASO 3, y la correspondiente a la entrega de medicación), con un tiempo promedio entre ambas de veintinueve días, con mínimo de 7 y máximo de 69 días. De estos, el 77% no contaba con cobertura médica, por lo que el tratamiento fue provisto por el Ministerio de Salud.
El 5,5% (19/353 pacientes) manifestaron no tener intenciones de realizar controles de su enfermedad, un 11,4% (39/353) se encontraban en seguimiento en otra institución y 41/353 (11,9%) habían fallecido. En este subgrupo, el 29% (12/41 pacientes) había fallecido por causa hepática y un 17,1% (7/41) por causa no hepática, y se desconoce la causa de muerte en el 53,9% por dificultad para recabar este dato.
Hubo 15 pacientes (4,2%) contactados que no acudieron a la consulta presencial pautada, ausencia adjudicada a la situación epidemiológica por COVID-19.
En 30 pacientes se estableció el diagnóstico de fibrosis avanzada (F3-4). De estos el 60% (18) presentaban fibrosis leve previo a la revinculación. El tiempo promedio trascurrido entre medición de fibrosis pre y post revinculación fue de 70,7 meses (aproximadamente 6 años), con un mínimo de 15 meses y un máximo de 15 años. Entre las complicaciones asociadas a la cirrosis por HCV, el 20% (6/30 pacientes) presentó hepatocarcinoma y un 16,6% (5/30) requirió trasplante hepático.
Discusión
En este trabajo sistematizamos un método para identificar pacientes que durante la pandemia por COVID-19 discontinuaron su seguimiento médico.
Aproximadamente la mitad de los pacientes con HCV que fueron evaluados en algún momento en nuestra institución no tenían seguimiento desde antes de la pandemia. En este escenario, las tasas de pérdida de seguimiento y revinculación fueron variables. Estudios de revinculación similares se han realizado.11-13 Otro estudio realizado en los Países Bajos (REACH),10 obtuvo una tasa de revinculación del 17,4%, a diferencia de nuestra experiencia que fue del 47,3%. Esto puede atribuirse a la utilización de distinta metodología empleada en la revinculación.
El 24,2% de los pacientes contactados eran candidatos a tratamiento y accedieron a los AAD en solo dos consultas, con un tiempo promedio entre la consulta inicial y la entrega de medicación de 29 días. Cabe destacar que, en nuestro hospital, la cantidad habitual de consultas para acceder al tratamiento era, teóricamente, de 6 (1: valoración inicial, 2: solicitud de estudios y Anti-VHC, 3: RNA HCV y valoración fibrosis, 4: entrega de resumen de historia clínica, 5: entrega de resumen en entidad correspondiente, y 6: retiro de medicación), con un tiempo promedio entre la primera consulta y el inicio del tratamiento que variaba entre 2 y más de 6 meses. La reducción de este tiempo fue posible a partir del uso de diferentes estrategias, tales como la vía de comunicación virtual (consulta telefónica, correo electrónico), los días pautados en exclusiva para este programa, el trabajo interdisciplinario tanto con el laboratorio y el servicio de diagnóstico por imágenes como con el Ministerio de Salud de la Nación, incluida la participación en la prueba piloto del test reflejo, con agilización de la entrega de medicación.
En comparación con el estudio latinoamericano de revinculación realizado por ALEH,9 se encontró una similar proporción de pacientes a tratar (25%), y proporción de pacientes que continuaban seguimiento en otra institución (19%).9
El 60% (18) de los pacientes con cirrosis establecida durante la revinculación tenía fibrosis leve previamente. Se valoraron los intervalos de tiempo entre estadio de fibrosis previa y posterior a la revinculación, para estimar el tiempo de progresión, obteniéndose un valor promedio de aproximadamente 6 años, con un mínimo de 15 meses y un máximo de 15 años. Es importante destacar que la valoración de fibrosis pre y post revinculación, en la mayoría de los casos, fue realizada con diferentes métodos. El método de medición de fibrosis previa a la revinculación, como ya se mencionó, fue predominantemente la biopsia hepática, a diferencia de la estadificación posterior, en la que se utilizaron métodos no invasivos. Estos cambios son atribuibles a la extensión del uso y la validación de los métodos no invasivos en la actualidad, que permiten reducir el número de biopsias hepáticas necesarias para el diagnóstico de fibrosis.
En nuestra experiencia, el tiempo de progresión a cirrosis fue menor a lo evaluado en el estudio de Kratch et al.10 (6 años vs. 9 años, respectivamente), lo que podría deberse a que la medición de la fibrosis, tanto la previa como la posterior a la revinculación, fue realizada con di-ferentes métodos.
A pesar de la implementación de diferentes estrategias para minimizar los tiempos de diagnóstico y tratamiento, el 5,5% manifestó no tener intenciones de realizar controles de su enfermedad y el 4,2% no acudió a la consulta presencial pautada, probablemente por las dificultades socioeconómicas sumado a las complicaciones por la pandemia.
Una dificultad para la realización de este programa en nuestro servicio es que no contamos con un sistema de historia clínica informatizada, por lo cual la recopilación de información fue dificultosa y lenta. Tuvimos deficiencias al investigar más sobre las razones por las cuales algunos pacientes se negaron a la revinculación y en recontactar a aquellos que no acudieron a la consulta presencial. También tuvimos dificultades para recopilar los datos de causa de óbito en el 53,9%, ya que en el contacto telefónico había cierta sorpresa y desconfianza sobre la veracidad del llamado al interrogar sobre la causa de muerte del paciente.
Por otro lado, una fortaleza de este Programa de Revinculación fue, sin duda, anticiparle al contactado la facilidad de acceso al tratamiento en un corto período de tiempo y solamente en dos consultas. La hepatitis es una enfermedad curable: debemos ponernos de acuerdo para solucionar este flagelo, tanto desde el Estado, como los pagadores, las entidades científicas, las organizaciones sanitarias (como la OMS), las sociedades civiles y la industria farmacéutica; de lo contrario no tendremos excusas el día del juicio de la historia.
Conclusión
Los resultados de nuestro estudio muestran que, aproximadamente, la mitad de los pacientes con HCV no se encuentran en seguimiento por un especialista. Esta situación se profundizó aún más a raíz del COVID-19. Más del 80% de los pacientes con cirrosis no pudo revincularse, situación de gran gravedad ya que la falta de seguimiento impacta directamente sobre las complicaciones y la mortalidad asociada.
A pesar de proponer facilidades y rápido acceso al tratamiento, casi un 5,5% de los pacientes se negaron al control médico. Se requiere un compromiso del equipo de salud, que facilite una menor cantidad de instancias para acceder al tratamiento, así como programas enfocados en la educación y la valoración del medio psicosocial del paciente, para derribar las barreras existentes.
Debemos continuar generando diferentes estrategias, como el trabajo interdisciplinario, el test reflejo, la telemedicina, el registro centralizado de pacientes con HCV, mejorar el flujo de información, etc. Esto nos permitirá minimizar los obstáculos para alcanzar el diagnóstico y reducir las instancias y los tiempos para acceder al tratamiento, para lograr así disminuir las complicaciones relacionadas con la infección crónica por HCV.
Consentimiento para la publicación. Se obtuvo el consentimiento informado por escrito del paciente o su padre, tutor o familiar, para la publicación de los datos y/o imágenes clínicas en beneficio de la ciencia. La copia del formulario de consentimiento se encuentra disponible para los editores de esta revista.
Propiedad intelectual. Los autores declaran que los datos, las tablas y los gráficos presentes en el manuscrito son originales y fueron realizados en sus instituciones pertenecientes.
Soporte financiero. Asociación Latinoamericana para el Estudio del Hígado (ALEH), uno de los ganadores del Grant Educacional HCV Stat Gilead Program. Los patrocinadores del estudio no participaron en el diseño del estudio, la recolección, el análisis, la interpretación de los datos, la redacción del informe o la decisión de presentar este artículo.
Aviso de derechos de autor
 © 2022 Acta Gastroenterológica Latinoamericana. Este es un artículo de acceso abierto publicado bajo los términos de la Licencia Creative Commons Attribution (CC BY-NC-SA 4.0), la cual permite el uso, la distribución y la reproducción de forma no comercial, siempre que se cite al autor y la fuente original.
© 2022 Acta Gastroenterológica Latinoamericana. Este es un artículo de acceso abierto publicado bajo los términos de la Licencia Creative Commons Attribution (CC BY-NC-SA 4.0), la cual permite el uso, la distribución y la reproducción de forma no comercial, siempre que se cite al autor y la fuente original.
Cite este artículo como: Sotera G F, Ferreiro M y Martes M y col. Revinculación de pacientes con hepatitis C en el contexto de COVID-19. Acta Gastroenterol Latinoam. 2022;52(1):64-70. https://doi.org/10.52787/agl.v52i1.180
Referencias
- Guía para el diagnóstico y tratamiento de la infección por el virus de las hepatitis B y C. Argentina 2021. Ministerio de Salud 2021.
- Dirección de Respuesta al VIH, ITS, Hepatitis Virales y Tuberculosis Argentina. Boletín N.º 3: Hepatitis virales en la Argentina: Año III – Diciembre 2021.
- World Health Organization, Global Health Sector Strategy on Viral Hepatitis 2016-2021: Towards Ending Viral Hepatitis. 2016;6:1-56. Disponible en: http://www.who.int/hepatitis/strategy2016-2021/ghss-hep/en/
- Cooke GS, Andrieux-Meyer I, Applegate TL, et al. Accelerating the elimination of viral hepatitis: a Lancet Gastroenterology & Hepatology Commission. Lancet Gastroenterol Hepatol. 2019;4:135-84.
- Wingrove C, James C, Wang S. The impact of COVID-19 on hepatitis services and civil society organisations. Lancet Gastroenterol Hepatol. 2021;6:682-4.
- EASL Recomendations on Treatment of Hepatitis C: final update of the series. J Hepatol. 2020. doi:https://doi.org/10.1016/j.jhep.2020.08.018
- SAHE. Recomendaciones para el Tratamiento de la Hepatitis Crónica por Virus C: Actualización 2020.
- Yoshiji H, Nagoshi S, Akahane T, et al. Evidence-based clinical practice guidelines for Liver Cirrhosis 2020. J Gastroenterol. 2021;56(7):593-619. doi:10.1007/s00535-021-01788-x
- Mendizábal M, et al. Efectividad de una estrategia de revinculación al cuidado de pacientes con hepatitis C previamente perdidos de seguimiento. ALEH. Marzo 2020.
- Kracht PAM, et al. Retrieval and cure of chronic hepatitis C (REACH): results of micro-elimination in the Utrecht province. Liver Int. 2019;39(3):455-62. doi: 10.1111/liv.13959
- Beekmans N, Klemt-Kropp M. Re-evaluation of chronic hepatitis B and hepatitis C patients lost to follow-up: results of the Northern Holland hepatitis retrieval project. Hepatol Med Policy. 2018;3:5. doi: 10.1186/s41124-018-0032-9
- Heil J, et al. Retrieval and re-evaluation of previously diagnosed chronic hepatitis C infections lost to medical follow-up in the Netherlands. Eur J Gastroenterol Hepatol. 2020;32(7):851-6. doi: 10.1097/MEG.0000000000001593
- Yen HH, Su PY, Liu II, et al. Retrieval of lost patients in the system for hepatitis C microelimination: a single-center retrospective study. BMC Gastroenterol. 2021;21(1):209. doi:10.1186/s12876-021-01792-8
Correspondencia: Gisela Fabiana Sotera
Correo electrónico: giselas85@gmail.com
Acta Gastroenterol Latinoam 2022;52(1):64-70
 Revista ACTA Órgano Oficial de SAGE
Revista ACTA Órgano Oficial de SAGE