Andrés José Gómez Aldana, Mónica Lorena Tapias Mantilla, Daniela Cáceres, Rocío López, Rafael Andrade
Fundación Santa Fe de Bogotá.
Universidad de Los Andes.
Bogotá, Colombia.
Acta Gastroenterol Latinoam 2019;49(2):143-145
Recibido: 15/01/2018 / Aprobado: 26/07/2018 / Publicado en www.actagastro.org el 17/06/2019
Resumen
Las neoplasias linfoproliferativas postrasplante hepático son parte de las complicaciones oncológicas más frecuentes en este grupo de pacientes inmunosuprimidos. Sin embargo, dada su baja frecuencia y presentaciones histológicas atípicas, se generan dificultades diagnósticas y terapéuticas. A continuación, se presenta el caso de un paciente con trasplante hepático y con aparición de un plasmocitoma like extramedular como presentación infrecuente del linfoma tratado con quimioterapia estándar para mieloma múltiple.
Palabras claves. Plasmocitoma, enfermedad inmunoproliferativa postrasplante, trasplante hepático, inmunosupresión.
Plasmacytoma-like as an infrequent manifestation of post-liver-transplant lymphoproliferative disorder
Summary
Post-transplantation lymphoproliferative disorder (PTLD) is a frequent oncological complication in this group of immunosuppressed patients. However, the reduced prevalence of this illness, its atypical histological presentation causes issues in the diagnosis and management. We present a male patient with liver transplantation and an extramedullary plasmacytoma like PTLD as an infrequent presentation treated with standar multiple myeloma chemotherapy.
Key words. Plasmacytoma, post-transplant lymphoproliferative disorder, liver transplantation, immunosuppression.
Las neoplasias linfoproliferativas postrasplante comprometen a hasta un 20% de los pacientes trasplantados,1, 2 y presentan una relación estrecha con el virus de Epstein Barr.3 Respecto de Iberoamérica, se ha observado una prevalencia en España del 1,2%4 y del 1,7% en un estudio realizado en países de América del Sur (Argentina, Chile y Brasil),5 alcanzando supervivencias del 50% a los 5 años.3 Dada su alta mortalidad, es importante el diagnóstico temprano para brindar un tratamiento óptimo.
Su clasificación, de acuerdo con la Organización Mundial de la Salud, abarca lesiones tempranas (hiperplasia plasmacítica, mononucleosis infecciosa), polimórficas, monomórficas (linfoma células B o T) y Burkitt clásico, que permiten definir el tipo de tratamiento indicado. Sin embargo, las presentaciones atípicas como el plasmocitoma like generan retos diagnósticos y terapeúticos que involucran el uso de otros tratamientos.
Caso clínico
Paciente masculino de 65 años con antecedente de trasplante hepático de 6 meses por esteatohepatitis no alcohólica (donante y receptor con anticuerpos para Epstein Barr positivos) previamente tratado con valganciclovir durante los 100 primeros días del trasplante y con tacrolimus y micofenolato, que inicia cuadro clínico de 3 días con fiebre > 39º C, escalofríos y dolor epigástrico. La exploración física identificó escleras ictéricas y dolor a la palpación en epigastrio sin irritación. Los paraclínicos mostraron una alteración en el perfil hepático con predominio de colestasis y aumento de transaminasas (BRB: 3,4 mg/dl, FAL: 250 UI/ml, AST: 125 U/l; ALT: 140 U/l) con niveles de tacrolimus aceptables (7 ng/ml) y el doppler esplenoportal se encontraba sin alteraciones en la vasculatura. Se realizó una tomografía abdominal que mostró una lesión sólida ovalada de 12 cm en el hilio hepático.
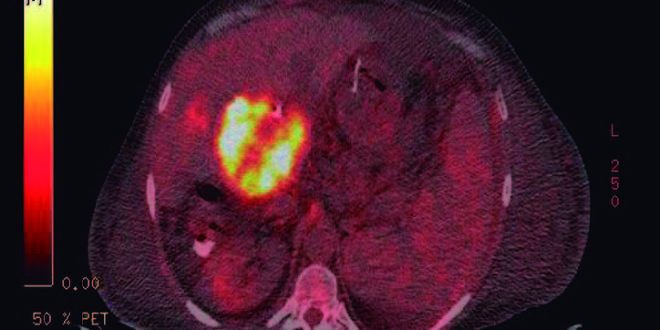
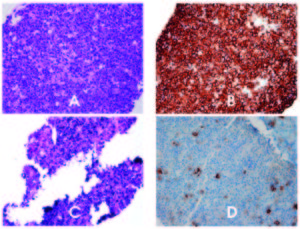
La presencia de fiebre con dolor abdominal y una masa en el hilio hepático sugería una etiología infecciosa o tumoral, por lo que se realizó una tomografía con emisión de positrones que mostró un SUV de 10, compatible con neoplasia (Figura 1), llevado a biopsia la cual muestra infiltración por una población tumoral representada exclusivamente por células pequeñas en su mayoría de tipo plasmocitario maduro sin presencia de población atípica de morfología plasmablástica; la lesión muestra expresión de CD138 en forma difusa, y focalmente CD20 Y PAX 5 con un índice Ki67 del 30%; con base en estos hallazgos se descarta un linfoma plasmablástico y se considera que se trata de una neoplasia con diferenciación plasmocitaria del subtipo «plasmocitoma like (Figura 2). Se confirma por hibridización in situ la presencia de Epstein Barr y se realizó una biopsia de médula ósea que fue negativa para neoplasia. Del mismo modo, se realizaron estudios para estudio de compromio secundario a mieloma con calcio sérico y estudios óseos imagenológicos que no identificaron lesiones líticas.
Se suspendió el micofenolato y se inició bortezomib con dexametasona para manejo de la lesión. Sin embargo, el paciente a los 3 días presenta fiebre > 38ºC con aislamiento en hemocultivos de Pseudomona aeruginosa, recibe manejo con piperacilina tazobactam, con posterior choque séptico y fallecimiento.
Figura 1. Tomografía con emisión de positrones con evidencia de lesión focal en el hilio hepático con SUV de 10.
Figura 2. Biopsia de la masa del hilio hepático. A. HE 40x infiltrado tumoral constituido por abundantes plasmocitos. B. 40x CD138 positivo C. Epstein Barr Positivo D. 40x CD20 negativo.
Discusión
Los plasmocitomas “like” postrasplante hepático son una muy rara forma monomórfica de tumores linfoproliferativos, que han sido generalmente descritos en trasplante cardíaco o renal pero no en el hepático; se han identifcado cuatro casos en adultos reportados en la literatura6 y dos casos en pacientes pediátricos,10 lo cual genera una marcada dificultad en conocer información para su tratamiento. Respecto del tiempo de aparición de estos tumores, se ha observado una presentación tardía hasta de cinco años;7 sin embargo nuestro caso tuvo una presentación temprana a los seis meses del trasplante, lo cual puede sugerir un origen secundario a células B del donante.8 La importancia de reconocer este tumor radica en el manejo, partiendo de la disminución de la inmunosupresión, hasta un 25-50% de la dosis inicial,7, 9 hasta el uso de quimioterapia dirigida hacia el mieloma, como pudo observarse en la serie de casos de Plant10 (dos pacientes) donde se inició tratamiento con bortezomib y dexametasona, con adecuada respuesta.8-11
Conflictos de interés. Los autores no manifiestan ningún conflicto de interés.
Sostén financiero. Ninguna.
Referencias
- Lauro A, Arpinati M, Pinna AD. Managing the challenge of PTLD in liver and bowel transplant recipients. Br J Haematol 2015; 169: 157-172.
- Morscio J, Dierickx D, Tousseyn T. Molecular pathogenesis of B-cell posttransplant lymphoproliferative disorder: what do we know so far? Clin Dev Immunol 2013; 2013: 150835.
- Allen U, Alfieri C, Preiksaitis J, Humar A, Moore D, Tapiero B, Tellier R, Green M, Davies D, Hébert D, Weitzman S, Petric M, Jacobson K. Canadian PTLD Workshop Group – 1999. Epstein- Barr virus infection in transplant recipients: summary of a workshop on surveillance, prevention and treatment. Can J Infect Dis 2002; 13: 89-99.
- Dierickx D, Tousseyn T, Gheysens O. How I treat posttransplant lymphoproliferative disorders. 2015; 126: 2274-2283
- Rubio-Manzanares Dorado M, Álamo Martínez JM, Bernal Bellido C, Marín Gómez LM, Suárez Artacho G, Cepeda Franco C, Wang J, Gómez Bravo MÁ, Padillo FJ. Síndrome linfoproliferativo en el trasplante hepático. Rev Esp Enferm Dig 2017;109: 406-413.
- Mendizábal M, Marciano S, dos Santos Schraiber, Zapata R, Quiros R, Zanotelli ML, Rivas MM, Kusminsky G, Humeres R, Alves de Mattos A, Gadano A, Silva MO. Post-transplant lymphoproliferative disorder in adult liver transplant recipients: a South American multicenter experience. Clin Transplant 2013; 27: 469-477.
- Vishnu P, Jiang L, Cortese C, Menke DM, Tun HW. Plasmacytoma-like posttransplant lymphoproliferative disorder following orthotopic liver transplantation: a case report. Transplant Proc 2011; 43: 2806-2809.
- Plant AS, Venick RS, Farmer DG, Upadhyay S, Said J, Kempert P. Plasmacytoma-Like post-transplant lymphoproliferative disorder seen in pediatric combined liver and intestinal transplant recipients pediatr blood cancer 2013; 60: 137-139.
- Richendollar BG, Hsi ED, Cook JR. Extramedullary plasmacytoma-like posttransplantation lymphoproliferative disorders: clinical and pathologic features. Am J Clin Pathol 2009; 132: 581- 588.
- Capello D, Rasi S, Oreste P, Veronese S, Cerri M, Ravelli E, Rossi D, Minola E, Colosimo A, Gambacorta M, Muti G, Morra E, Gaidano G. Molecular characterization of post-transplant lymphoproliferative disorders of donor origin occurring in liver transplant recipients. J Pathol 2009; 218: 478-486.
- Kamdar KY, Rooney CM, Heslop HE. Post-transplant lymphoproliferative disease following liver transplantation. Curr Opin Organ Transplant 2011; 16: 274-280.
Correspondencia: Andrés José Gómez Aldana
Carrera 7 No 117 – 15. Bogotá, Colombia
Tel.: +57 3112139546
Correo electrónico: andresgomezmd@hotmail.com
Acta Gastroenterol Latinoam 2019;49(2): 143-145
 Revista ACTA Órgano Oficial de SAGE
Revista ACTA Órgano Oficial de SAGE