Tatiana Noemí Uehara ID· Juan Manuel de Arechavala ID· Fernanda Dorado ID· Verónica Eugenia Corvalán ID· Fernando Bocelo ID· Betiana Pucci ID
Clínica Adventista Belgrano.
Ciudad Autónoma de Buenos Aires, Argentina.
Acta Gastroenterol Latinoam 2026;56(1):57-58
Recibido: 07/10/2025 / Aceptado: 03/03/2026 / Publicado online el 31/03/2026 / https://doi.org/10.52787/agl.v56i1.551
Caso clínico
Presentación del caso
Mujer de 36 años, sin antecedentes patológicos, quien presentaba epigastralgia postprandial asociada a saciedad precoz y a pérdida de 7 kg, de 4 semanas de evolución, sin mejoría con inhibidores de la bomba de protones (IBP). Agregó dolor en flanco izquierdo, motivo por el cual consultó a la guardia. En el examen físico presentó dolor durante la palpación de epigastrio y flanco izquierdo, sin defensa ni reacción peritoneal.
Refirió mejoría sintomática en decúbito lateral izquierdo. En la evaluación nutricional presentó riesgo de desnutrición en la valoración global subjetiva, con un índice de masa corporal de 21,8 kg/m2. En el laboratorio presentó hemograma, hepatograma, creatinina, amilasa y lipasa dentro de los valores normales; serologías virales para HCV, HBV y HIV negativas, anticuerpos anti transglutaminsa IgA y antipéptido deaminado de gliadina negativos. El estudio de orina no evidenció hematuria ni proteinuria. Se realizó una videoendoscopía digestiva alta la cual fue normal hasta la segunda porción duodenal. Se tomaron muestras de biopsias gástricas y duodenales que no presentaron hallazgos patológicos relevantes.
Dado que la paciente presentaba dolor abdominal asociado a pérdida de peso, sin mejoría sintomática con IBP, se realizó una tomografía computada de abdomen y pelvis con contraste oral y endovenoso (ver imágenes).
Figura 1. En el corte sagital de la TC de abdomen con contraste se observa la reducción del ángulo aorto-mesentérico de 16,9°
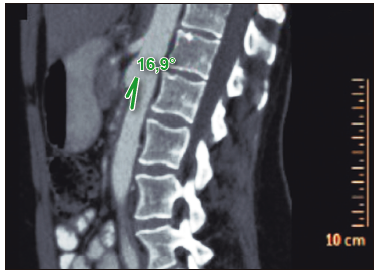
Figura 2. En el corte sagital (A) y axial (B) de la TC de abdomen con contraste se observa el estrechamiento del compás aorto-mesentérico que comprime la tercera porción duodena
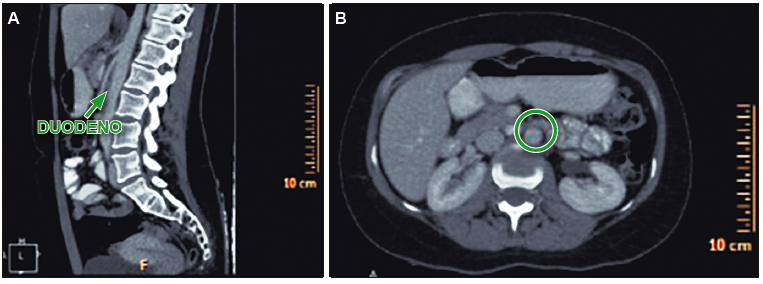
Figura 3. En el corte sagital (A) y axial (B) de la TC de abdomen con contraste, se observa el estrechamiento del compás aorto-mesentérico que comprime la vena renal izquierda
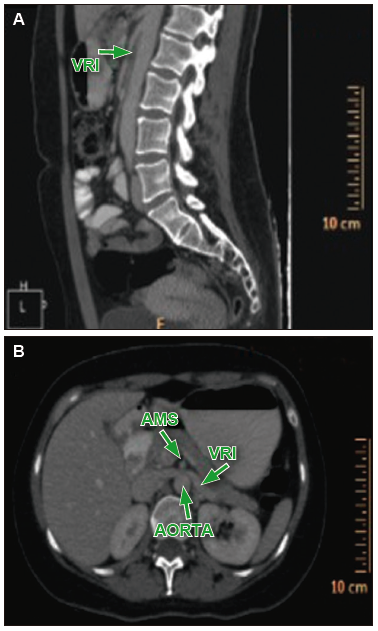
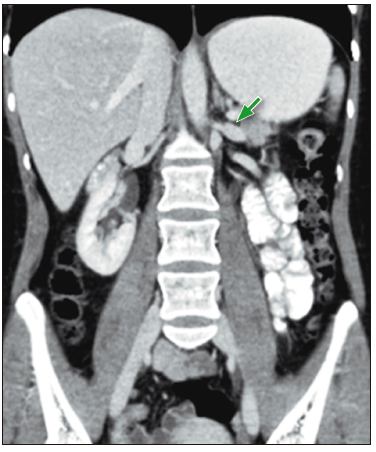
Figura 4. En el corte coronal de la TC de abdomen con contraste, se observa la dilatación retrograda de la vena renal izquierda
¿Cuál es su diagnóstico?
Resolución del caso en la página 119
Correspondencia: Tatiana Noemí Uehara
Correo electrónico: tatianauehara@hotmail.com
Acta Gastroenterol Latinoam 2026;56(1):57-58
Solución del caso:
Más allá de lo frecuente. Un desafío diagnóstico en dolor abdominal
Tomografía computada de abdomen y pelvis: se evidenció dilatación de la luz gástrica, con una distancia aorto-mesentérica de 4,5 mm y ángulo aorto-mesentérico de 16,9 grados (Figura 1), con pasaje filiforme del contraste oral por la tercera porción del duodeno (Figura 2), así como afinamiento de la vena renal izquierda (VRI) a dicho nivel (Figura 3) y dilatación retrograda de la misma (Figura 4). Se interpretó que los síntomas estaban vinculados a la compresión del duodeno y la VRI por el estrechamiento del espacio aorto-mesentérico, secundario a la disminución de la grasa periaórtica. En consecuencia, se diagnosticó la combinación del síndrome de la arteria mesentérica superior (SAMS) y el síndrome del cascanueces (SC). Se realizó tratamiento conservador con nutrición enteral fraccionada, metoclopramida y medidas posicionales, con aumento del peso y resolución de los síntomas a los 4 meses del diagnóstico.
Si bien la fisiopatología es compartida, la coexistencia del SAMS y el SC es extremadamente rara y se ha descripto en pocos reportes de casos.1 Los métodos diagnósticos más utilizados son los estudios contrastados por tomografía computada o resonancia magnética, y la ecografía con Doppler.1 Los puntos de corte de la distancia aorto-mesentérica y del ángulo aorto-mesentérico para el diagnóstico de SAMS son de 8 mm y 22 grados respectivamente.2 Con respecto al SC, el estrechamiento abrupto del calibre de la VRI en el corte axial, por el compás aorto-mesentérico, reporta sensibilidad del 91,7% y especificidad del 88,9%.3
Consentimiento para la publicación. Para la confección de este manuscrito, se utilizaron datos anonimizados que no han distorsionado su significado científico.
Propiedad intelectual. Los autores declaran que los datos y las figuras presentes en el manuscrito son originales y se realizaron en sus instituciones pertenecientes.
Financiamiento. Los autores declaran que no hubo fuentes de financiación externas.
Conflicto de interés. Los autores declaran no tener conflictos de interés en relación con este artículo. .
Aviso de derechos de autor
© 2026 Acta Gastroenterológica Latinoamericana. Este es un artículo de acceso abierto publicado bajo los términos de la Licencia Creative Commons Attribution (CC BY-NC-SA 4.0), la cual permite el uso, la distribución y la reproducción de forma no comercial, siempre que se cite al autor y la fuente original.
Cite este artículo como: Uehara T N, de Arechavala J M, Dorado F y col. Más allá de lo frecuente. Un desafío diagnóstico en dolor abdominal. Acta Gastroenterol Latinoam. 2026;56(1):119-120. https://doi.org/10.52787/agl.v56i1.551
Referencias
- Boroomand-Saboor M, Moradi H. Double trouble: A case report of concurrent superior mesenteric artery syndrome and nutcracker syndrome in a previously healthy young adult. Int J Surg Case Rep. 2025 Feb;127(110968):110968.
- Gozzo, Cecilia et al. “CT imaging findings of abdominopelvic vascular compression syndromes: what the radiologist needs to know.” Insights into imaging vol. 11,1 48. 17 Mar. 2020, DOI: 10.1186/s13244-020-00852-z
- Kolber, Marcin K et al. “Nutcracker syndrome: diagnosis and therapy.” Cardiovascular diagnosis and therapy vol. 11,5 (2021): 1140-1149. DOI: 10.21037/cdt-20-160
Acta Gastroenterol Latinoam 2026;56(1):119-120
 Revista ACTA Órgano Oficial de SAGE
Revista ACTA Órgano Oficial de SAGE



