Gustavo A Nari, Lucas Viotto, Florencia Gil, Fernando Lamoratta, José Layún, Ariel Arias, Luis Barrionuevo, Daniela Mariot, Romina Franza
Servicio de Cirugía General, Hospital Florencio Díaz. Córdoba, Argentina.
Acta Gastroenterol Latinoam 2015;45:303-306
Recibido: 21/12/2014 / Aprobado: 17/04/2015 / Publicado en www.actagastro.org el 30/12/2015
Resumen
Las lesiones quirúrgicas de la vía biliar han aumentado en la era de la colecistectomía laparoscópica; las variantes anatómicas de la vía biliar, principalmente la de tipo F, son propensas a ser causa de estas complicaciones. La colangiografía indudablemente puede ayudar a prevenir este tipo de complicaciones por lo que se recomienda su ejecución de rutina. El tratamiento de estas lesiones suele ser complejo y requiere de cirujanos entrenados.
Palabras claves. Lesión biliar, anatomía de la vía biliar, anomalías biliares.
Bile duct injury of the F type anatomic anomalies. The importance of the intra-operative cholangiography and therapetical options
Summary
Surgical injury of the biliary tract have increased in the laparoscopic cholecystectomy era, anatomic variants of the biliary ducts, mainly the type F, is likely to receive this kind of injury. Cholangiography helps to prevent such complications, so, we recommended the execution of this procedure in a routine way. Treatment usually is complex and requires trained surgeons.
Key words. Bile duct injury, biliary ductal anatomy, biliary anomalies.
El advenimiento de la colecistectomía laparoscópica para tratar la patología litiásica de la vesícula biliar trajo aparejada un sin número de ventajas. Dentro de las complicaciones del procedimiento, las lesiones quirúrgicas de la vía biliar se vieron incrementadas con respecto a la cirugía convencional. Es sabido que las variantes anatómicas de la vía biliar son, per se, un factor que incrementa el riesgo de producir una lesión.1-4 Dentro de las variantes, la desembocadura del conducto sectorial posterior derecho en el conducto cístico tiene baja frecuencia pero conlleva una alta posibilidad de producir una lesión.3, 5
El objetivo del presente trabajo ha sido presentar dos casos de lesiones quirúrgicas de la vía biliar en variantes F de la misma y poner énfasis en el uso sistemático de la colangiografía operatoria.
Caso I
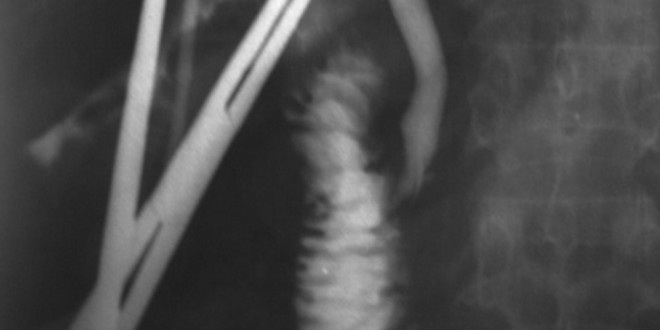
Paciente de sexo masculino que ingresa para cirugía programada con diagnóstico de colecistitis crónica litiásica. Durante la colecistectomía laparoscópica se objetiva una vesícula de paredes moderadamente engrosadas, el triángulo de Calot sin proceso inflamatorio que permite una identificación adecuada de los elementos. Se colocan clips en el conducto cístico y la arteria cística y se inicia la disección retrógrada de la vesícula biliar. Una vez finalizada la colecistectomía se objetiva bilis en el campo operatorio y a la altura de la mitad del lecho vesicular se detecta un conducto abierto por lo que se decide la conversión de la cirugía a “cielo abierto”. Abierta la cavidad abdominal se procede a realizar una colangiografía por el conducto cístico y por el conducto anómalo donde se logra el completo llenado de la vía biliar intra y extrahepática. Posteriormente se inyecta únicamente medio de contraste a través del conducto anómalo lográndose la visualización del conducto sectorial posterior derecho completo.
Se realiza la ligadura transfictiva del conducto sectorial posterior derecho y cierre por planos de la cavidad abdominal dejándose drenaje en hiato de Winslow. La evolución postoperatoria fue satisfactoria siendo dado de alta al 8º día. En los controles ulteriores el paciente presenta un absceso de pared que debe ser drenado en 2 oportunidades, requiriendo en la segunda oportunidad internación durante tres días.
El paciente lleva 5 meses de su cirugía sin eventualidades clínicas ni bioquímicas a la fecha. Tiene pendiente una tomografía con contraste.
Caso II
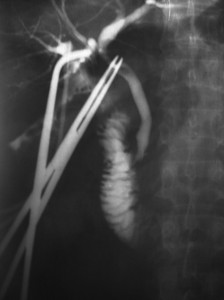
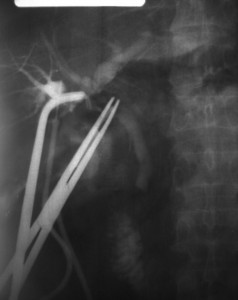
Paciente de sexo femenino de 33 años de edad que ingresa con diagnóstico de litiasis vesicular simple para colecistectomía laparoscópica programada. Durante el procedimiento se halla la vesícula biliar de paredes normales con cálculos en su interior. Se realiza la colocación de clips en el conducto cístico y la arteria cística y se efectúa la colecistectomía. Finalizado el procedimiento se objetiva bilis en campo operatorio y se detecta la boca de un conducto de aproximadamente 3 milímetros en el lecho vesicular. Se decide la conversión de la cirugía laparoscópica a “cielo abierto”. Se realiza la colangiografía por el conducto cístico y por el conducto localizado en el lecho vesicular objetivándose la sección del conducto sectorial posterior derecho (Figuras 1 y 2). Se amplía la incisión y se efectúa una colangio-entero-anastomosis en Y de Roux. Se coloca un drenaje en el hiato de Winslow. La paciente tiene evolución satisfactoria y es dada de alta al 7º día del postoperatorio. Los controles ecográficos y de laboratorio son normales a 27 meses de operada.
Discusión
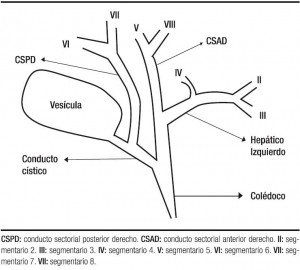
La existencia de variantes anatómicas de la bifurcación biliar es una realidad que se debe tener en cuenta. Si bien existen diferentes clasificaciones, 6, 7 la propuesta por Blumgart es probablemente la más completa y práctica;8 las clasifica en A, B, C1, C2, D1, D2, E1, E2 y F. Esta última es la que a nuestro entender presenta la mayor posibilidad de ser lesionada durante una colecistectomía. Se caracteriza por la desembocadura del conducto sectorial posterior derecho a nivel del conducto cístico o inclusive en el infundíbulo (Figura 3). Se presenta con una frecuencia del 1,2% sobre un total de 338 colangiografías realizadas.3 Otros autores refieren también una prevalencia baja, entre el 2 y el 5%.5 Los casos presentados sufrieron lesiones durante la colecistectomía laparoscópica y tienen la particularidad que ambos fueron descubiertos durante el acto operatorio; en la literatura consultada un alto número de casos son descubiertos en el postoperatorio a través de fugas biliares o la formación de bilomas.
Figura 3. Esquema de la variante F. Conducto sectorial posterior derecho desemboca en conducto cístico.
En primer lugar, es importante reconocer que la colangiografía intra-operatoria ideada por Pablo Mirizzi en la década de 1930,9 es un método simple, económico y de gran ayuda, no solo para la detección de las diferentes patologías sino también para un adecuado conocimiento del árbol biliar10, 11 y que la misma debería ser realizada de manera rutinaria una vez identificado el conducto cístico antes de ejecutar cualquier acto de sección o resección, conducta que probablemente hubiera evitado las lesiones.
En segundo lugar, una vez que la lesión ya fue producida, puede ser detectada durante la cirugía, como en los casos presentados o por la aparición de un coleperitoneo en el postoperatorio. En la primera eventualidad, su identificación durante la cirugía y la posterior conversión a modalidad abierta, nos permitirá realizar la colangio-enteroanastomosis, procedimiento que requiere de experiencia y que tiene la posibilidad de producir una fístula biliar y una estenosis futura, pero que permite el drenaje de bilis de los segmentos posteriores al intestino delgado. El desarrollo de una estenosis posterior con colangitis puede ser manejada de manera percutánea con dilataciones de manera exitosa.1 La ligadura del conducto es otra alternativa, aunque la infección crónica puede dar lugar a una atrofia con colangitis crónica de los segmentos posteriores derechos, pudiendo requerir en el futuro de una resección hepática. En el caso más común, cuando la lesión se detecta en el postoperatorio, se impone la realización de una CRMN o una CPRE, esta última deberá ser correctamente interpretada ya que la ausencia de una fuga biliar y la interpretación del conducto sectorial anterior derecho como el conducto hepático derecho pueden inducir al error y pueden dilatar un adecuado manejo de la lesión. Cuando la lesión es detectada en el postoperatorio el tratamiento es multidisciplinario y aproximadamente un 50% de los casos pueden ser manejados de manera mini-invasiva.5 La asociación de drenajes biliares y endoscópicos son los destacados dentro de estos procedimientos, el otro 50% requerirá después del adecuado drenaje y la estabilización del paciente, una derivación bilio-digestiva.1, 2, 5, 10, 11
A manera de conclusión podemos decir, que las variantes anatómicas de la vía biliar son frecuentes y deben ser conocidas por el cirujano que aborda la patología hepato-biliar. La colangiografía, según la técnica de Mirizzi, se debería realizar en todas las intervenciones sobre la vía biliar ya que previene lesiones y aporta información extra de cualquier otra patología presente. Los conceptos que apuntan a reconocer los factores de riesgo, así como también las acciones tendientes a evitar la lesión propuestas por Strasberg, tienen amplia vigencia.12 Finalmente, según nuestra opinión, la resolución de una lesión de una variante F suele ser compleja y su tratamiento tiene mejor evolución si es detectada en el mismo acto operatorio, aunque un trabajo con un mayor número de casos arrojaría conclusiones de mayor certidumbre.
Referencias
- Lillemoe KD, Petrofski JA, Choti MA, Venbrux Ac, Cameron JL. Isolated right segmental hepatic duct injury: a diagnosis and therapeutic challenge. J Gastrointest Surg 2000; 4: 168-177.
- Perini RF, Uflacker R, Cunningham JT, Selby JB, Adams A. Isolated right segmental hepatic duct injury following laparoscopic cholecystectomy. Cardiovasc Intervent Radiol 2005, 28:185-95.
- Nari G, Jozami M, Ponce O. Variantes anatómicas del carrefour biliar. Análisis de 338 Mirizzigrafias. Rev Argent Cirug 2005; 89:19-22.
- Berci G. Biliary ductal anatomy and anomalies. The role of intraoperative cholangiography durin laparoscopic cholecistectomy. Surg Clin North Am 1992; 72: 1069-1075.
- Wojcicki M, Patkowski W, Chmurowicz T, Bialek A, Wiechowska-Koslowska A, Stankiewicz R, Milkiewicz P, Krawczyk M. Isolated right posterior bile duct injury following cholecystectomy: report of two cases. World J Gatsroenterol 2013; 19: 6118-6121.
- Champetier J, Letoublon C, Arvieux C, Gerard P, Labrosse PA. Variation of division of the extra-hepatic bile ducts: significance and origin, surgical implications. J Chir 1989; 126: 147-154.
- Yoshida J, Chijiiwa K, Yamaguchi K, Yokohata K, Tanaka M. Practical classification of the branching types of the biliary tree: an analysis of 1094 consecutive direct cholangiograms. J Am Coll Surg 1996; 182: 37-40.
- Smadja C, Blumgart LH. The biliary tract and the anatomy of biliary exposure. In Blumgart LH, Ed Surgery of the liver and biliary tract: Churchill Livingstone, Edinburgh, 1988; 1: 11-12.
- Mirizzi P. Fisiopatología del Hepato-colédoco. Colangiografía intra-operatoria. Buenos Aires: Editorial El Ateneo – 1939.
- Nari G, Ponce O, Yanucci V. Hepático-yeyunostomia en Y de Roux. 7 años de experiencia. Pren Med Argen 2004; 91: 166-177.
- Nari G, Preciado Vargas J. Uso de un by pass con prótesis de Gore-tex en el tratamiento de estenosis hepático-yeyunal. Rev Argent Cirug 2006; 91: 175-177.
- Strasberg S. Avoidance of biliary injury during laparoscopic cholecystectomy. J Hepatobiliary Pancreat Surg 2002; 9: 543-547.
Correspondencia: Gustavo A Nari
Ob. Trejo 1335 1º A (5000). Córdoba, Argentina
Correo electrónico: gusnari@hotmail.com
Acta Gastroenterol Latinoam 2015;45(4):303-306
 Revista ACTA Órgano Oficial de SAGE
Revista ACTA Órgano Oficial de SAGE