Daniela Milito1 ID· Juan Pablo Stefanolo2 ID· Irina Riccobene1 ID· Agostina Pascual Russo1 ID · Marina Furia1 ID· Vanina Forestier1 ID· María Paz Lacuadra1 ID· Miguel Lumi3 ID· Horacio Vázquez1 ID· Lucila Facio1 ID
1 Grupo de trabajo Motilidad digestiva, Hospital de Gastroenterología Dr. C. Bonorino Udaondo.
2 Sección Intestino Delgado. Hospital de Gastroenterología Dr. C. Bonorino Udaondo.
3 Sección Proctología, Hospital de Gastroenterología Dr. C. Bonorino Udaondo.
Ciudad Autónoma de Buenos Aires, Argentina.
Acta Gastroenterol Latinoam 2022;52(3):378-384
Recibido: 09/02/2022 / Aceptado: 11/09/2022 / Publicado online el 29/09/2022 / https://doi.org/10.52787/agl.v52i3.177
Resumen
Introducción. El megacolon crónico se manifiesta clínicamente como un trastorno de la motilidad que produce en la gran mayoría de los casos, estreñimiento, de difícil manejo. Según su etiología puede ser congénito, adquirido o idiopático. Objetivo. Describir las características epidemiológicas, clínicas y manométricas en una población menor de 40 años con megacolon crónico y estreñimiento crónica. Material y métodos. Estudio descriptivo de corte transversal. Fueron incluidos 23 pacientes atendidos en el Hospital de Gastroenterología “Dr. Bonorino Udaondo” desde marzo de 2019 hasta marzo de 2021. El diagnóstico de megacolon crónico fue establecido por colon por enema y el de estreñimiento crónica por los criterios de Roma IV. Se recolectaron datos epidemiológicos y clínicos. Los resultados funcionales anorrectales fueron obtenidos a través de una manometría convencional. En todos los casos se indicó tratamiento médico para el estreñimiento. Resultados. Trece mujeres, mediana de la edad: 21 años (19-30), edad al diagnóstico: 16 años (13-19). Siete pacientes (30,4%) fueron operados. Causas: 14/23 idiopático (60,9%), 6/23 probable enfermedad de Hirschsprung (dos confirmados con biopsia) (26,1%) y secundaria 3/23 (13%). Extensión: 6/21 megasigma (28,6%), 5/21 megarrecto (23,8%) y 10/21 generalizado (47,6%). Los datos manométricos permitieron identificar prevalencia de disinergia del piso pelviano (14/22 pacientes; 60,9%) y de hiposensorialidad rectal (13/22; 56,5%). En cinco pacientes (21,7%) el reflejo rectoanal inhibitorio fue negativo. Complicaciones: vólvulo, 7/23 pacientes (30,4%) y fecaloma 12/23 (52,2%). Tratamiento: polietilenglicol 14/23 (66,7%), linaclotide 5/23 (23,8%), prucalopride 13/23 (61,9%), enemas de Murphy 7/23 (31,8%) y 18/23 (81,8%) tratamientos combinados. El riesgo de presentar un fecaloma fue mayor en el megarrecto que en el megacolon (5/5 vs 3/10 respectivamente, (p < 0,03). La hiposensorialidad y la disinergia no se asociaron al riesgo de fecaloma (p=NS). Al momento de este estudio, sólo una paciente será operada por no responder al tratamiento médico. Conclusiones. Todos los pacientes presentan al menos alguna alteración en la manometría. Más de la mitad de los pacientes presentaron al menos un fecaloma. El tratamiento médico en pacientes jóvenes sería eficaz.
Palabras claves. Megacolon, idiopático, jóvenes.
Chronic Megacolon in Young Patients: Epidemiological, Clinical, and Manometric Characteristics
Summary
Introduction. Chronic megacolon manifests clinically as a motility disorder. In the vast majority of cases it causes constipation that is hard to treat. Based on its etiology, it can be congenital, acquired or idiopathic. Objective. To describe the epidemiological, clinical and manometric characteristics in a population under 40 years old with chronic megacolon and chronic constipation. Materials and methods. Descriptive cross-sectional study. 23 patients treated at Hospital de Gastroenterología Dr. Bonorino Udaondo from March 2019 to March 2021 were enrolled in the study. The diagnosis of chronic megacolon was made by barium enema, and the diagnosis of chronic constipation was based on Rome IV criteria. Epidemiological and clinical data were collected. Anorectal functional outcomes were obtained by conventional manometry. In all cases, medical treatment for constipation was indicated. Results. Thirteen female patients, median age: 21 (19-30); age at diagnosis: 16 (13-19). 7 patients (30.4%) had surgery. Causes: 14/23 idiopathic (60.9%), 6/23 probable Hirschsprung disease (2 patients with diagnosis confirmed by biopsy) (26.1%), and 3/23 secondary (13%). Extent: 6/21 megasigmoid (28.6%), 5/21 megarectum (23.8%), and 10/21 generalized (47.6%). Manometric data allowed to identify a prevalence of pelvic floor dyssynergia (14/22 patients; 64%), and rectal hyposensitivity (13/22 patients; 59%). Five patients (21.7%) showed no rectoanal inhibitory reflex. Complications: volvulus, 7/23 patients (30.4%), and fecaloma, 12/23 patients (52.2%). Treatment: 14/23 polyethylene glycol (66.7%), 5/23 linaclotide (23.8%), 13/23 prucalopride (61.9%), 7/23 Murphy drips (31.8%), and 18/23 combined treatments (81.8%). The risk of fecaloma was higher in patients with megarectum than in patients with megacolon (5/5 vs. 3/10) respectively [p < 0.03]). Hyposensitivity and dyssynergia were not associated with risk of fecaloma (p=NS). At the time of this study, only one patient will undergo surgery because she is not responding to medical treatment. Conclusions. All patients showed at least one abnormal result in the manometry. More than half of the patients showed at least one fecaloma. Medical treatment in young patients would be effective.
Keywords. Megacolon, idiopathic, young patients.
Abreviaturas
EH: Enfermedad de Hirschsprung.
RRAI: Reflejo rectoanal inhibitorio.
Introducción
El megacolon es una patología de prevalencia desconocida en nuestro país que afecta tanto a niños como a adultos, y altera la calidad de vida de los pacientes que la padecen. La complejidad de su diagnóstico y su tratamiento genera un gran desafío para la práctica médica. Se define como la dilatación anormal del colon. Su diagnóstico se basa en que la medición radiológica del segmento colónico comprometido es superior a la normal: el diámetro debe ser mayor a 6,5 cm en la región rectosigmoidea o colon descendente, a 8 cm en el colon ascendente y a 12 cm en el ciego.1
Según la etiología, el megacolon puede ser congénito, adquirido o idiopático. El megacolon congénito o enfermedad de Hirschsprung (EH) afecta a 1 de cada 5000 nacidos vivos; es más frecuente en hombres (relación 4:1.2-3 La mayoría de los casos se diagnostican en la etapa neonatal. Se caracterizan por la ausencia de las células ganglionares neuronales y de las fibras nerviosas de los plexos mientérico y submucoso en un segmento del intestino que siempre incluye al recto, debido a una falla en el desarrollo del sistema nervioso entérico durante el período fetal.3
Las características clínicas de la EH se deben a la pérdida de la actividad motora peristáltica del colon junto con la ausencia de relajación del esfínter anal interno, que se manifiesta en la manometría anorrectal por la ausencia del reflejo rectoanal inhibitorio (RRAI). Esto resulta en una obstrucción funcional que genera la dilatación del intestino proximal sano.4
La hipoganglionosis y la ganglioneuromatosis intestinales son causas menos frecuentes de megacolon congénito y se deben a desórdenes del sistema nervioso entérico.1
La causa más frecuente de megacolon adquirido en nuestro país es la enfermedad de Chagas, que causa la reducción en la cantidad de las células intersticiales de Cajal y de los nervios entéricos. El responsable de estas reducciones es el el Tripanosoma cruzi. Nuestro país carece de registros de la prevalencia de megacolon chagásico y, de acuerdo a la bibliografía vigente, es una entidad poco prevalente en nuestro medio.5
El megacolon idiopático debe sospecharse en pacientes con estreñimiento crónico resistente al tratamiento médico asociado a dilatación colónica en ausencia de otras causas. Afecta a ambos sexos por igual y se se manifiesta durante la adolescencia o la adultez. Pese a los avances científicos en su investigación, la causa y la fisiopatología siguen siendo desconocidas. Podría desarrollarse debido a anomalías en los plexos nerviosos entéricos, los nervios extrínsecos o el musculo liso intestinal con la consecuente dilatación y trastornos de la motilidad intestinal.6-7
El objetivo del tratamiento médico del megacolon es mejorar el estreñimiento. Cuando falla el tratamiento médico la cirugía es el tratamiento de elección y se indica en casos de fecalomas a repetición o vólvulos. El tratamiento quirúrgico ideal tiene como fin la resección de los segmentos aganglionares y la preservación del tránsito. La operación de Duhamel y sus modificaciones, y la sigmoidectomia, son las técnicas quirúrgicas con las que se han obtenido mejores resultados desde el punto de vista manométrico y funcional, y un número menor de recidivas.8-9
Las publicaciones nacionales e internacionales sobre megacolon son escasas; más aún en poblaciones jóvenes. Por este motivo, el objetivo de esta investigación es analizar las características epidemiológicas, clínicas y manométricas de una población menor de 40 años de edad con megacolon, con el fin de ampliar nuestros conocimientos sobre el manejo de los pacientes con esta patología no tan frecuente, pero de suma importancia ya que el síntoma principal es uno de los más comunes de la práctica gastroenterológica: el estreñimiento crónico.
Material y métodos
Se realizó un estudio descriptivo y observacional de una cohorte retrospectiva de pacientes atendidos en el Hospital de Gastroenterología Dr. Carlos Bonorino Udaondo desde marzo de 2019 hasta marzo de 2021. Todos los pacientes incluidos en este estudio presentaron síntomas de estreñimiento crónico. El diagnóstico de megacolon se hizo usando colon por enema realizado por el Servicio de imágenes de nuestro hospital. El diagnóstico de estreñimiento crónico se basó en los criterios de Roma IV.10 Los resultados funcionales anorrectales fueron obtenidos a través de una manometría anorrectal con técnica de perfusión. El equipo utilizado se denomina C8; está constituido por una bomba de infusión con perfusión hidroneumocapilar continua a una velocidad de 0,2 ml/min, una sonda de polivinilo de 4 sensores orientados radialmente (estándar anorectal-4 channel R4B-3-0-0-0), un sistema de registro de presiones y un software que permite registrar y analizar los datos obtenidos. Se evaluaron los siguientes parámetros: presión de reposo, presión durante la contracción voluntaria, reflejo tusígeno, maniobra de pujo, reflejo rectoanal inhibitorio, sensorialidad rectal y test de expulsión del balón. Asimismo, se realizó la técnica de retiro lento para obtener las presiones del canal anal (técnica móvil o de pull-through).
Se recolectaron datos demográficos, clínicos y de la función anorrectal medidos por manometría anorrectal. Los estudios radiológicos se evaluaron junto con el Servicio de imágenes para confirmar el diagnóstico de megacolon. Se interrogó sobre: tratamientos recibidos y antecedentes de complicaciones asociadas al megacolon (fecalomas, vólvulos).
Todos los pacientes habían recibido tratamiento médico para los síntomas de estreñimiento.
Análisis estadístico
Los datos fueron volcados en una hoja de cálculo del software Excel 2013. Los análisis estadísticos se llevaron a cabo con el software STATA (Stata versión 14.0 Corp, College Station, TX, Estados Unidos). Las variables categóricas se informaron como frecuencias y porcentajes, mientras que las variables continuas mediana y rangos intercuartílicos 25% – 75% (RIQ 25-75). Las comparaciones de variables categóricas entre grupos se realizó mediante la prueba de la Chi2. Los valores de p < 0,05 se consideraron estadísticamente significativos.
Resultados
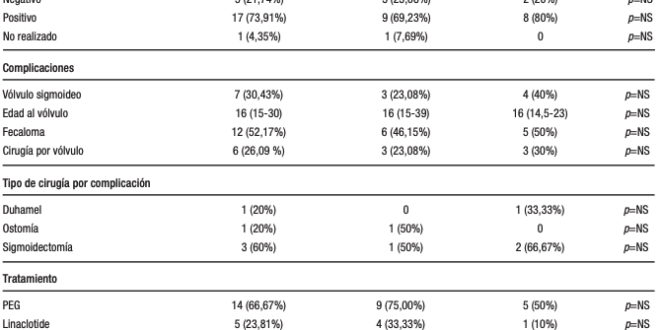
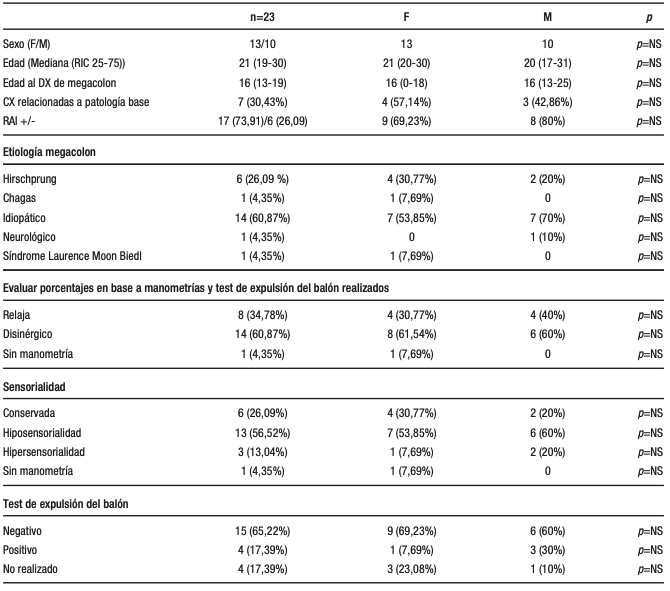
Fueron incluidos 23 pacientes menores de 40 años de edad, de los cuales, 13 (56,5%) fueron mujeres. La mediana de edad fue 21 años (19-30). La edad al momento del diagnóstico de megacolon crónico fue 16 años (13-19). Todos los pacientes incluidos presentaron estreñimiento crónico según los criterios de Roma IV.
Entre las causas del megacolon, observamos que 14/23 pacientes fueron de origen idiopático (60,9%) y 6/23 (26,1%) pacientes por probable enfermedad de Hirschsprung. El término «probable» lo utilizamos ya que solo dos de ellos fueron confirmados mediante un estudio histopatológico. El megacolon fue de causa secundaria en 3/23 pacientes (13%). Entre estas causas se encontraron la enfermedad de Chagas, una enfermedad neurológica rara con megacolon como patología asociada denominada enfermedad de Laurence-Moon-Biedl y un trastorno neurológico severo.
En cuanto a la extensión del megacolon, 6/21 pacientes (28,6%) presentaron megasigma, 5/21 pacientes (23,8%) presentaron megarrecto y 10/21 pacientes (47,6%) presentaron un megacolon generalizado. En dos pacientes no se logró realizar el colon por enema debido a diferentes cuestiones (Síndrome de Down y un trastorno neurológico severo desde la infancia) pero el diagnóstico de megacolon en estos casos fue confirmado por anatomía patológica postcirugía.
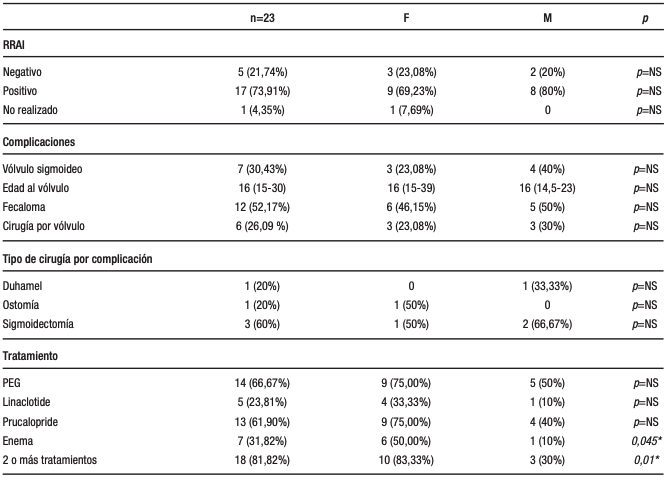
De acuerdo a los datos manométricos identificamos una alta prevalencia de disinergia del piso pelviano (14/22 pacientes; 64%) y de hiposensorialidad rectal (13/22; 59%). Cinco pacientes (22,7%) presentaron el reflejo rectoanal inhibitorio negativo. No se pudo realizar la manometría en el paciente con síndrome de Down.
Al interrogar sobre antecedentes de complicaciones asociadas al megacolon, 7/23 (30,4%) pacientes presentaron un vólvulo (a 5 pacientes le realizaron sigmoidectomía) y 12/23 (52,2%) presentaron al menos un fecaloma antes de ingresar al estudio. Siete pacientes (30,4%) en total fueron operados por antecedente de complicaciones.
Con respecto a los tratamientos recibidos, 14/23 pacientes (66,7%) fueron tratados con polietilenglicol, 5/23 pacientes (23,8%) con linaclotide, 13/23 pacientes (61,9%) con prucalopride; 7/23 pacientes (31,8%) requirieron enemas de Murphy y 18/23 pacientes (81,8%) recibieron tratamientos combinados de dos drogas o más. El uso de enemas y la necesidad de 2 tratamientos o más fue más frecuente en el sexo femenino (6/13 pacientes (50%) versus. 1/10 pacientes (10%), p = 0,045; 10/13 pacientes (83,3%) versus 3/10 pacientes (30%), p = 0,01, respectivamente).
Por último, observamos que el megarrecto se asoció al riesgo de presentar un fecaloma comparado con megacolon generalizado (5/5 pacientes versus 3/10 pacientes respectivamente, p < 0,03). La hiposensorialidad y la disinergia no se asociaron al riesgo de fecaloma (p = 0,5).
Al momento de este estudio, solo una paciente debió ser operada por no responder al tratamiento médico y continuar con estreñimiento severo. Un paciente con estoma falleció por una complicación (peritonitis).
Todos estos datos se resumen en Tabla 1.
Discusión
En este trabajo describimos las características clínicas y funcionales de pacientes jóvenes con megacolon crónico. Fueron incluidos 23 pacientes menores de 40 años de edad atendidos en nuestro hospital durante dos años. Debido a que se trata de una patología rara o poco prevalente, el número de pacientes incluidos en este estudio resulta de gran importancia. No encontramos reportes en la bibliografía con ese número de pacientes atendidos en un corto periodo. Se eligieron pacientes jóvenes a fin de estudiar principalmente a pacientes no chagásicos ya que, epidemiológicamente, esta enfermedad predomina entre adultos mayores.
El principal síntoma que presentan los pacientes con megacolon es estreñimiento. Todos los pacientes en nuestro trabajo cumplían con los criterios de ROMA IV para estreñimiento crónico.
El megacolon crónico puede ser congénito o adquirido. Las causas más frecuentes de megacolon adquirido son la enfermedad de Chagas y el megacolon idiopático.1-5
En los últimos años ha habido muchísimos y valiosos avances en el conocimiento del megacolon congénito o la enfermedad de Hirschsprung. Sin embargo, no ha ocurrido lo mismo con el megacolon idiopático, y su fisiopatología aún continúa siendo desconocida; es por eso que su manejo terapéutico no está estandarizado ni desprovisto de dificultades o resultados insatisfactorios.11
Los síntomas del megacolon congénito o EH difieren del megacolon adquirido, ya sea idiopático o secundario. Las características clínicas de la EH se deben a la pérdida de la actividad motora peristáltica del colon junto con la ausencia de relajación del esfínter anal interno, que se manifiesta en la manometría anorrectal por la ausencia del RRAI, y que resulta en una obstrucción funcional que genera una dilatación del intestino proximal sano. Los pacientes afectados presentan síntomas de dismotilidad intestinal en sus primeras horas de vida: retraso en la eliminación de meconio más allá de las primeras 48 horas de vida, estreñimiento, émesis, dolor, distensión abdominal y, ocasionalmente, diarrea.4
En el megacolon adquirido, la mayoría de los pacientes son adultos y se presentan con estreñimiento crónico, distensión abdominal y en ocasiones, con antecedentes de vólvulo o de fecalomas como complicaciones.7
Una revisión sistemática reciente sobre megacolon adquirido ha intentado establecer criterios diagnósticos para el megacolon idiopático crónico que se presenta en la adolescencia o la adultez. Ellos son: exclusión de enfermedad orgánica, diámetro sigmoideo mayor a 10 cm en estudios radiológicos y la presencia de síntomas de estreñimiento, distensión abdominal, dolor abdominal o malestar por gases.12 En cuanto a nuestro estudio, todos los pacientes cumplen con el primer y criterio y el tercero, y más de la mitad [16/23 pacientes (70%)] presentaron megasigma en el estudio radiológico de contraste.
En el pasado, los términos megacolon idiopático, funcional, psicogénico, inercia colónica y hasta estreñimiento crónico se referían a la misma patología.13 En la actualidad, sabemos que se tratan de diferentes entidades. Particularmente, el megacolon idiopático se caracteriza por el diámetro aumentado del colon y la consecuente dismotilidad colónica en ausencia de una causa detectable aparente.7 Existen series que describen familiares con megacolon idiopático, lo cual sugiere que ciertas alteraciones genéticas podrían estar vinculadas a su desarrollo.11
En nuestra población, el 25% de los pacientes (6/23) presentó una probable EH por ausencia del RRAI en la manometría anorrectal. Solo dos fueron confirmados mediante eel estudio histopatológico. Se encuentran pendientes las biopsias de los demás pacientes. La EH del adulto es una patología de baja prevalencia, cercana al 0,02% de la población general. Se han descripto aproximadamente 300 casos en la literatura mundial y se estima que solo el 10% de los pacientes con EH son adultos.14
No hemos detectado una causa clínica para justificar el megacolon en 14/23 pacientes. Esta prevalencia del 60% de megacolon idiopático en nuestra casuística es similar a la de otras publicaciones. Entre 1999 y 2014, O`Dwyer y colaboradores identificaron 24 pacientes con diagnóstico de megacolon. La causa de megacolon fue idiopática en 16/24 pacientes (67%) y secundaria en 8/24 pacientes (33%).1
De acuerdo a los datos manométricos identificamos una alta prevalencia de disinergia del piso pelviano (14/22 pacientes; 64%) y el test de expulsión del balón resultó negativo en casi el 80% de los individuos estudiados a través de este método (78,9%). Asimismo, O´ Dywer y col. describieron la presencia de disinergia del piso pelviano en 10/24 pacientes con megacolon crónico.1
Con respecto al estudio de la sensorialidad rectal, más de la mitad de los pacientes (13/22; 56, 5%) presentaron hiposensorialidad.
Nuestros resultados también concuerdan con los publicados por Camilleri, quien describió los resultados funcionales según la manometría anorrrectal de 10 pacientes adolescentes y adultos jóvenes con megacolon idiopático. A diferencia de nuestro trabajo, los pacientes presentaron aumento de la presión de reposo del conducto anal.11
La presencia de disinergia del piso pelviano podría contribuir a los síntomas de estreñimiento de difícil manejo en los casos de megacolon, sumada a la dismotilidad colónica secundaria a la dilatación del colon que presentan estos pacientes. El biofeedback podría ser una herramienta útil para mejorar la dinámica evacuatoria en estos pacientes y debería indicarse siempre antes deuna eventual cirugía.
En aquellos casos en los que el tratamiento médico no dé buenos resultados, ya que el paciente persiste con estreñimiento severo y presenta vólvulos o fecalomas a repetición como complicaciones, se optará por la cirugía. En nuestro estudio, más de la mitad de los pacientes presentaron al menos un episodio de fecaloma antes de ser incluidos. Al intentar encontrar factores que predispongan a sufrir complicaciones, hallamos que el megarrecto se asoció al riesgo de presentar un fecaloma comparado con los pacientes con megacolon generalizado con una significancia estadística. (5/5 versus 3/10 respectivamente, p < 0,03). En cambio, al contrario de lo sospechado, la hiposensorialidad y la disinergia no se asociaron al riesgo de fecaloma (p = NS). Solo 5 pacientes en nuestro estudio habían sido operados debido a una complicación.
La gran mayoría de los pacientes presentó una respuesta adecuada al tratamiento médico con laxantes y proquinéticos. Sin embargo, el 80% recibió un tratamiento combinado de dos laxantes o más. Esto podría tener implicancias no solo en la calidad de vida de los individuos con megacolon sino también en los altos costos del tratamiento. Sería interesante realizar estudios sobre la calidad de vida de los pacientes con megacolon que apoyen esta idea.
Si bien el megacolon constituye una entidad poco prevalente, debe ser sospechado en pacientes con constipación crónica de difícil manejo y, sobre todo, en aquellos que hayan presentado alguna complicación. El método de diagnóstico es el estudio radiológico de contraste, práctica no tan frecuentemente utilizada y disponible en la actualidad. Sería interesante realizar estudios destinados a demostrar la utilidad de otros métodos (colonoscopía virtual) más ampliamente difundidos y sencillos de realizar en este grupo de pacientes.
En cuanto a las limitaciones, nuestro estudio es descriptivo y retrospectivo pero representa una contribución al conocimiento de pacientes con megacolon, cuyo número no es despreciable dentro de la población joven que consulta por estreñimiento. Esto último es importante para optimizar el manejo terapéutico de pacientes con megacolon en el futuro.
Conclusión
Todos los pacientes con megacolon crónico y estreñimiento presentan al menos alguna alteración en su función anorrectal evaluada por manometría. Las complicaciones en pacientes con megacolon son frecuentes y la mayoría responde al tratamiento médico.
Consentimiento para la publicación. Para la confección de este manuscrito, se utilizaron datos anonimizados que no han distorsionado su significado científico.
Propiedad intelectual. Los autores declaran que los datos y las tablas presentes en el manuscrito son originales y se realizaron en las instituciones en las que trabajan.
Financiamiento. Los autores declaran que no hubo fuentes de financiación externas.
Conflicto de interés. Los autores declaran no tener conflictos de interés en relación con este artículo.
Aviso de derechos de autor
© 2022 Acta Gastroenterológica Latinoamericana. Este es un artículo de acceso abierto publicado bajo los términos de la Licencia Creative Commons Attribution (CC BY-NC-SA 4.0), la cual permite el uso, la distribución y la reproducción de forma no comercial, siempre que se cite al autor y la fuente original.
Cite este artículo como: Milito D, Stefanolo J P, Riccobene I y col. Jóvenes con megacolon crónico: características epidemiológicas, clínicas y manométricas. Acta Gastroenterol Latinoam. 2022;52(3):378-384. https://doi.org/10.52787/agl.v52i3.177
Referencias
- O’Dwyer RH, Acosta A, Camilleri M, Burton D, Busciglio I, Bharucha AE. Clinical Features and Colonic Motor Disturbances in Chronic Megacolon in Adults. Digestive Disease and Sciences 2015;60:2398-2407.
- Martucciello G, Pini Prato A, Puri P et al. Controversies concerning diagnostic guidelines for anomalies of the enteric nervous system: a report from the fourth International Symposium on Hirschsprung’s disease and related neurocristopathies. J PediatrSurg 2005;40:1527-1531.
- Amiel J Sarnacki S et al. Hirschsprung disease, associated syndromes and genetics: a review. J Med Genet 2008;45:1-14.
- Holschneider A. M, Puri P. Hirschsprung´s Disease and Allied Disorders. Springer, 2008. https://drive.google.com/open?id=1fI-_6B-crgTSvxqi_gK5cBYud7WBiiP5
- Enfermedades infecciosas. Chagas. Guía para el equipo de salud. Atención del paciente con enfermedad de Chagas. Ministerio de Salud de la Nación, 2006.
- Ohkubo H, Masaki T, Matsuhashi N, Kawahara H, Yokoyama T, Nakajima A, Ohkura Y. Histopathologic findings in patients with idiopathic megacolon: a comparison between dilated and non-dilated loops. Neurogastroenterol Motil 2014;26:571-580.
- Constantin, A.; Achim, F.; Spinu, D.; Socea, B.; Predescu, D. Idiopathic Megacolon-Short Review. Diagnostics 2021,11,2112. https://doi.org/10.3390/diagnostics11112112
- Graziano a y Ramirez Rojas; Megacolon. Cirugía Digestiva, F. Galindo. www.sacd.org.ar, 2009
- Marc A. Gladman, MRCOG, MRCS (Eng), S. Mark Scott, PhD, Peter J. Lunniss, MS, FRCS, and Norman S. Williams, MS, FRCS, FMedSci Systematic Review of Surgical Options for Idiopathic Megarectum and Megacolon. Ann Surg 2005;241:562-574.
- Lacy BE, Mearín F, Chang L, Chey WD, Lembo AJ, Simren M, Spiller R. Bowel Disorders. Gastroenterology 2016;150:1393-1407.
- Karim A, Tang CS and Tam PKH (2021) The Emerging Genetic Landscape of Hirschsprung Disease and Its Potential Clinical Applications. Front. Pediatr. 9:638093. DOI: 10.3389/fped.2021.638093
- Wang XJ, Camilleri M. Chronic Megacolon Presenting in Adolescents or Adults: Clinical Manifestations, Diagnosis, and Genetic Associations. Dig Dis Sci. 2019;64(10):2750-2756. DOI: 10.1007/s10620-019-05605-7
- Ehrenpreis T. Megacolon and megarectum in older children and young adults. Classification and terminology. Proc R Soc Med. 1967;60(8):799-801.
- Lombana LJ, Domínguez LC Cirugía en la enfermedad de Hirschsprung del adulto. Rev Col Gastroenterol 2007;22:231-237.
Correspondencia: Daniela Milito
Correo electrónico: danielayrt@hotmail.com
Acta Gastroenterol Latinoam 2022;52(3):378-384
 Revista ACTA Órgano Oficial de SAGE
Revista ACTA Órgano Oficial de SAGE