Julio D Vorobioff,1, 10 Gisela S Piñero,1 Lucía Hernández,2 Federico Tanno,1 Luis A Colombato,12 Nora Fernández,12 Juan Sordá,13 Jorge Daruich,13 Gustavo A Romero,14 Carlos Míguez,14 Fernando O Bessone,1 Agustina M Rodil,1 Sebastián Ferretti,3 Daniel García,15 Javier Severini,4 Oscar Bedini,5 Matías Amateis,5 Silvia Mengarelli,11 Teodoro Stieben,17 Hernán Gómez – Darrichón,18 Paola Scalone,19 Ricardo Moreno,20 Carlos Guma,21 Adriana Pavelic,22 Carolina Moliner,22 Rodrigo N Garrocho,23 Sebastián Paredes,24 Marcos Girala,25 Franco Samaniego,6 Alejandro Mateo,7 Hugo Fainboim,16 Ana Calabria,16 Valeria Spavanello,8 Marcela Sixto,9 Félix Jiménez9
1Gastroenterología y Hepatología. Hospital Provincial del Centenario. Rosario, Santa Fe, Argentina.
2Facultad de Ciencias Económicas y Estadística, Universidad Nacional de Rosario.Rosario, Santa Fe, Argentina.
3Unidad de Trasplante Hepático, Sanatorio Parque. Rosario, Santa Fe, Argentina.
4Servicio de Clínica Médica, Hospital Alberdi. Rosario, Santa Fe, Argentina.
5Servicio de Gastroenterología, Hospital Provincial. Rosario, Santa Fe, Argentina.
6Servicio de Gastroenterología, Hospital de Emergencias Dr. Clemente Álvarez. Rosario, Santa Fe, Argentina.
7Servicio de Gastroenterología, Hospital Eva Perón. Granadero Baigorria, Santa Fe, Argentina.
8Servicio de Clínica Médica, Hospital Intendente Carrasco. Rosario, Santa Fe, Argentina.
9Servicio de Gastroenterología, Hospital José M. Cullen. Santa Fe, Santa Fe, Argentina.
10Federación Argentina de Gastroenterología. Córdoba, Argentina.
11Servicio de Gastroenterología, Hospital San Roque. Córdoba, Argentina.
12Sección Hepatología, Hospital Británico. Ciudad Autónoma de Buenos Aires, Argentina.
13Gastroenterología y Hepatología, Hospital de Clínicas. Ciudad Autónoma de Buenos Aires, Argentina.
14Sección Hepatología, Hospital Carlos Bonorino Udaondo. Ciudad Autónoma de Buenos Aires, Argentina.
15Gastroenterología, Sanatorio Dr. Julio Méndez. Ciudad Autónoma de Buenos Aires, Argentina.
16Unidad de Hepatopatías Infecciosas, Hospital Francisco J Muñiz. Ciudad Autónoma de Buenos Aires, Argentina.
17Servicio de Gastroenterología, Hospital San Martín, Paraná. Entre Ríos, Argentina.
18Clínica Médica, Hospital San José, Diamante. Entre Ríos, Argentina.
19Servicio de Gastroenterología, Hospital Militar. Montevideo, Uruguay.
20Servicio de Gastroenterología, Clínica Colón, Mar del Plata. Buenos Aires, Argentina.
21Servicio de Hepatología, Hospital Eva Perón, San Martín. Buenos Aires, Argentina.
22Servicio de Gastroenterología, Hospital Alejandro Korn, Melchor Romero. Buenos Aires, Argentina.
23Servicio de Gastroenterología, Hospital Zenón Santillán. Tucumán, Argentina.
24Servicio de Gastroenterología, Hospital Juan Perón. Formosa, Argentina.
25Servicio de Gastroenterología, Hospital de Clínicas. Asunción, Paraguay.
Acta Gastroenterol Latinoam 2018;48(4):284-295
Recibido: 11/11/2017 / Aprobado: 17/01/2018 / Publicado en www.actagastro.org el 17/12/2018
Resumen
La cirrosis es una enfermedad crónica, con elevada morbimortalidad y de creciente incidencia. Objetivos. Analizar las características de pacientes cirróticos internados y los recursos terapéuticos disponibles en diversos centros. Métodos. Estudio de corte. Las variables cuantitativas se expresan como M±DS y las cualitativas mediante frecuencias relativas, absolutas y porcentuales. Resultados. 88 pacientes, mediana de 56 años (rango: 6-87) (70 hombres), estaban internados en 25 centros el 19 de octubre de 2016. El etilismo crónico y el HCV predominaron como agentes etiológicos (88% y 48% de los centros, respectivamente). Veintidós centros disponen de drogas vasoactivas para la HV, la endoscopía está accesible 24h/7 días en 18 centros y el 68% utiliza ligaduras. Veinte centros utilizan ATB rutinariamente. En SAE, el 96% realiza paracentesis diagnóstica, un 64% utiliza furosemida + espironolactona y el 88% realiza paracentesis + expansión en ascitis refractaria. Las instituciones localizadas en áreas con más de 1.000.000 de habitantes y con SH tienen mayor disponibilidad de vasoconstrictores + expansores en SHR/AKI (p < 0,05). El rescate bacteriano es mayor en centros con SH (p < 0,01). Para profilaxis de EPS, un 52% utiliza lactulosa y un 32% lactulosa + ATB. La combinación lactulosa/rifaximina en EPS crónica es más utilizada en centros con SH (p < 0,05). En screening de HCC, 11 centros utilizan ecografía + alfa-fetoproteína, y 11 solo ecografía. Síntesis. El alcohol y el HCV predominaron como agentes etiológicos. La IR, el SAE, la HV y la EPS fueron las causas de admisión más prevalentes. La mayoría de los centros posee recursos adecuados para tratar las complicaciones más frecuentes, y aquellos localizados en áreas con más de 1.000.000 de habitantes y con SH están mejor dotados para determinadas actitudes terapéuticas.
Palabras claves. Cirrosis, ascitis, várices esofágicas, hepatocarcinoma.
A cross sectional study in hospitalized cirrhotic patients. Analysis of resources and therapeutic attitudes
Summary
Liver cirrhosis is a serious condition with growing incidence. Aims. To analyse hospitalized cirrhotic patients and evaluate therapeutic strategies available in different institutions. Methods. A cross sectional study. Quantitative data are expressed as M±SD and qualitative data as relative and absolute frequencies, and percentages. P values of < 0.05 were considered significant. Results. 88 cirrhotic patients, median age of 56 years (range: 6-87) (70 male), remained hospitalized at 25 participating centres. Chronic alcoholism and HCV infection were predominant etiologic agents (88% and 48% of institutions; respectively). Renal insufficiency (96%), ascites (72%), GI bleeding (44%) and hepatic encephalopathy (44%) were main admission causes. Vasoactive drugs and endoscopy (24h/7days) were available at 22 and 18 centres; respectively. Antibiotics are routinely administered in 20 centres. Diagnostic paracentesis is performed by 96% and furosemide + spironolactone is the first therapeutic option in 64% of the centres; respectively. Refractory ascites is treated by paracentesis + albumin in 88% of institutions. SHR/AKI treatment (terlipressin + albúmin) is mainly available at centres located in areas with more than 1.000.000 population having hepatology department (HD) (p < 0.05). Higher rates of bacterial rescue in SBP were seen at centres with HD (p < 0.01). Lactulose and lactulose + ATB are used for HE prophylaxis (52% and 32% of the centres; respectively). At institutions with HD lactulose/rifaximine is a first-choice option for chronic HE (p < 0.05). Ultrasound + alpha-fetoprotein and ultrasound alone are performed for HCC screening at 11 centres each one. Synthesis. Alcohol and HCV were the most prevalent etiologic factors. Combination of RI, ascites, VH and PSE were the most frequent admission causes. Adequate resources and updated therapeutic strategies are mostly available.
Key words. Cirrhosis, ascites, esophageal varices, hepatocellular carcinoma.
Abreviaturas
M ± DS: media ± desvío estándar.
HCV: hepatitis por virus C.
HV: hemorragia variceal.
ATB: antibióticos.
SAE: síndrome ascítico-edematoso.
Hab: habitantes.
SH: servicio de hepatología.
SHR/AKI: sindrome hepatorenal.
EPS: encefalopatía portosistémica.
TLX: trasplante hepático.
HCC: cáncer primitivo de hígado.
PBE: peritonitis bacteriana espontánea.
La cirrosis es la etapa final común de diversas enfermedades hepáticas crónicas, de variada etiología. Actualmente se ubica como la 12a causa de muerte en los Estados Unidos, donde se producen 30.000 muertes anuales.1 Sus complicaciones más frecuentes (ascitis, HV, infecciones, IR, EPS, HCC) generan, también en los Estados Unidos, alrededor de 100.000 admisiones anuales.2 En relación con la población total, las cifras del continente europeo son similares.3
El enfoque diagnóstico y terapéutico de estas complicaciones, con frecuencia asociadas en el mismo paciente, es complejo. Las pautas para este enfoque son el resultado de numerosas y sucesivas reuniones de expertos, difundidas en la comunidad médica como “guías”.4-12 La adherencia a estas recomendaciones ha devenido en una progresiva homogeneización de criterios diagnósticos y conductas terapéuticas ante las complicaciones mencionadas, con una significativa mejoría en la atención médica y en la sobrevida de los pacientes cirróticos.13, 14
No obstante, la difusión de estas pautas, y como sucede en todas las ramas de la medicina asistencial, la disponibilidad de recursos es universalmente heterogénea. Por lo tanto, un detallado conocimiento de los mismos facilitaría la adecuada derivación de pacientes. En nuestro conocimiento, en la República Argentina no hay registros relacionados con la prevalencia de pacientes cirróticos institucionalizados y con la accesibilidad a recursos terapéuticos. En consecuencia, el presente estudio fue diseñado para analizar la prevalencia de pacientes cirróticos hospitalizados en determinada fecha, sus causas de internación, las conductas terapéuticas frente a las complicaciones más frecuentes y la disponibilidad de recursos para ejecutarlas.
Pacientes y métodos
El diseño corresponde al de un estudio observacional, de corte, realizado el 19 de octubre de 2016. Cincuenta centros, surgidos de los padrones disponibles en la Federación Argentina de Gastroenterología (FAGE) y en la Asociación Argentina para el Estudio de las Enfermedades del Hígado (AAEEH), fueron invitados a participar. Se invitó, además, a centros localizados en la República Oriental del Uruguay y en la República del Paraguay. La participación se concretó a través de respuestas a un cuestionario en línea, disponible en la página web de la FAGE el día del estudio. Este contenía 44 preguntas, divididas en 3 secciones: a) descripción del centro, b) características de los pacientes cirróticos internados en dicha fecha y c) actitudes terapéuticas y recursos disponibles en relación con las distintas complicaciones de la cirrosis: hemorragia variceal (HV), síndrome ascítico-edematoso (SAE), peritonitis bacteriana espontánea (PBE), síndrome hepatorenal tipo I (SHR/AKI), encefalopatía portosistémica (EPS), trasplante hepático (TLX) y cáncer primitivo de hígado (HCC).
Análisis estadístico
Las variables cuantitativas se expresan como media ± desvío estándar (X±DE) y las cualitativas mediante frecuencias relativas, absolutas y porcentuales. Se utilizó Chi cuadrado o test de Fisher para comparar los grupos. Se consideró significativo un valor de p < 0,05.15
Resultados
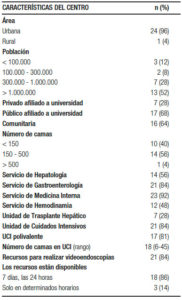
Veinticinco (50%) de los centros hospitalarios invitados respondieron la encuesta: 23 de Argentina, 1 de Uruguay y 1 de Paraguay (***). Veinticuatro de ellos (96%) están localizados en áreas urbanas, 13 (52%) en ciudades con más de 1.000.000 de habitantes. De las instituciones, 14 (56%) poseen Servicio de Hepatología y 7 (28%) una Unidad de Trasplante Hepático. El Servicio de Clínica Médica está presente en la gran mayoría (n: 23; 92%), del mismo modo que el Servicio de Gastroenterología (n: 21; 84%). La accesibilidad a estudios videoendoscópicos es factible en el 100% de los Servicios de Gastroenterología, y están disponibles 7 días/24 horas en 18 de los centros (86%) (Tabla 1).
Tabla 1. Características de los centros participantes.
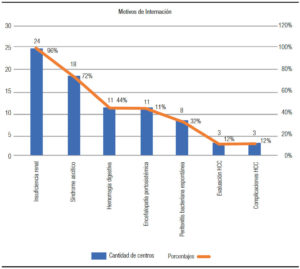
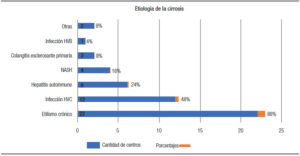
Se registraron 88 pacientes cirróticos internados, 70 (80%) de sexo masculino. La edad mediana fue de 56 años (rango: 6-87). Las causas de admisión más prevalentes fueron: IR, SAE, HV y EPS (96%, 72%, 44% y 44% de los centros; respectivamente) (Figura 1). El etilismo crónico y la infección por HCV predominaron como agentes etiológicos (88% y 48% de los centros respectivamente) (Figura 2). En 8 centros (32%) se observó una asociación entre el etilismo crónico y la infección por HCV.
Figura 1. Frecuencias absolutas y relativas porcentuales de las etiologías de la cirrosis.
Figura 2. Frecuencias absolutas y relativas porcentuales de las causas de internación.
Sangrado digestivo
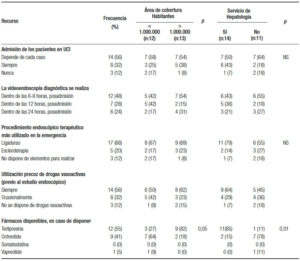
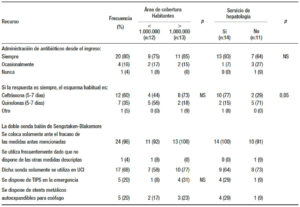
La admisión de los pacientes sangrantes “siempre en UTI” solo se cumple en el 32% de los centros, mientras que en la mayoría (56%) la decisión es variable. La videoendoscopía se realiza entre las 6 y 8 horas de la admisión en el 48% de las instituciones y antes de las 12 h en el 76%. La terapéutica endoscópica más utilizada es la ligadura de las várices (68%), aunque este recurso no está disponible en el 12% de los centros. Los fármacos vasoactivos se administran precozmente (antes del estudio endoscópico) en el 56% de los centros, siendo la terlipresina la droga más utilizada. Esta conducta predomina en los centros localizados en áreas con más de 1.000.000 de habitantes y con Servicio de Hepatología respecto de las áreas menos pobladas y que carecen de ese servicio (82% vs. 27% [p < 0,05] y 85% vs. 11% [p < 0,01]; respectivamente) (Tabla 2a). Los ATB se indican siempre desde el ingreso en el 80% de los centros y la ceftriaxona es la prescripción predominante (60%). Esta actitud también es más prevalente en áreas con más de 1.000.000 de habitantes y que cuentan con Servicio de Hepatología respecto de áreas menos pobladas y que carecen de ese servicio (73% vs. 44% [NS] y 77% vs. 29% [p < 0,05]; respectivamente). El 20% de los centros dispone de TIPS y stents esofágicos autoexpandibles para la emergencia (Tabla 2b).
Tabla 2a. Recursos y actitudes terapéuticas para la hemorragia variceal.
Tabla 2b. Recursos y actitudes terapéuticas para la hemorragia variceal.
Síndrome ascítico edematoso
La paracentesis diagnóstica se realiza a todo paciente admitido con ascitis clínicamente detectable en el 96% de los centros, y la combinación de diuréticos (espironolactona + furosemida) + dieta hiposódica es el esquema terapéutico más utilizado (64% de los centros). En los casos de ascitis refractaria o intratable, el 88% de los centros realiza paracentesis evacuadora asociada a sero-albúmina. El TIPS es una opción terapéutica en el 24% de las instituciones y en el 76% se realiza evaluación para LTX, ambas circunstancias predominantes en centros con Servicio de Hepatología (93% vs. 55% [p < 0,05] y 43% vs. 0% [p < 0,02], respectivamente) (Tabla 3).
Tabla 3. Recursos y actitudes terapéuticas para el síndrome ascítico-edematoso.
Síndrome hépatorenal / Peritonitis Bacteriana Espontánea / Infecciones.
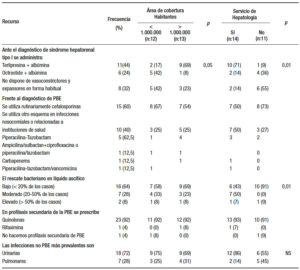
Ante el diagnóstico de síndrome SHR tipo I (actualmente denominado SHR-AKI), el tratamiento recomendado como primera opción terapéutica (terlipresina + albúmina) se indica en el 44% de los centros; siendo su utilización más frecuente también en centros localizados en grandes áreas urbanas y con Servicio de Hepatología (69% vs. 17% [p < 0,05] y 71% vs. 9% [p < 0,01; respectivamente]). Es importante destacar que un 32% de los centros no dispone de dichos recursos en forma habitual, en su mayoría localizados en áreas urbanas más pequeñas y sin Servicio de Hepatología. Ante el diagnóstico de PBE se utilizan cefalosporinas en el 60% de los centros. En el 64% de las instituciones el rescate bacteriano es bajo, a diferencia de aquellas que disponen de Servicio de Hepatología, en las que la tasa de rescate es moderada (50% vs. 0%; con y sin SH, respectivamente [p < 0,01]). En la mayoría (92%) de los centros se utilizan las quinolonas como profilaxis secundaria. Las infecciones bacterianas no PBE más frecuentes son las urinarias (72%) y las pulmonares (28%) (Tabla 4).
Tabla 4. Recursos y actitudes terapéuticas para el SHR/AKI y la PBE
Encefalopatía portosistémica
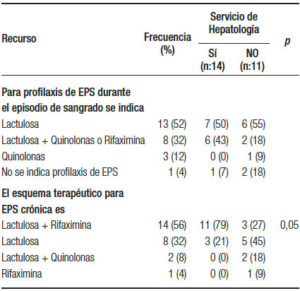
En la profilaxis de la EPS durante el sangrado variceal, la lactulosa es la opción más utilizada (52%), mientras que el 32% la administra asociada a quinolonas o rifaximina. A la inversa, para la EPS crónica, esta última combinación se utiliza en el 56% de los casos, siendo más frecuente en los centros con Servicio de Hepatología (79% vs. 27%, con y sin SH, respectivamente [p < 0,05]) (Tabla 5).
Tabla 5. Recursos y actitudes terapéuticas para la encefalopatía portosistémica.
Trasplante hepático
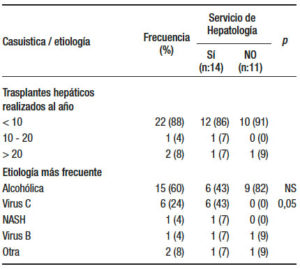
En la mayoría (88%) de los centros se realizan menos de 10 procedimientos por año. Solo en 2 de ellos se realizan más de 20. La etiología alcohólica es la causa más frecuente (60%), seguida del HCV (24%). Esta última predomina en los centros con Servicio de Hepatología (43% vs. 0%, con y sin SH, respectivamente [p < 0,05]) (Tabla 6).
Tabla 6. Casuística de trasplante hepático. Etiología.
Carcinoma hepatocelular
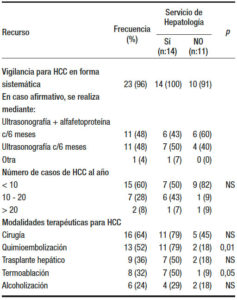
La vigilancia para HCC se realiza sistemáticamente en el 96% de los centros. En aproximadamente la mitad (48%) mediante ultrasonografía y alfafetoproteína cada 6 meses, y en el resto solamente mediante ultrasonografía. En el 60% de los centros se diagnostican menos de 10 casos por año. La cirugía, la quimioembolización y el trasplante hepático son las modalidades terapéuticas más utilizadas (64%, 52% y 36% de los centros, respectivamente). Todas estas opciones terapéuticas son más accesibles en los centros con Servicio de Hepatología respecto de aquellos sin este servicio, particularmente la quimioembolización y la termoablación (79% vs.18% [p < 0,01] y 50% vs. 9% [p < 0,05], respectivamente) (Tabla 7).
Tabla 7. Vigilancia de carcinoma hepatocelular. Recursos terapéuticos.
Discusión
La cirrosis es una enfermedad de distribución global, con elevada morbimortalidad. En las últimas cuatro décadas se han producido importantes avances en el conocimiento de su fisiopatología y de sus complicaciones.16-21 Simultáneamente, las áreas de prevención, diagnóstico y tratamiento han experimentado progresos notables. Como resultado, las cifras de mortalidad han mejorado significativamente.13, 14, 22 Las “guías” han tenido un rol trascendente, no solo para la difusión de estos conocimientos, sino también para el direccionamiento de actitudes terapéuticas.4-12 En consecuencia, existen criterios permanentemente actualizados acerca de cuándo, cómo y dónde tratar las complicaciones de la cirrosis. Más aún, cuando estas frecuentemente coexisten en la admisión (ej.: HV y EPS, infecciones y SHR-AKI) o bien cuando alguna de ellas surge durante la internación, agregándose a la que determinó la admisión.
La realidad argentina en relación con esta patología es similar a la de los países desarrollados, al menos en los aspectos etiológicos dominantes. Sin embargo, existen notables diferencias en relación con los recursos de infraestructura disponibles. Estas similitudes y divergencias, no obstante su certidumbre, no resultan de registros estadísticos, sino de una percepción objetiva. El presente estudio, realizado en cirróticos institucionalizados, permite confirmar lo mencionado en relación con las causas de cirrosis: el alcohol y la infección por HCV son los agentes etiológicos más prevalentes en nuestro medio. Además, es destacable el rol creciente del NASH, que ocupa el 4º lugar en este ranking.
La mayoría de los centros participantes pertenece a áreas urbanas densamente pobladas, y son, como mínimo, de mediano tamaño, dado que un 56% dispone de entre 150 y 500 camas. Existe en ellos una adecuada complejidad para el tratamiento convencional de la cirrosis y sus complicaciones.
La insuficiencia renal y el síndrome ascítico edematoso (96% y 72% de los centros, respectivamente) fueron las causas de admisión más frecuentes. La magnitud de estos porcentajes (particularmente el de IR) refleja un hecho habitual, ya mencionado: la coexistencia de complicaciones en el momento de la admisión. Sin embargo, es llamativa la reducida proporción de infecciones (PBE u otras) como causa exclusiva de internación. Es posible que el diagnóstico de las mismas se haya demorado o que estas hayan tenido, en su presentación, un carácter predominantemente nosocomial.
La hemorragia variceal es la complicación más grave de la cirrosis. Las recomendaciones vigentes incluyen: ingreso a UTI, control hemodinámico y monitoreo de signos vitales, administración precoz de drogas vasoactivas, ATB y la realización del estudio endoscópico (diagnóstico y terapéutico) dentro de las 12 horas posteriores a la admisión.6, 7, 23 El cumplimiento de estas medidas se ha asociado a una importante disminución de la mortalidad, no obstante esta persiste en un 15-25%.23 En este estudio observamos que entre el 50% y el 68% de los centros cumplimenta todas estas medidas, aunque un 12% carece de los recursos fundamentales (UTI, drogas vasoactivas, terapéutica endoscópica). Solo un 56% de los centros admite “siempre en UTI” (recomendación formal). Esta actitud es aceptable en la medida que el argumento para este proceder esté basado en la limitación de camas y no en una subestimación de la gravedad del cuadro. El paciente puede ser admitido en una Unidad de Cuidados Intermedios (UCI), pudiendo allí recibir la misma atención médica y cuidados de enfermería que en una UTI. Finalmente, el acceso a las terapias más sofisticadas y onerosas (TIPS, stents esofágicos) queda limitado a un pequeño grupo de instituciones, convertidas en centros de referencia para estas instancias terapéuticas.
La ascitis es la descompensación más frecuente de la cirrosis: aproximadamente un 60% de los pacientes compensados la desarrollarán en un plazo de 10 años, con una mortalidad asociada de hasta un 50% a los 2 años.4, 5, 24, 25 Las respuestas en relación con los enfoques diagnóstico y terapéutico muestran un amplio seguimiento de las recomendaciones vigentes. Esta consideración es relevante, porque la ascitis fue la segunda causa de admisión entre las instituciones participantes. En el 96% de ellas se realiza paracentesis diagnóstica, se administran ATB en todos los casos de PBE y se indica profilaxis secundaria para la misma. El tratamiento básico recomendado para el SAE (diuréticos + dieta hiposódica) se realiza en el 64% de los centros, mientras que para la ascitis refractaria la paracentesis terapéutica asociada a administración de albúmina es adoptada por el 88%. Los mismos centros de referencia citados para el caso de la HV (v.g.: aquellos con Servicio de Hepatología) son los que disponen en su oferta terapéutica los procedimientos más complejos (TIPS y LTX).
Respecto de la insuficiencia renal los resultados son menos alentadores. La terapéutica sugerida por las guías internacionales está disponible en el 44% de los centros, mientras que el 32% no cuenta con posibilidad terapéutica. Es importante destacar que la IR fue la principal causa de admisión registrada, presente en el 96% de las instituciones participantes. Del mismo modo que para la HV y el SAE, en los Servicios de Hepatología es donde mayormente se accede al esquema terapéutico requerido para esta complicación.
La encefalopatía hepática es una de las manifestaciones más debilitantes de la cirrosis, con alto impacto en la calidad de vida de los pacientes. Es muy prevalente en estadios avanzados de la enfermedad, aunque también, pero menos evidente, está presente en grado mínimo en cirróticos compensados. El deterioro cognitivo que genera requiere la utilización de importantes recursos sanitarios, por lo que su tratamiento en los casos crónicos y la profilaxis en otras situaciones (ej.: HV) es muy importante.10 Para los casos de EPS crónica y para la profilaxis en la HV, las medidas sugeridas se cumplen en un porcentaje aceptable de los centros (52-56%).10, 26, 27
Actualmente, el cáncer primitivo de hígado ocupa el 5º lugar entre los cánceres más frecuentes y es la segunda causa de muerte en el mundo relacionada a neoplasias.28, 29 Su incidencia ha aumentado recientemente, y esta tendencia persistirá debido al crecimiento poblacional, a la epidemia de diabetes y obesidad, así como a la dificultad en el acceso global a las nuevas terapias antivirales para HCV. En Argentina hay datos relacionados a la etiología de la hepatopatía subyacente, pero no acerca de aplicabilidad de tratamientos y sobrevida.30 Por todo ello la vigilancia es relevante. Son destacables los hallazgos de nuestro estudio, que muestran que la búsqueda sistemática se realiza en el 96% de los centros, siguiendo recomendaciones actuales.11, 12, 28, 29 En el 60% de los centros se diagnostican menos de 10 casos por año. Respecto de las opciones terapéuticas, estas también fueron más accesibles en los centros con Servicio de Hepatología, particularmente la quimioembolización y la termoablación.
El trasplante hepático está indicado en pacientes con enfermedad avanzada, falla hepática fulminante y en ciertos casos de HCC.31 En nuestro país, durante el período 2005-2011, su aplicabilidad (nº de trasplantes/nº de pacientes en lista de espera) fue del 43% mientras que la remoción de lista de espera (por muerte o enfermedad avanzada) fue del 28%. La escasez de donantes es la principal limitante de esta actitud terapéutica.32 Veintidós de las instituciones participantes en este estudio indicaron entre 1 y 10 procedimientos anuales, siendo el alcohol y el HCV las etiologías más frecuentes. Dado que solo el 28% de los centros dispone de Unidad de Trasplante Hepático, interpretamos que los pacientes trasplantados son inicialmente evaluados en otras instituciones, de menor complejidad.
Frente a estos resultados surgen las siguientes consideraciones: a) la participación final (50% de los centros invitados) es baja. En futuras encuestas deberá reconsiderarse de manera crítica los tiempos, la forma y los destinatarios de futuros estudios con estas características. Una convocatoria más amplia y heterogénea podrá atenuar, aunque no evitar, el sesgo implícito en estos estudios; b) el alcohol y la infección por HCV dominan el espectro etiológico de la cirrosis en nuestro país; c) los enfoques terapéuticos y la infraestructura necesaria para efectivizarlos están disponibles en la mayor parte de las instituciones participantes, al menos en las de mayor complejidad. Podemos entonces afirmar que en las grandes áreas urbanas de Argentina existen centros de referencia para el tratamiento de las complicaciones de la cirrosis. Asumiendo la inexistencia de estas capacidades en áreas de menor población: ¿qué conducta debe adoptarse allí con estos pacientes? En nuestra opinión, sin ninguna duda, tras los cuidados iniciales y necesarios, los pacientes deben ser derivados a un centro de referencia.
Esta afirmación no es arbitraria y tiene sólidos fundamentos en la bibliografía. Estudios publicados hace ya casi dos décadas reportaban que, para cualquier patología y dentro de cualquier especialidad, la calidad de atención y los resultados de esta diferían significativamente entre generalistas y especialistas, favoreciendo los resultados finales a estos últimos.33 En el terreno específico de la cirrosis descompensada las diferencias favorecen la atención conjunta del generalista junto con el gastroenterólogo, respecto del generalista solo. Esta asociación se tradujo en una menor estadía hospitalaria e inferiores costos de internación, junto con una menor tasa de readmisión y mortalidad a los 30 días.34 Existe consenso acerca de que la evolución del conocimiento y la creciente complejidad de las estrategias terapéuticas requieren un equipo multidisciplinario, liderado por un hepatólogo.35
No obstante, el conocimiento de la existencia de guías y la facilidad para acceder a su contenido, la adherencia a sus pautas es variable.36 Sin embargo, hay otros factores que influyen en la evolución de las complicaciones de la cirrosis: la gravedad de estos episodios y la creciente incidencia de las infecciones, ambos determinantes de las elevadas cifras de mortalidad, aun en centros de filiación académica.37-40
En síntesis, los resultados de este estudio muestran una elevada disponibilidad de recursos humanos e infraestructura para el manejo convencional de las complicaciones de la cirrosis, habiendo acceso a recursos no convencionales en una minoría de ellos. Todos se encuentran localizados en áreas urbanas y hacia ellos deberían ser referenciados los pacientes en las circunstancias analizadas.
Sostén financiero. Este trabajo fue realizado con un subsidio otorgado por la Federación Argentina de Gastroenterología (FAGE).
Referencias
- Ray Kim W, Brown RS Jr., Terrault NA, El-Serag H. Burden of liver disease in the United States: Summary of a workshop. Hepatology 2002; 36: 227-242.
- Asrani SK, Larson JL, Yawn B, Therneau TM, Ray Kim W. Underestimation of liver-related mortality in the United States. Gastroenterology 2013; 145: 375-382.
- Blachier M, Leleu H, Peck-Radosavljevic M, Valla DC, Roudot- Thoraval F. The burden of liver disease in Europe: A review of available epidemiological data. J Hepatol 2010; 58: 593-608.
- AASLD Practice Guidelines. Management of adult patients with ascites due to cirrhosis: An update. Hepatology 2009; 49: 2087-2107.
- European Association for the Study of the Liver. EASL clinical practice guidelines on the management of ascites, spontaneous bacterial peritonitis, and hepatorenal syndrome in cirrhosis. J Hepatol 2010; 53: 397-417.
- AASLD Practice Guidelines. Prevention and management of gastroesophageal varices and variceal haemorrhage in cirrhosis. Hepatology 2007; 46: 922-938.
- De Franchis R; Baveno V Faculty. Expanding consensus in portal hypertension. Report of the Baveno VI Consensus Workshop: stratifying risk and individualizing care for portal hypertension. J Hepatol 2015; 63: 743-752.
- Jalan R, Fernández J, Wiest R, Schnabl B, Moreau R, Angeli P, Stadlbauer V, Gustot T, Bernardi M, Canton R, Albillos A, Lammert F, Wilmer A, Mookerjee R, Vila J, García-Martínez R, Wendon J, Such J, Córdoba J, Sanyal A, García-Tsao G, Arroyo V, Burroughs A, Gines P. Bacterial infections in cirrhosis: A position statement based on the EASL Special Conference 2013. J Hepatol 2014; 60: 1310-1324.
- Wong F, Nadim MK, Kellum JA, Salerno F, Bellomo R, Gerbes A, Angeli P, Moreau R, Davenport A, Jalan R, Ronco C, Genyk Y, Arroyo V. Working party proposal for a revised classification system of renal dysfunction in patients with cirrhosis. Gut 2011; 60: 702-709.
- Vilstrup H, Amodio P, Bajaj J, Córdoba J, Ferenci P, Mullen KD, Weissenborn K, Wong P. AASLD Practice Guideline. Hepatic encephalopathy in chronic liver disease: 2014 Practice guideline by the American Association for the Study of Liver Diseases and the European Association for the Study of the Liver. Hepatology 2014; 60: 715-735.
- AASLD Practice Guideline. Management of hepatocellular carcinoma. Hepatology 2005; 42: 1208-1236.
- AASLD Practice Guideline. Management of hepatocellular carcinoma: An update. Hepatology 2011; 53: 1020-1022.
- Galbois A, Trompette ML, Das V, Boelle PY, Carbonell N, Thabut D, Housset C, Ait-Oufella H, Offenstadt G, Maury E, Guidet B. Improvement in the prognosis of cirrhotic patients admitted to an intensive care unit, a retrospective study. Eur J Gastroenterol Hepatol 2012; 24: 897-904.
- Schmidt ML, Barritt AS, Orman ES, Hayashi PH. Decreasing mortality among patients hospitalized with cirrhosis in the United States from 2002 through 2010. Gastroenterology 2015; 148: 967-977.
- Agresti A & Franklin C. Statistics: The art and science of learning from data. 3rd Edition; 2013. Pearson Publishing Ltd, London.
- Córdoba J, Blei AT. Brain edema and hepatic encephalopathy. Sem Liv Dis 1996; 16: 271-280.
- Arroyo V. Pathophysiology, diagnosis and treatment of ascites in cirrhosis. Ann Hepatol 2002; 1: 72-79.
- Groszmann RJ, Abraldes JG. Portal hypertension: from bedside to J Clin Gastroenterol 2005; 39: S125-S130.
- Bonnel AR, Bunchorntavakul C, Reddy KR. Immune dysfunction and infections in patients with cirrhosis. Clin Gastroenterol Hepatol 2011; 9: 727-738.
- Mehta G, Gustot T, Mookerjee RP. Inflammation and portal hypertension. The undiscovered country. J Hepatol 2014; 61: 155-163.
- Kirstein MM, Vogel A. The pathogenesis of hepatocellular carcinoma. Dig Dis 2014; 32: 545-553.
- Sharma P, Sarin S. Improved survival in the patients with variceal bleed. International Journal of Hepatology 2011; 1-7.
- García-Tsao G, Abraldes JG, Berzigotti A, Bosch J. Portal hypertensive bleeding in cirrhosis: risk stratification, diagnosis, and management: 2016 Practice Guidance by the American Association for the Study of Liver Diseases. Hepatology 2017; 65: 310-335.
- Gines P, Quintero E, Arroyo V, Terés J, Bruguera M, Rimola A, Caballería J, Rodes J, Rozman C. Compensated cirrhosis: Natural history and prognostic factors. Hepatology 1987; 7: 122-128.
- Runyon B. Management of adult patients with ascites due to cirrhosis: An update. Hepatology 2009; 49: 2087-2107.
- Romero-Gómez M, Ba F, García-Valdecasas MS, García E, Aquilar-Reina J. Subclinical hepatic encephalopathy predicts the development of overt hepatic encephalopathy. Am J Gastroenterol 2001; 96: 2718-2723.
- Rakoski MO, McCammon RJ, Piette JD, Iwashyna TJ, Marrero JA, Lok AS, Langa KM, Volk ML. Burden of cirrhosis on older Americans and their families: analysis of the health and retirement study. Hepatology 2012; 55: 184-191.
- Bruix J, Sherman M. AASLD Practice Guideline. Management of hepatocellular carcinoma: An update. Hepatology 2011; 53: 1020-1022.
- Heimbach J, Kulik LM, Finn R, Sirlin C, Abecassis M, Roberts LR, Zhu A, Murad MH, Marrero J. AASLD Guidelines for the treatment of hepatocellular carcinoma. Hepatology 2018; 67: 358-380.
- Fassio E, Míguez E, Soria S, Palazzo F, Gadano A, Adrover R, Landeira G, Fernández N, García D, Barbero R, Perelstein G, Ríos B, Isla R, Civetta E, Pérez Ravier R, Bárzola S, Curciarello J, Colombato LA, Jmeniltzky A. Etiology of hepatocellular carcinoma in Argentina: results of a multicenter retrospective study. Acta Gastroenterol Latinoam 2009; 39: 47-52.
- EASL Clinical Practice Guidelines: Liver Trasplantation. J Hepatol 2016; 64: 433-485.
- Ruf A, Cejas NG, de Santibáñez E, Villamil FG en representación de la Sociedad Argentina de Trasplantes. Consenso de trasplante hepático. Acta Gastroenterol Latinoam 2016; 46: 230-236.
- Harrold LR, Field TS, Gurwitz JH. Knowledge, patterns of care, and outcomes of care for generalists and specialists. J Gen Intern Med 1999; 14: 499-511.
- Bini EJ, Weinshel EH, Generoso R, Salman L, Dahr G, Pena- Sing I, Komorowski T. Impact of gastroenterology consultation on the outcomes of patients admitted to the hospital with decompensated cirrhosis. Hepatology 2001; 34: 1089-1095.
- Mellinger JL, Volk ML. Multidisciplinary management of patients with cirrhosis: A need for care coordination. Clin Gastroenterol Hepatol 2013; 11: 217-223.
- Kanwal F, Kramer JR, Buchanan P, Asch SM, Assioun Y, Bacon BR, Li J, El-Serag H. The quality of care provided to patients with cirrhosis and ascites in the Department of Veterans Affairs. Gastroenterology 2012; 143: 70-77.
- Volk LM, Tocco RS, Bazick J, Rakoski MO, Lok AS. Hospital readmissions among patients with decompensated cirrhosis. Am J Gastroenterol 2012; 107: 247-252.
- Singal AK, Salameh H, Kamath PS. Prevalence and in-hospital mortality trends of infections among patients with cirrhosis: a nationwide study of hospitalised patients in the United States. Aliment Pharmacol Ther 2014; 40: 105-112.
- Mellinger JL, Richardson GR, Mathur AK, Volk ML. Variation among United States hospitals in inpatient mortality for cirrhosis. Clin Gastroenterol Hepatol 2015; 13: 577-584.
- Bajaj JS, Reddy KR, Tandon P, Wong F, Kamath PS, García- Tsao G, Maliakkal B, Biggins SW, Thuluvath PJ, Fallon MB, Subramanian RM, Vargas H, Thacker LR, O’Leary JG. The 3-month readmission rate remains unacceptably high in a large North American cohort of patients with cirrhosis. Hepatology 2016; 64: 200-208.
Correspondencia: Julio D Vorobioff
Morrison 8750. Servicio de Gastroenterología y Hepatología, Hospital Provincial del Centenario. 2000 Rosario, Santa Fe
Correo electrónico: vorodiez@fibertel.com.ar jdvorobioff@hotmail.com
Acta Gastroenterol Latinoam 2018;48(4):284-295
 Revista ACTA Órgano Oficial de SAGE
Revista ACTA Órgano Oficial de SAGE