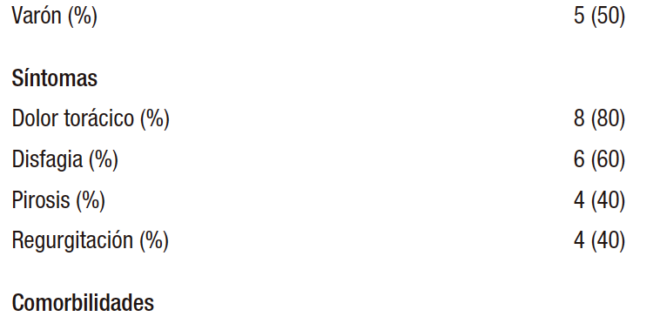Harumi Hashimoto ID· Tatiana Uehara ID· Juan Montero ID· Liria Martinez ID· Esteban González Ballerga ID· Adriana Tevez ID
Hospital de Clínicas José de San Martín, Universidad de Buenos Aires.
Ciudad Autónoma de Buenos Aires, Argentina.
Acta Gastroenterol Latinoam 2022;52(2):258-263
Recibido: 02/05/2022 / Aceptado: 12/06/2022 / Publicado online el 27/06/2022 / https://doi.org/10.52787/agl.v52i2.204
Resumen
Introducción. El esófago hipercontráctil constituye un espectro de trastornos motores esofágicos que, de acuerdo con la clasificación de Chicago v4.0, se caracterizan por la presencia de ondas peristálticas hipercontráctiles, con una presión de relajación integrada normal en la manometría de alta resolución y síntomas clínicamente relevantes, como disfagia y/o dolor torácico no cardiogénico. Es una entidad relativamente nueva, de la que existen, hasta el momento, escasas publicaciones referidas a la población latinoamericana. Objetivo. El objetivo del presente trabajo es determinar la prevalencia del esófago hipercontráctil según la Clasificación de Chicago v3.0 y 4.0, describiendo las características manométricas, demográficas y clínicas de este último grupo de pacientes. Material y métodos. Se analizaron las manometrías esofágicas de alta resolución realizadas desde enero del 2012 hasta diciembre del 2021 en la sección de Neurogastroenterología del Hospital de Clínicas José de San Martín en la ciudad de Buenos Aires, Argentina.
Resultados. Se analizaron 1075 manometrías esofágicas de alta resolución, de las cuales 13 (1,20%) cumplieron con los criterios diagnósticos de esófago hipercontráctil en base a la Clasificación de Chicago v3.0 y 10 (0,93%) con la Clasificación de Chicago v4.0. La relación hombre: mujer fue 1:1. La mediana de edad fue 66,5 años (rango: 48-78 años). El síntoma más frecuente fue dolor torácico (80%), seguido por disfagia esofágica (60%). La mediana de contractilidad distal integrada fue 8.023 mmHg/s/cm (rango: 30-26.500 mmHg/s/cm). La mediana de la presión de relajación integrada fue 12 mmHg (rango: 4-20 mmHg). En relación con el tratamiento recibido, el 70% respondieron a inhibidores de la bomba de protones, 20% a la amitriptilina y 10 % a la inyección de toxina botulínica. Conclusión. El esófago hipercontráctil presenta una baja prevalencia en nuestro medio. La proporción de afectación según sexo fue igual. La aplicación de la nueva v4.0, al estar contextualizada en un espectro clínico, disminuye la prevalencia de esta entidad poco frecuente.
Palabras claves. Esófago hipercontráctil, manometría de alta resolución, disfagia, dolor torácico, Clasificación de Chicago v3.0, Clasificación de Chicago v4.0.
Hypercontractile Esophagus: Prevalence, Clinical and Manometric Characteristics in a Latin American Population
Summary
Introduction. Hypercontractile esophagus constitutes a spectrum of esophageal motor disorders that, according to the Chicago Classification v4.0, are characterized by the presence of hypercontractile peristaltic waves, with normal integrated relaxation pressure in high-resolution manometry and clinically relevant symptoms, such as dysphagia and/or non-cardiogenic chest pain. It is a relatively new entity, of which there are, until now, few publications referring to the Latin American population. Aim. The aim of this study is to determine the prevalence according to the Chicago Classification v3.0 and 4.0, describing the manometric, demographic and clinical characteristics of this last group of patients. Material and method. High-resolution esophageal manometries performed from January 2012 to December 2021 in the Neurogastroenterology section of the Hospital de Clínicas José de San Martín in Buenos Aires, Argentina, were analyzed. Results. A total of 1,075 high-resolution esophageal manometries were analyzed, of which 13 (1.20%) met the diagnostic criteria for hypercontractile esophagus based on the Chicago Classification v3.0 and 10 (0.93%) with the Chicago Classification v4.0. The male: female ratio was 1:1. The median age was 66.5 years (range: 48-78 years).
The most frequent symptom was chest pain (80%), followed by esophageal dysphagia (60%). The median integrated distal contractility was 8,023 mmHg/s/cm (range: 30-26,500 mmHg/s/cm). The median integrated relaxation pressure was 12 mmHg (range: 4-20 mmHg). Regarding the treatment received, 70% responded to proton pump inhibitor, 20% to amitriptyline and 10% to botulinum toxin injection. Conclusion. Hypercontractile esophagus has a low prevalence in our setting. The proportion of involvement according to sex was equal. The application of the new v4.0, being contextualized in a clinical spectrum, reduces the prevalence of this rare entity.
Keywords. Hypercontractile esophagus, high-resolution manometry, dysphagia, chest pain, Chicago Classification v3.0, Chicago Classification v4.0.
Abreviaturas
EH: Esófago hipercontráctil.
DCI: Contractilidad distal integrada (según siglas en inglés).
IRP: Presión de relajación integrada (según siglas en inglés).
HRM: Manometría de alta resolución (según siglas en inglés).
EEI: Esfínter esofágico inferior.
ERGE: Enfermedad por reflujo gastroesofágico.
IBP: Inhibidor de la bomba de protones.
VEDA: Videoendoscopía digestiva alta.
Introducción
El “esófago hipercontráctil” (EH) es un conjunto de trastornos motores esofágicos descripto por primera vez en el año 2012. De acuerdo con la clasificación de Chicago v3.0, se caracterizaba por la presencia de al menos 20% de las degluciones con una contractilidad distal integrada (DCI) mayor a 8000 mmHg/s/cm y una latencia distal normal. La Clasificación de Chicago v4.0 definió al esófago hipercontráctil como la presencia de al menos 20% de las degluciones con una DCI mayor a 8000 mmHg/s/cm, con una presión de relajación integrada (IRP) normal en la manometría de alta resolución (HRM) y síntomas clínicamente relevantes, como disfagia y/o dolor torácico no cardiogénico.1 El esófago de Jackhammer, definido como tal en la versión Chicago 3.0, en la última clasificación corresponde al subgrupo de esófago hipercontráctil, con contracciones vigorosas en múltiples picos.
La fisiopatología del EH no se conoce del todo. Algunos estudios sugieren que se encuentra asociado con la enfermedad por reflujo gastroesofágico (ERGE) y la esofagitis eosinofílica; otros casos se consideran idiopáticos. Se postula que existe una actividad colinérgica excesiva y una falla en las neuronas inhibitorias nitrinérgicas en la inervación muscular, que llevan a la hipercontractilidad esofágica.2-7 Los síntomas más frecuentes son: disfagia, dolor torácico, regurgitación y pirosis.2,5
Actualmente, el tratamiento de esta entidad no está bien definido. Dentro del tratamiento farmacológico se encuentran los relajantes del músculo liso, los bloqueantes de canales de calcio y los inhibidores de la 5 fosfodiesterasa, que generan una reducción de la presión del esfínter esofágico inferior y de la amplitud de las contracciones esofágicas.4 Los inhibidores de la bomba de protones (IBP) también pueden utilizarse, teniendo en cuenta la alta prevalencia de ERGE en pacientes con EH.7 Los antidepresivos en bajas dosis son otra opción descripta para la disminución del dolor torácico. La terapia endoscópica (inyección de toxina botulínica en el cuerpo del esófago, dilatación neumática y miotomía endoscópica peroral) se utiliza con el objetivo de disminuir el vigor de las contracciones esofágicas en pacientes con síntomas refractarios.4
El objetivo del presente trabajo es determinar la prevalencia del EH en base a la Clasificación de Chicago v3.0 y 4.0 y describir las características manométricas, demográficas y clínicas encontradas.
Material y métodos
Se analizaron las HRM realizadas desde enero del 2012 hasta diciembre del 2021, en la sección de Neurogastroenterología del Hospital de Clínicas José de San Martín en la ciudad de Buenos Aires, Argentina.
Las manometrías (Laborie/Diversatek system®) fueron realizadas con 8 horas de ayuno, sin consumo de medicación que pudiera alterar la motilidad esofágica en la semana previa al estudio, como anticolinérgicos, opioides, bloqueantes cálcicos, nitratos o proquinéticos. Se empleó un catéter de estado sólido con 36 sensores. Se realizaron 10 degluciones de solución fisiológica, en posición supina. Cuando fueron necesarias (tragos viscosos o sólidos, degluciones rápidas múltiples) se realizaron pruebas complementarias.
La base de datos se recopiló en Excel, incluyendo variables manométricas, clínicas y demográficas.
Los datos categóricos y continuos fueron presentados como proporción, mediana y rango, respectivamente.
Para el diagnóstico de EH, según la clasificación de Chicago v3.0, se consideró a aquellos que presentaron ≥ 20% de las degluciones hipercontráctiles (DCI> 8000 mmHg/s/cm) y latencia distal normal y, según la Clasificación de Chicago v4.0, a aquellos que presentaron ≥ 20% de degluciones hipercontráctiles (DCI > 8.000 mmHg/s/cm), IRP normal y síntomas clínicamente relevantes como disfagia y/o dolor torácico no cardiogénico. Además, se clasificó al EH en 3 subtipos: contracciones esofágicas en pico simple, en pico múltiple (esófago de Jackhammer) y contracción vigorosa del esfínter esofágico inferior.
Resultados
Se analizaron 1075 HRM, de las cuales 15 (1,20%) cumplieron criterios diagnósticos de EH en base a la Clasificación de Chicago v3.0 y 10 (0,93%) con la Clasificación de Chicago v4.0. A su vez, de acuerdo a los subtipos de EH, se observó que 6 (60%) presentaban contracciones esofágicas en picos simples, 4 (40%) en picos múltiples (esófago de Jackhammer) y no se identificaron pacientes con contracciones vigorosas del esfínter esofágico inferior.
La tabla 1 muestra características demográficas y comorbilidades de los pacientes con EH. La mediana de edad fue de 66,5 años (rango 48-78 años). La relación hombre: mujer fue 1:1. El síntoma más frecuente fue dolor torácico, en un 80% (n = 8), seguido por disfagia esofágica en el 60% de los casos (n = 6), pirosis en el 40% (n = 4) y regurgitación en un 40% (n = 4). Debemos resaltar que algunos pacientes presentaron más de un síntoma. Las comorbilidades observadas fueron las siguientes: enfermedad cardiovascular 30% (n = 3), esclerodermia 20% (n = 2) y tabaquismo 20% (n = 2).
Tabla 1. Características demográficas y comorbilidades. Total n = 10 (%)

En la tabla 2, se observan las características manométricas. La mediana de DCI fue de 8023 mmHg/s/cm. La mediana del porcentaje de ondas hipercontráctiles mayores o iguales a 8000 mmHg/s/cm fue 35% (rango 20-70 mmHg/s/cm). La mediana del IRP fue de 12 mmHg (rango 4-20 mmHg) y la mediana de presión del EEI fue de 20 mmHg (rango 11-53).
Tabla 2. Características manométricas

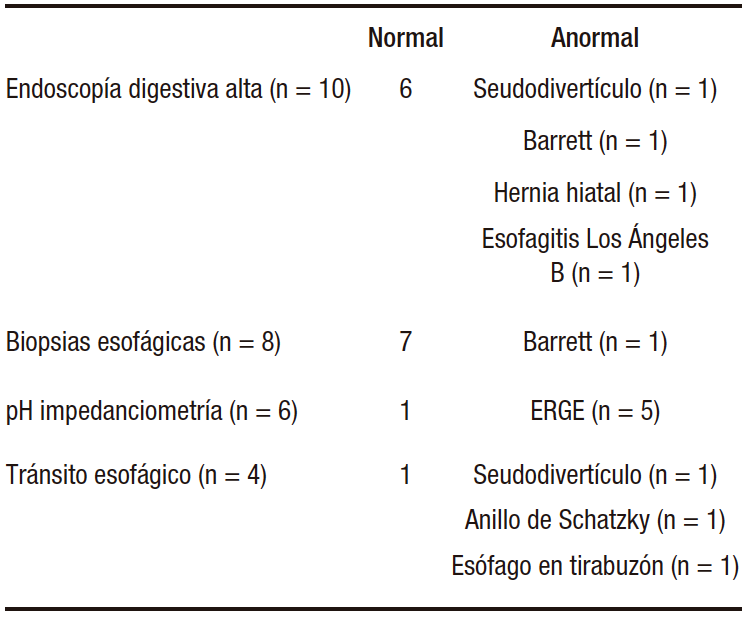
En la tabla 3 se observan los resultados de otros estudios complementarios realizados en los pacientes con EH. De los 10 pacientes, en 6 se realizó pH impedanciometría off IBP y 5 (90%) presentaron reflujo ácido patológico. En el 40% de los pacientes, se realizó tránsito esofágico minutado, observándose en ellos: seudodivertículo (n = 1), anillo de Schatzky (n = 1) y esófago en tirabuzón (n = 1); el restante fue normal (n = 1). En todos los pacientes, se realizó una videoendoscopía digestiva alta (VEDA) evidenciando los siguientes resultados anormales: seudodivertículo (n = 1), hernia hiatal (n = 1), esofagitis Los Ángeles B (n = 1) y esófago de Barrett (n = 1).
Se realizaron biopsias esofágicas en 8 pacientes: en un paciente se informó esófago de Barrett sin displasia y, en todos los casos, se descartó esofagitis eosinofílica.
Tabla 3. Estudios complementarios
Todos los pacientes (n = 10) recibieron tratamiento con IBP a doble dosis por un período mínimo de 2 meses, y 70% (n = 7) presentó mejoría de los síntomas. Los pacientes que no respondieron a IBP (30%, n = 3) presentaron dolor torácico como síntoma dominante. Dos de los mismos fueron tratados con amitriptilina (12,5 mg/día) y uno recibió una inyección de toxina botulínica en el cuerpo del esófago, con mejoría sintomática. (Tabla 4)
La prevalencia de EH en pacientes con dolor torácico (n = 97) fue 8,2% (n = 8) y, en aquellos con disfagia (n = 415) fue 1,4% (n = 6) (Tabla 5). Según los subtipos de EH se observó que la mayoría de los pacientes con contracciones en pico múltiple presentaron simultáneamente disfagia y dolor torácico, a diferencia de las contracciones en pico simple que presentaron únicamente disfagia o dolor.
Tabla 5. Prevalencia de EH según síntoma

Discusión
En Latinoamérica, los datos publicados sobre el EH son escasos. Los estudios previos fueron realizados en base a la clasificación de Chicago v3.0.3 La actualización realizada en la última versión de Chicago, publicada en 2020 agrega, a los criterios diagnósticos previos, el requisito de la presencia de síntomas como disfagia y/o dolor torácico, en cuyo contexto lo pacientes deben ser evaluados. Hasta donde llega nuestro conocimiento, el presente estudio es el primero en aportar información sobre el EH en una población latinoamericana utilizando los criterios diagnósticos de Chicago v4.0.1
La prevalencia del EH fue de 1,20% en base a la Clasificación de Chicago v3.0 y de 0.93% con la nueva Clasificación de Chicago v4.0. Nuestros datos surgen de un análisis retrospectivo, de un solo centro de atención terciaria donde se evalúan pacientes altamente seleccionados.
La prevalencia de EH reportada en Colombia por Hani y col, fue de 0.42%.3 Por otro lado, la prevalencia en series americanas y europeas fue de 1,5-4%.5,6 Estos trabajos son también retrospectivos, realizados en centros de atención terciaria, pero basados sólo en la clasificación de Chicago v3.0. La diferencia en la prevalencia encontrada por nuestro grupo con respecto a la de las series internacionales probablemente se deba a que con la Clasificación de Chicago v4.0 se excluyen a los pacientes que no presentan síntomas como disfagia y/o dolor torácico.
La relación hombre: mujer fue de 1:1, la cual difiere de la que se describe en la literatura, observándose mayormente esta patología en las mujeres, aunque no ha sido evaluada la razón por la cual sucede esto.3,4,5
La mediana de edad en pacientes con diagnóstico de EH fue de 66,5 años, coincidente con otros trabajos, cuyo promedio de edad fue de 62 años.6
Los síntomas más comunes fueron: dolor torácico (80%) y disfagia esofágica (60%). Esto coincide con los hallazgos reportados en la literatura.3,4,5,6
Dentro de las comorbilidades asociadas se observó que 2 (20%) de los pacientes presentaban esclerodermia sistémica. Este dato fue similar al trabajo de Clèment M y col.4 donde coincidentemente 2 (20%) de los pacientes presentaban como comorbilidad la esclerodermia. En esta enfermedad reumatológica, la contracción esofágica se encuentra generalmente disminuida o incluso ausente. No conocemos un mecanismo fisiopatológico que explique este hallazgo en pacientes con esclerodermia.
El 90% de los pacientes que realizó monitoreo de pH (n = 6) presentó ERGE (n = 5), lo que indica una posible asociación entre la ERGE y el EH.5 Esto sugiere que la mayoría de los pacientes con diagnóstico de EH se beneficiarían con el uso de IBP. A pesar de que no existe consenso respecto al tratamiento, algunos autores también estarían de acuerdo con utilizar como tratamiento inicial a los IBP en aquellos pacientes que presenten síntomas de ERGE o exposición ácida patológica. Esta terapia podría ser efectiva no solamente resolviendo los síntomas, sino también mejorarando el trastorno motor esofágico.10 Sin embargo, nuestros datos difieren con los publicados por el estudio de Philonenko S y col.11 donde el tratamiento con IBP en su serie tuvo una alta tasa de fracasos, observándose mejores resultados con las terapias endoscópicas que con las farmacológicas.
En nuestra serie, el 70% de los pacientes respondió a IBP, 20% a la amitriptilina y 10% a la inyección de toxina botulínica en el cuerpo del esófago.
En el metaanálisis de Wahba G y col.,12 donde se incluyeron 38 estudios en su mayoría de tipo prospectivo basados en Chicago v3.0, también se describe que la terapia endoscópica fue superior al tratamiento médico, específicamente la miotomía endoscópica peroral.
Finalmente, en 8 pacientes se realizaron biopsias, en las que se descartó esofagitis eosinofílica. Sin embargo, teniendo en cuenta que existen reportes en los cuales la resolución del EH se logró mediante el tratamiento con corticoides en pacientes con esofagitis eosinofílica,8,9 es relevante la toma de biopsias para investigar la presencia de esta patología en todos los casos.
Sería interesante como futuro trabajo analizar los diferentes factores intervinientes en aquellos pacientes con EH que no respondieron a IBP.
Nuestro estudio tiene limitaciones como su diseño retrospectivo, además de incluir un solo centro de atención terciaria, por lo que podría existir un sesgo de selección. Por lo antedicho, los datos podrían no ser extrapolables a otras poblaciones.
Conclusión
El EH es una patología con baja prevalencia en nuestro medio. La proporción de afectación según el sexo fue similar, y la mediana de edad fue 66,5 años. La aplicación de la nueva clasificación v4.0, al estar contextualizada en un espectro clínico, disminuye la prevalencia de esta entidad poco frecuente. Se observó con mayor proporción en pacientes que presentaron dolor torácico en comparación con los pacientes que presentaban disfagia. El patrón manométrico más frecuentemente encontrado fue de un solo pico, el cual se asoció a uno de los síntomas, a diferencia del patrón multipico (Jackhammer) que presentó simultáneamente dolor de pecho y disfagia. La mayoría de los pacientes presentó ERGE y respondieron favorablemente al tratamiento con IBP.
Consentimiento para la publicación. Para la confección de este manuscrito, se utilizaron datos anonimizados que no han distorsionado su significado científico.
Propiedad intelectual. Los autores declaran que los datos y las tablas presentes en el manuscrito son originales y se realizaron en sus instituciones pertenecientes.
Financiamiento. Los autores declaran que no hubo fuentes de financiación externas.
Conflicto de interés. Los autores declaran no tener conflictos de interés en relación con este artículo.
Aviso de derechos de autor
© 2022 Acta Gastroenterológica Latinoamericana. Este es un artículo de acceso abierto publicado bajo los términos de la Licencia Creative Commons Attribution (CC BY-NC-SA 4.0), la cual permite el uso, la distribución y la reproducción de forma no comercial, siempre que se cite al autor y la fuente original.
Cite este artículo como: Hashimoto H, Uehara T, Montero J y col. Esófago Hipercontráctil: prevalencia, características clínicas y manométricas en una población latinoamericana. Acta Gastroenterol Latinoam. 2022; 52(2):258-263. https://doi.org/10.52787/agl.v52i2.204
Referencias
- Yadlapat R, Kahrilas P, Fox M. Esophageal motility disorders on high-resolution manometry: Chicago classification version 4.0©. Neurogastroenterol Motil. 2021 January;33(1):e14058.
- Herregods TVK, Smout AJPM, Ooi JLS, et al. Jackhammer esophagus: Observations on a European cohort. Neurogastroenterol Motil; 29. Epub ahead of print April 2017. DOI: 10.1111/nmo.12975
- Hani A, Zuluaga C, Costa V, et al. “Jackhammer esophagus” (esófago en martillo hidráulico): prevalencia, características demográficas, clínicas y manométricas. Revista de Gastroenterología de México 2020;85:421-427.
- Clément M, Zhu WJ, Neshkova E, et al. Jackhammer Esophagus: From Manometric Diagnosis to Clinical Presentation. Canadian Journal of Gastroenterology and Hepatology 2019;2019:1-7.
- Roman S, Pandolfino JE, Chen J, et al. Phenotypes and clinical context of hypercontractility in high-resolution esophageal pressure topography (EPT). Am J Gastroenterol 2012; 107:37-45.
- Jia Y, Arenas J, Hejazi RA, et al. Frequency of Jackhammer Esophagus as the Extreme Phenotypes of Esophageal Hypercontractility Based on the New Chicago Classification. Journal of Clinical Gastroenterology 2016; 50:615-618.
- Achem SR, Vazquez-Elizondo G, Fass R. Jackhammer Esophagus: Current Concepts and Dilemmas. J Clin Gastroenterol 2021; 55:369-379.
- Amieva-Balmori M, Cano-Contreras AD, Remes-Troche JM. “Esófago en martillo neumático” y esofagitis eosinofílica. Rev Gastroenterol Mex 2015;80:217-219.
- Melchior C, Chiavelli H, Leroi A-M, et al. Recovery of a ‘Jackhammer Esophagus’ After the Treatment of an Eosinophilic Esophagitis. Official journal of the American College of Gastroenterology | ACG 2012;107:952.
- Prieto Ortiz R, Gómez Venegas A, Hani de Ardila A. Case Studies and Review of Jackhammer Esophagus. Rev Col Gastroenterol vol.31 no.3 Bogotá July/Sept. 2016
- Philonenko S, Roman S, Zerbib F, et al. Jackhammer esophagus: Clinical presentation, manometric diagnosis, and therapeutic results-Results from a multicenter French cohort. Neurogastroenterol Motil 2020;32:e13918.
- Wahba G, Bouin M. Jackhammer esophagus: A meta-analysis of patient demographics, disease presentation, high-resolution manometry data, and treatment outcomes. Neurogastroenterol Motil 2020;32:e13870.
Correspondencia: Harumi Hashimoto
Correo electrónico: harumi_hashi@hotmail.com
Acta Gastroenterol Latinoam 2022;52(2):258-263
 Revista ACTA Órgano Oficial de SAGE
Revista ACTA Órgano Oficial de SAGE