Marcelo F Vela ID
Profesor de Medicina y jefe de la unidad de Trastornos del esófago. Director de la residencia avanzada en Enfermedades Esofágicas.
División de Gastroenterología y Hepatología, Clínica Mayo.
Scottsdale, Arizona, Estados Unidos.
Acta Gastroenterol Latinoam 2021;51(3):248-251
Recibido: 12/07/2021 / Aceptado: 10/08/2021 / Publicado en www.actagastro.org el 27/09/2021 / https://doi.org/10.52787/gukw6642
Los años recientes, sobre todo en la última década, se han caracterizado por avances significativos en los conocimientos acerca de la fisiología y los trastornos de la función motora del esófago. Estos avances han sido posibles, en gran parte, gracias al desarrollo de métodos que, actualmente, permiten efectuar estudios refinados y detallados de la motilidad esofágica, incluyendo la manometría de alta resolución (HRM, por su sigla en inglés), la impedancia intraluminal multicanal (MII, por su sigla en inglés) y la sonda de imagen funcional luminal (EndoFLIP, por su sigla en inglés).
La clasificación de Chicago fue desarrollada para permitir un diagnóstico uniforme de los trastornos de la motilidad esofágica basándose en los hallazgos de la HRM y los avances relacionados a su análisis mediante las topografías de la presión esofágica. Esta clasificación se ha ido actualizando periódicamente para incorporar los nuevos conocimientos adquiridos a través de estudios y publicaciones que fueron surgiendo. Por otra parte, la MII facilita las mediciones del tránsito intraesofágico de bolos con distintas propiedades físicas (líquidos, viscosos, gaseosos o mixtos). El desarrollo de catéteres, que permiten realizar simultáneamente la MII en combinación con la HRM, ha hecho posible evaluar el impacto de la motilidad esofágica normal o anormal sobre el tránsito del bolo. En otras palabras, los estudios de HRM-MII hacen posible determinar si los trastornos motores de la clasificación de Chicago resultan en el tránsito adecuado o incompleto del bolo deglutido. Finalmente, la sonda de imagen funcional luminal es una nueva herramienta diagnóstica para evaluar la motilidad esofágica durante la endoscopía con sedación. Para realizar estudios de la EndoFLIP, se utiliza un balón con un transductor de presión y múltiples electrodos de planimetría de impedancia para detectar cambios en las áreas de sección transversal a lo largo del esófago y la unión esofagogástrica (UEG), lo que permite evaluar las propiedades biomecánicas del esófago incluyendo la distensibilidad de la UEG y la peristalsis secundaria inducida por distensión. Los hallazgos de la EndoFLIP complementan y a veces clarifican la información recabada por la HRM.
En el transcurso del último año, para resumir hallazgos recientes y actualizar recomendaciones acerca del diagnóstico de los trastornos de la motilidad esofágica, se publicaron dos documentos de suma importancia basados en las mejores evidencias disponibles a la fecha: la nueva clasificación de Chicago de los trastornos motores del esófago (publicada en enero del 2021), y el consenso latinoamericano de motilidad esofágica (publicado en noviembre del 2020). La nueva clasificación de Chicago (versión 4.0)1 actualiza el abordaje diagnóstico para los trastornos de la motilidad esofágica, por primera vez recomienda un protocolo estandarizado para la HRM que incorpora pruebas complementarias de provocación y propone el uso de la EndoFLIP para clarificar algunos de los trastornos de la motilidad esofágica. El Consenso Latinoamericano de Motilidad2 provee recomendaciones acerca de la realización y utilidad de los métodos diagnósticos para la evaluación de la función motora del esófago, incluyendo la manometría convencional y de alta resolución con sus pruebas complementarias, la MII para la valoración del tránsito esofágico y EndoFLIP para evaluar la distensibilidad de la UEG y la peristalsis secundaria. La clasificación de Chicago 4.0 y el consenso latinoamericano de motilidad esofágica se desarrollaron contemporáneamente y en forma paralela. Como es evidente al revisar las recomendaciones resumidas de los dos documentos (Tablas 1 y 2), el consenso latinoamericano corrobora algunos de los consejos de la clasificación de Chicago 4.0 y, en otras instancias, va más allá al avalar el uso de técnicas de evaluación y parámetros diagnósticos aún no endosados por Chicago 4.0, y que han quedado pendientes para considerarse en versiones futuras. En general y sin entrar en comparaciones detalladas, podemos decir que ambos recomiendan el uso de pruebas complementarias de provocación durante la HRM, reconocen el valor de los subtipos de acalasia para determinar la modalidad terapéutica más adecuada en esta enfermedad, avalan el uso de la HRM con protocolo posprandial para diagnosticar rumiación y apoyan el uso de la EndoFLIP como una herramienta de utilidad diagnóstica. Algunas recomendaciones del consenso latinoamericano que van más allá de lo dictado por Chicago 4.0 incluyen: el uso de la MII en combinación con la HRM como un método que provee información útil acerca del tránsito, retención y aclaramiento del bolo deglutido; y la utilidad de la respuesta a la prueba multitrago para predecir disfagia luego de la cirugía antirreflujo. Actualizar nuestros conocimientos acerca del diagnóstico de los trastornos de la motilidad esofágica mejora nuestra habilidad para evaluar y tratar a los pacientes con síntomas esofágicos que sugieren un trastorno motor del esófago. Los invito a leer cuidadosamente ambos documentos que son sumamente interesantes, informativos y poseen recomendaciones complementarias.
Tabla 1. Trastornos de la motilidad esofágica según la clasificación de Chicago versión 4.0
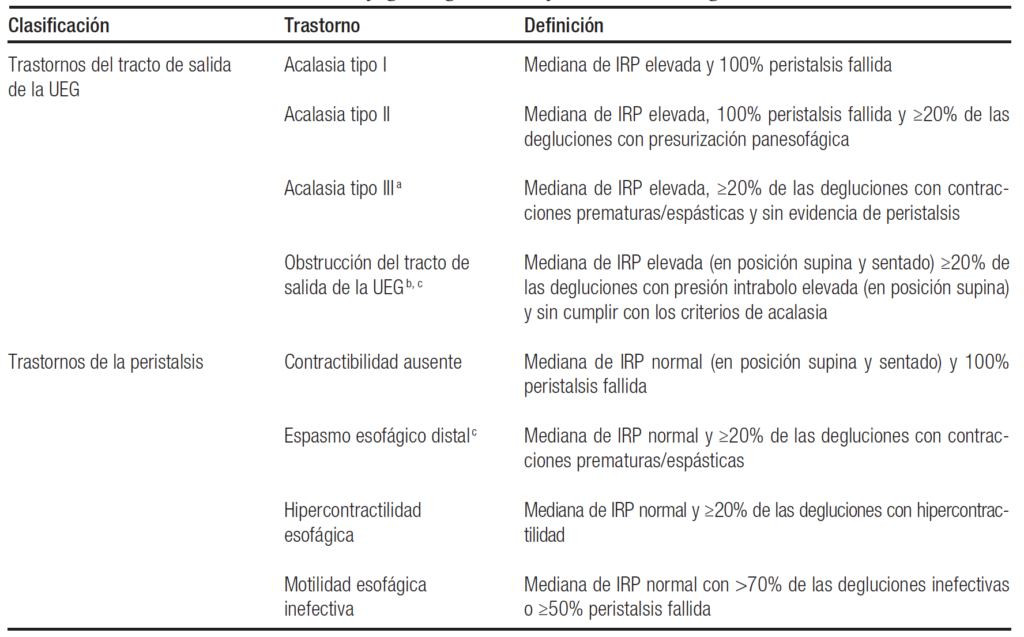
Unión esofagogástrica (UEG); presión de relajación integrada (IRP, por su sigla en inglés).
a En la CCv4.0, se reconoce que la distinción entre la acalasia tipo III y la EGJOO concluyente puede ser difícil y ambigua en la CCv3.0. La acalasia se define, en la última versión, por la ausencia del 100% de peristalsis que incluye las degluciones fallidas o prematuras; la acalasia tipo III no debe tener evidencia de peristalsis normal (degluciones normales o inefectivas).
b Los pacientes con obstrucción de la UEG y con evidencia de peristalsis cumplirían con los criterios estrictos de EGJOO y podrían tener características que sugieren acalasia u otros patrones de peristalsis definidos en los criterios utilizados para estos trastornos: EGJOO con rasgos espásticos (presencia de ≥ 20% de degluciones prematuras), EGJOO con hipercontractilidad, EGJOO con motilidad inefectiva o EGJOO sin evidencia de anormalidad de la peristalsis.
c Denotan patrones manométricos de relevancia clínica incierta. Un diagnóstico concluyente médicamente significativo requiere información adicional que puede incluir síntomas clínicamente relevantes o pruebas que apoyen el diagnóstico.
Tabla 2. Recomendaciones del consenso latinoamericano de motilidad

Propiedad intelectual. El autor declara que los datos y las tablas que figuran en el manuscrito son veraces. Asimismo, solicitó autorización y dio reconocimiento al autor original de las Tablas 1 y 2.
Aviso de derechos de autor
© 2021 Acta Gastroenterológica Latinoamericana. Este es un artículo de acceso abierto publicado bajo los términos de la Licencia Creative Commons Attribution (CC BY-NC-SA 4.0), la cual permite el uso, la distribución y la reproducción de forma no comercial, siempre que se cite al autor y la fuente original.
Cite este artículo como: Vela MF. El consenso latinoamericano de motilidad esofágica y la nueva clasificación de Chicago de los trastornos versión 4.0. Acta Gastroenterol Latinoam. 2021;51(3):248-51. https://doi.org/10.52787/gukw6642
Referencias
- Yadlapati R, Kahrilas PJ, Fox MR, Bredenoord AJ, et al. Esophageal motility disorders on high-resolution manometry: Chicago classification version 4.0. Neurogastroenterol Motil 2021;33(1):e14058.
- Olmos JA, Pandolfino JE, Piskorz MM, Zamora N, et al. Consenso Latinoamericano de motilidad esofágica. Acta Gastroenterol Latinoam 2020;50(S3):8-87. https://doi.org/10.52787/chky2615
Correspondencia: Marcelo F Vela
Correo electrónico: vela.marcelo@mayo.edu
Acta Gastroenterol Latinoam 2021;51(3):248-251
 Revista ACTA Órgano Oficial de SAGE
Revista ACTA Órgano Oficial de SAGE



