Gisela Ripari,1 Adolfo Wulfson,1 Claudio Guerrina,1 Herman Perroud2
1 Servicio de Gastroenterología. Hospital de Emergencias Clemente Álvarez – Posgrado de Gastroenterología y Hepatología, Facultad de Ciencias Médicas, UNR.
2 Instituto de Genética Experimental. Facultad de Ciencias Médicas, UNR – Consejo Nacional de Investigaciones Científicas y Técnicas (CONICET).
Rosario, Santa Fe, Argentina.
Acta Gastroenterol Latinoam 2017;47(4):269-276
Recibido: 13/12/2016 / Aprobado: 27/09/2017 / Publicado en www.actagastro.org el 18/12/2017
Resumen
Introducción. La coledocolitiasis se diagnostica con una combinación de pruebas de laboratorio y estudios por imagen. De acuerdo con esto, la ASGE propone estratificar a los pacientes en bajo, intermedio o alto riesgo de coledocolitiasis. El manejo subsiguiente variará dependiendo del nivel de riesgo del paciente. Objetivo. Correlacionar nuestros hallazgos por CPRE con los predictores de la guía de la ASGE para riesgo de coledocolitiasis. Materiales y métodos. Estudio retrospectivo observacional de CPRE realizadas en el HECA, desde enero de 2013 hasta agosto de 2014. Los pacientes incluidos se presentaban con criterio de OBEH. Se utilizó la guía de ASGE para establecer los predictores de coledocolitiasis. Resultados. Se evaluaron 201 estudios de CPRE, se incluyó 177 pacientes. Los 3 predictores más frecuentes del estudio fueron: alteración del hepatograma (96%), dilatación de la VBP (83%) y cálculo en VBP por ecografía (57%). El riesgo de coledocolitiasis se incrementó para los pacientes que presentaban litiasis en la VBP por ecografía (p < 0,001) y dilatación de la VBP por ecografía (p = 0,042). Se observó una asociación entre la presencia de coledocolitiasis en la CPRE y el grupo de riesgo (p < 0,003) y la presencia del número de factores de riesgo muy fuertes y fuertes con la presencia de coledocolitiasis por CPRE (p = 0,001 y p = 0,001, respectivamente). Conclusión. Nuestro estudio muestra que es necesario combinar los factores predictores de coledocolitiasis, como lo sugiere la guía de la ASGE. La inclusión de nuevos predictores será esencial para mejorar la clasificación de riesgo de los pacientes.
Palabras claves. Litiasis coledociana, colangiopancreatografía retrógrada endoscópica.
Correlation between predictors of coledocolithasis and findings of endoscopic retrospected colangiopancreatography. From guidelines to practice
Summary
Background. Choledocholithiasis is diagnosed with a combination of laboratory and imaging studies. According to this, the ASGE proposes to stratify the patient in low, intermediate or high risk of choledocholithiasis. Subsequent management will vary depending on the patient’s level of risk. Aim. To correlate our findings with ERCP with predictors of the ASGE guidelines for risk of choledocholithiasis. Materials and methods. Retrospective observational study of ERCP performed in the HECA, from January 2013 to August 2014. The included patients were presented with EHBO criteria. The ASGE guideline was used to establish predictors of choledocholithiasis. Results. Two-hundred-one ERCP studies were evaluated, 177 patients were included. The 3 most frequent predictors of the study were alteration of the hepatogram (96%), dilatation of PBD (83%) and lithiasis of PBD by ultrasound (57%). The risk of choledocholithiasis was increased for patients presenting PBD lithiasis (p ≤ 0.001) and dilation in PBD both by ultrasound (p = 0.042). There was an association between the presence of choledocholithiasis in ERCP and the risk group (p < 0.003) and the presence of very strong and strong risk factors with the presence of choledocholithiasis by ERCP (p = 0.001 and p = 0.001, respectively). Conclusion. Our study shows that it is necessary to combine the predictors of choledocholithiasis, as suggested by the ASGE guide. The inclusion of new predictors will be essential to improve the risk classification of patients.
Key words. Coledocolithioasis, retrograde cholangiopancreatography endoscopic.
Abreviaturas
CL: coledocolitiasis.
VBP: vía biliar principal.
EA: ecografía abdominal.
CPRM: colangiopancreatografía por resonancia magnética.
ECE: ecoendoscopía.
CPRE: colangiopancreatografía retrógrada endoscópica.
EE: esfinterotomía endoscópica.
ASGE: Sociedad Americana de Endoscopía Gastrointestinal.
HECA: Hospital de Emergencias «Dr. Clemente Álvarez».
OBEH: obstrucción biliar extrahepática.
TGO: transaminasa glutámico oxalacética.
TGP: transaminasa glutámico pirúvica.
FAL: fosfatasa alcalina.
La coledocolitiasis (CL) se define como la presencia de cálculos (litos) en los conductos biliares, y es la causa más común de obstrucción biliar. Aproximadamente el 5%- 22% de la población occidental tiene cálculos biliares, y los cálculos de la vía biliar principal (VBP) ocurren en el 8%- 20% de esos pacientes.1, 2 La prevalencia de la litiasis vesicular en la Argentina oscila alrededor del 20% de la población general.3
La mayoría de los cálculos en la VBP son el resultado de la migración de las piedras desde la vesícula biliar, y con menos frecuencia como consecuencia de la formación de los mismos in situ. Al menos 3% a 10% de los pacientes sometidos a colecistectomía tienen cálculos en la VBP.4
Los pacientes con sospecha de CL se diagnostican con una combinación de pruebas de laboratorio y estudios por imagen.5 El primer estudio de imagen obtenido es típicamente una ecografía abdominal (EA). Cuando los resultados de la ecografía no son suficientes para el diagnóstico, se debe considerar ampliar las técnicas diagnósticas y realizar una colangiopancreatografía por resonancia magnética (CPRM) o una ecoendoscopía (ECE).
Los pacientes sintomáticos con litiasis canalicular, de no ser tratados, tienen un alto riesgo de sufrir mayores complicaciones, como pancreatitis y/o colangitis. Aun así, y dadas las potenciales complicaciones graves de la misma, la terapia específica por lo general se indica independientemente de los síntomas.4
El manejo de los cálculos de la VBP ha evolucionado drásticamente en los últimos 30 años debido a los avances en las técnicas quirúrgicas. De hecho, la colecistectomía abierta ha sido reemplazada por la colecistectomía laparoscópica, con o sin exploración laparoscópica de la VBP. La endoscopía intervencionista también ha evolucionado en paralelo con esta »revolución quirúrgica», como indicación para la intervención y posibilidades terapéuticas.6
La colangiopancreatografía retrógrada endoscópica (CPRE) fue descripta por primera vez en 1974, y se convirtió de uso común en la década del 80, en sus comienzos como un procedimiento de diagnóstico, y con un enfoque terapéutico casi exclusivo durante las últimas tres décadas. Los avances tecnológicos en los métodos diagnósticos y terapéuticos mínimamente invasivos, como son la CPRE y la esfinterotomía endoscópica (EE), modificaron sustancialmente el planteamiento diagnóstico-terapéutico de la CL, ya que son el tratamiento de elección, mejorando el manejo no quirúrgico de las enfermedades biliares y pancreáticas, sobre todo en pacientes de edad avanzada o alto riesgo quirúrgico.7, 8 Con respecto a su sensibilidad y especificidad diagnóstica son superiores al 95%, a lo que se añade la posibilidad de tratar al paciente en el mismo momento.9
De acuerdo con las últimas recomendaciones, el tratamiento endoscópico se ha convertido en el tratamiento estándar de la litiasis canalicular, aunque en ciertas situaciones la exploración de la VBP durante la colecistectomía laparoscópica es una alternativa, sobre todo en centros quirúrgicos con experiencia.6
De acuerdo con los resultados de las pruebas de laboratorio, de la ecografía y la clínica del paciente, la Sociedad Americana de Endoscopía Gastrointestinal (ASGE) propone estratificar a los pacientes en bajo, intermedio o alto riesgo de CL. El manejo subsiguiente variará dependiendo del nivel de riesgo de cada paciente.10
El objetivo de este trabajo es correlacionar nuestros hallazgos por CPRE con los predictores de la guía de la ASGE para riesgo de CL y, en consecuencia, evaluar la aplicabilidad de dichos predictores en nuestro medio.
Material y métodos
Diseño del estudio
Se realizó un estudio retrospectivo observacional de todas las CPRE realizadas en el Hospital de Emergencias «Dr. Clemente Álvarez», desde enero de 2013 hasta agosto de 2014. Se trata de un efector público, de 3º nivel de complejidad. Las intervenciones fueron realizadas por dos operadores (AW y CG), con experiencia en el intervencionismo biliar endoscópico.
Los datos se recolectaron de los registros de informes de las CPRE realizada en ese período. Se incluyó a pacientes que ingresaban a la guardia del hospital con criterios de obstrucción biliar extrahepática (OBEH), basados en:
Clínica del paciente: dolor cólico, epigástrico sostenido, ictericia, colangitis (establecida por la tríada de Charcot-fiebre, dolor abdominal e ictericia) y sospecha de pancreatitis litiásica presentada como dolor epigástrico intenso irradiado con frecuencia a dorso.
Laboratorio: elevación de transaminasa glutámico oxalacética (TGO); transaminasa glutámico pirúvica (TGP), fosfatasa alcalina (FAL), gammaglutamiltranspeptidasa, bilirrubina sérica y amilasa pancreática.
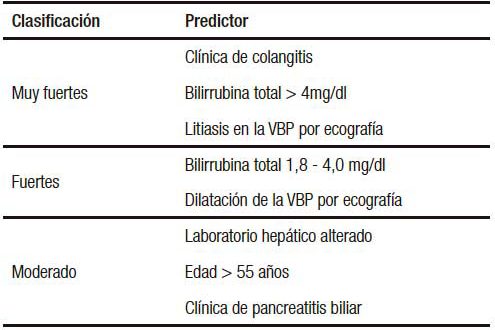
Criterios ecográficos: presencia de vesícula biliar, calibre de la vía biliar y la presencia de litiasis canalicular y/o vesicular. Se consideró dilatación del colédoco > de 6 mm con vesícula in situ y > de 8 mm en colecistectomizados. Todas las EA fueron realizadas en el mismo centro. En algunos pacientes el diagnóstico de litiasis canalicular se estableció por medio de colangiografía intraoperatoria luego de la colecistectomía. Se utilizó la guía de la ASGE para establecer los predictores de CL (Tabla 1).
Tabla 1. Predictores de riesgo de coledocolitiasis según la ASGE.

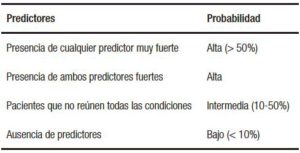
Predictores de CL: en base a la presencia de los predictores se asignó la probabilidad de CL. Aquellos pacientes con predictores fuertes o cualquier de los predictores muy fuertes fueron considerados de alto riesgo para CL. Pacientes con ausencia de alguno de los predictores fueron considerados de bajo riesgo y aquellos pacientes que no se podían catalogar en alto o bajo riesgo por no reunir los estándares fueron clasificados de riesgo intermedio (Tabla 2).
Tabla 2. Predictores y probabilidad de riesgo de coledocolitiasis.
Definiciones: se consideró clínica de colangitis a la presencia de la tríada de Charcot (fiebre, dolor abdominal e ictericia). El diagnóstico de los cálculos de la VBP por EA mediante la presencia de un foco ecogénico intraductal con sombra acústica.
Para la realización de las CPRE se utilizaron videoduodenoscopios Olympus. Todos los pacientes tenían el ayuno correspondiente. Se realizó sedación anestésica a cargo de un anestesiólogo. Se realizó esfinterotomía según técnica estándar o infundibulotomía, y se utilizaron canastilla de Dormia, catéter balón, canastillas litotriptoras y prótesis plásticas de diversas medidas para el manejo de las litiasis en cada caso en particular. La profilaxis antibiótica se administró de forma rutinaria. Todos los pacientes dieron su consentimiento informado por escrito para la realización del estudio.
Análisis estadístico y aspectos éticos
Se utilizaron pruebas paramétricas y no paramétricas según la variable en cuestión. Todos los datos disponibles se representan como frecuencias (porcentajes), estratificados en la presencia o ausencia de cálculos en la VBP por CPRE. Para evaluar las diferencias entre el grupo de pacientes estratificados por edad y sexo se utilizó la prueba de Chi2. Se utilizó regresión logística para evaluar los odds ratios entre cada uno de los predictores y la presencia de litiasis por CPRE. La presencia o ausencia de litiasis en la VBP por CPRE fue tratada como una variable dependiente. Por otra parte, se estudió la sensibilidad, especificidad, VPP y VPN de cada uno de los predictores. Los valores de p < 0,05 fueron considerados estadísticamente significativos. Para la evaluación todos los datos fueron calculados con SPSS 20.0 Statistical Software®.11
Se asegura la confidencialidad de los datos de archivo que se utilizarán en este proyecto (Ley de Habeas Data Nº 25326).
Resultados
Se evaluaron inicialmente 201 estudios de CPRE, de los cuales se excluyó a 24 pacientes con obstrucción de la vía biliar por patología neoplásica, por complicaciones quirúrgicas o pacientes externos de los cuales no se contaba con datos previos en el servicio. Los pacientes que se incluyeron se encontraban ingresados en el hospital.
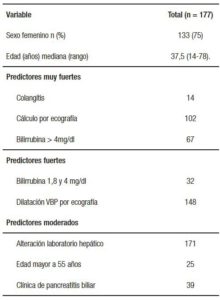
Se incluyó a 177 pacientes, 75% eran mujeres. La mediana de la edad fue 37 años (rango: 14-78). El análisis ajustado por sexo y edad no dio diferencias significativas entre hombres y mujeres. El 30% (n = 53) de los estudios de CPRE se realizaron por complicaciones vinculadas a la presencia de cálculos biliares: 39 (22%) por pancreatitis y 14 (8%) por colangitis. La pancreatitis fue más común en las mujeres; esta diferencia fue estadísticamente significativa (p = 0,05). El 70% restante fueron por sospecha de obstrucción biliar extrahepática (OBEH).
Con respecto al laboratorio hepático, observamos alteración en 171 pacientes. Los pacientes con valores de TGO aumentada fueron 135 (79%), de TGP 149 (87%), de FAL 146 (85%); de GGT 169 (99%), de amilasa 44 (26%) y de bilirrubina total 110 (64%).
El promedio de dilatación del colédoco diagnosticado por ecografía fue de 9,95 mm (rango: 4-18). El promedio de dilatación del colédoco diagnosticada al momento de realizar la CPRE fue de 9,5 mm (rango: 3-16). Ambas mediciones se correlacionaron significativamente (r = 0,78; p ≤ 0,00001).
Tanto la dilatación diagnosticada por ecografía, o por CPRE se asociaron significativamente con la presencia de lito en la VBP (p = 0,031 y p = 0,043, respectivamente).
Los predictores más frecuentes de la población en estudio fueron la alteración del hepatograma, la dilatación de la VBP y el cálculo en la VBP diagnosticado por ecografía (Tabla 3).
Tabla 3. Distribución de los factores de la guía de riesgo en la población estudiada.
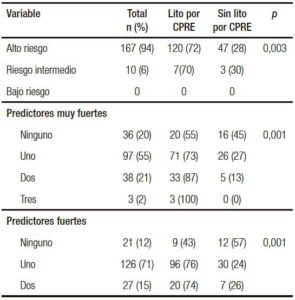
En nuestro grupo de pacientes, la visualización de litiasis en la VBP, así como la dilatación de la VBP por ecografía y la clínica de pancreatitis mostraron una diferencia estadísticamente significativa entre la presencia vs. la ausencia de CL en la CPRE (litiasis por ecografía, p < 0,0001; VBP dilatada, p < 0,0001; clínica de pancreatitis biliar, p = 0,001) (Tabla 4).
El riesgo de CL se incrementó para los pacientes que se presentaron con litiasis en la VBP por ecografía (OR: 12,05; IC95%: 3,27-44,33, p < 0,001) y dilatación de la VBP por ecografía (OR: 5,73; IC95%: 1,07-30,71, p = 0,042); sin embargo, se vio disminuido en los pacientes con clínica de pancreatitis (OR: 0,09; IC95%: 0,02-0,35, p = 0,001) (Tabla 4).
La sensibilidad y la especificidad de los predictores que mostraron asociación significativa fueron el predictor muy fuerte “litiasis en la VBP por ecografía” con una sensibilidad y una especificidad moderada. El predictor fuerte “dilatación de la VBP” tuvo una alta sensibilidad pero una baja especificidad, mientras que la “clínica de pancreatitis” tuvo una muy baja sensibilidad y una moderada especificidad para predecir litiasis. Los VPP fueron altos tanto para “litiasis en VBP por ecografía” como para “dilatación de VBP por ecografía”, siendo muy bajo en el caso de “clínica de pancreatitis” (Tabla 5).
Grupo de riesgo para CL
El 94% (n = 167) de los pacientes incluidos en este estudio fueron estratificados en el grupo de alto riesgo y 10/177 (6%) en riesgo intermedio. Del grupo de alto riesgo, el 72% (120/167) tuvieron litiasis confirmada por CPRE. La presencia de CL fue identificada en el 70% (7/10) de los pacientes de riesgo intermedio.
Se observó una asociación estadísticamente significativa entre la presencia de CL en CPRE y el grupo de riesgo (p < 0,003). Así como la presencia del número de factores de riesgo muy fuertes y fuertes se asociaron con la presencia de CL por CPRE (p = 0,001) (Tabla 6).
Tabla 4. Factores predictores y odds ratios para coledocolitiasis.
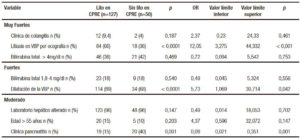
Tabla 5. Predictores: sensibilidad – especificidad – VPP – VPN.
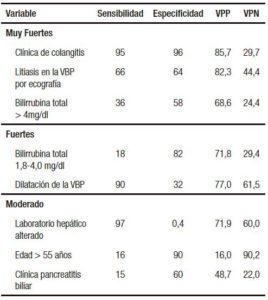
Tabla 6. Grupos de riesgo para coledocolitiasis. Análisis univariado.
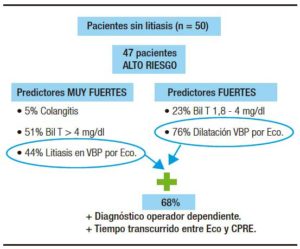
En contraposición, hubo 47 pacientes del grupo de alto riesgo y tres pacientes del grupo de riesgo intermedio en los que no se encontró litiasis, a los cuales se les realizó el procedimiento innecesariamente. En el análisis de dichos pacientes se encontró que el 68% de ellos tuvo un factor operador dependiente como la ecografía que los incorporó en los grupos de riesgo, lo cual también pudo estar sesgado por el tiempo transcurrido entre la realización de la ecografía y de la CPRE (Figura 1).
Discusión
Por su mayor invasividad y riesgo respecto de otras metodologías como el laboratorio y las imágenes, la CPRE ha quedado relegada en su rol en el diagnóstico de la CL. Hoy su función básicamente es terapéutica, donde sí tiene ventajas respecto de otras alternativas disponibles. Por lo tanto, cualquier opción no invasiva que mejore la sensibilidad y especificidad en el diagnóstico de la CL y que permita así reducir al mínimo posible el uso innecesario de la CPRE, dejará para esta su rol esencialmente terapéutico, en el que tiene la mejor relación riesgo/beneficio.
Según las guías de la ASGE, los pacientes de alto riesgo tienen > 50% de probabilidad de CL.10 En nuestro estudio, los pacientes estratificados como de alto riesgo con criterios ASGE tenían 72% de probabilidad de CL. Rubin y col. y Magalhaes y col. encontraron resultados similares al respecto con porcentajes cercanos al 80%.12
En nuestro grupo de pacientes solo la presencia de litiasis en la VBP por ecografía fue el predictor muy fuerte que se asoció a CL, al igual que la dilatación de la VBP (predictor fuerte). Sin embargo, la clínica de pancreatitis litiásica se asoció significativamente con un menor riesgo de CL (predictor moderado). Estos resultados son diferentes de los encontrados por Magalhaes y col. donde todos los predictores muy fuertes presentaron una asociación estadísticamente significativa con la presencia de CL.13
En nuestra muestra, la combinación de dos o tres de cualquiera de los predictores muy fuertes aumentó la probabilidad de CL en 86% y 100% respectivamente. Resultados similares fueron reportados por Rubin y col.12
La EA es el método de imágenes inicial más utilizado cuando el paciente presenta clínica sospechosa de litiasis vesicular. En nuestro estudio, la presencia de cálculos en la VBP detectada mediante EA presentó un OR de 12,05 para CL y se asoció significativamente a la presencia de litiasis por CPRE. Resultados similares se presentaron con la evaluación de la dilatación de la VBP, y la presencia de cálculos en la VBP. Por otra parte, el diámetro de la VBP tomado por EA y el tomado mediante CPRE se asoció significativamente, lo cual nos da un indicio de que el diámetro del colédoco tomado por ecografía es un excelente predictor de la medida tomada por CPRE. En este caso cabe destacar que las EA realizadas en nuestro centro están a cargo de un servicio formador de profesionales en diagnóstico por imágenes.
La sensibilidad para la detección de los cálculos de la VBP por EA oscila desde 20% a 80%.14, 15 La precisión diagnóstica de la EA es operador dependiente, y se ve influenciada por otras características del paciente, como la presencia de gas intestinal, sobrepeso y litos de muy pequeño tamaño.15
En nuestro estudio, la combinación de predictores fuertes (VBP dilatada por EA, bilirrubina total de 1,8 a 4,0 mg/dl) presentó un 74% de probabilidad de CL confirmada por CPRE. Ambos predictores fuertes presentaron una asociación estadísticamente significativa con la presencia de CL. Datos similares fueron publicados por otros autores.16, 17
Los odds ratio para CL en pacientes con dilatación dela VBP fue de 5,73, sin embargo, este hallazgo debe siempre interpretarse de acuerdo a las características del paciente, obesidad, sexo, edad.
Algunos estudios han reportado la utilidad de algunos parámetros de laboratorio hepático como predictores de cálculos biliares.17, 18 Sin embargo, en nuestro estudio los valores de bilirrubina total > 4 mg/dl, entre 1,8-4,0 mg/dl y la alteración del laboratorio hepático no mostraron un grado de asociación con la presencia de litos en la VBP, lo que va en desacuerdo con lo planteado por la guía de la ASGE.
A diferencia de lo que establece la guía de la ASGE, nuestros resultados mostraron que la clínica de pancreatitis litiásica se correlacionó inversamente con la presencia de CL en la CPRE (p = 0,001). Rubin y col. tampoco pudieron demostrar una asociación significativa.13 Por otra parte, Magalhaes y col. tampoco lo pudieron demostrar, en parte porque el tamaño del cálculo biliar en su muestra era demasiado grande, lo que limitaría su migración.13 Venneman y col. habían demostrado que los cálculos biliares pequeños son propensos a migrar y son los causales del cuadro clínico de pancreatitis.19 Por último, Sakai y col. al realizar una CPRE de manera temprana en ausencia de cuadros clínicos de pancreatitis o colangitis no demostraron que aportara beneficios.20 Este tema aún sigue siendo controversial y no hay resultados definitivos hasta el momento. Nuestro estudio mostró un grado de asociación inversa, pero hay varias limitaciones que podrían intervenir en ese resultado, como el número de pacientes, y el tiempo entre el diagnóstico y la realización de la CPRE (que no fue estudiado por no estar en los objetivos de este trabajo).
En nuestra población en estudio, la probabilidad de CL fue 70% (7/10) para los grupos de riesgo intermedio. Algunos autores han recomendado opciones menos invasivas para detectar la presencia de CL, como la CPRM o la ECE.21 Ambas técnicas han demostrado tener buena sensibilidad y especificidad, por lo que la elección se deberá basar en la disponibilidad, los costos y los factores de riesgo particulares del paciente.
En conclusión, nuestro estudio muestra que es necesario combinar los factores predictores de CL, según lo que sugiere la guía de la ASGE. La estratificación del riesgo de los pacientes en función de la probabilidad de la presencia de CL es muy útil para detectarla. Sin embargo, para los pacientes de riesgo alto e intermedio la especificidad fue baja (28%), con 50 pacientes con falso positivo, lo que significa que a una proporción significativa de pacientes se le realizó una CPRE innecesariamente. La inclusión de nuevos predictores o diferentes combinaciones de los predictores anteriores será esencial para mejorar la clasificación de los pacientes como de riesgo alto e intermedio, evitando la necesidad de otros estudios por imágenes más complejos y costosos.
Mientras tanto, y aun con sus falencias, las guías de la ASGE son de utilidad para la selección no invasiva de pacientes de riesgo que requieren de un intervencionismo endoscópico y/o quirúrgico.
Sostén financiero. No se cuenta con soporte financiero para este trabajo.
Referencias
- Ko CW, Lee SP. Epidemiology and natural history of common bile duct stones and prediction of disease. Gastrointest Endosc 2002; 56: S165-S169.
- Tazuma S. Gallstone disease: epidemiology, pathogenesis, and classification of biliary stones (common bile duct and intrahepatic). Best Pract Res Clin Gastroenterol 2006; 20:1075-1083.
- Palermo M, Berkowski DE, Córdoba JP, Verde JM, Giménez ME. Prevalence of cholelithiasis in Buenos Aires, Argentina. Acta Gastroenterol Latinoam 2013; 43: 98-105.
- Yoo KS, Lehman GA. Endoscopic management of biliary ductal stones. Gastroenterol Clin North Am 2010; 39: 209-227.
- Caddy GR, Tham TC. Gallstone disease: Symptoms, diagnosis and endoscopic management of common bile duct stones. Best Pract Res Clin Gastroenterol 2006; 20: 1085-1101.
- Karsenti D. Endoscopic management of bile duct stones: residual bile duct stones after surgery, cholangitis, and «difficult stones». J Visc Surg 2013; 150: S39-S46.
- Cotton PB, William CB. Colangiopancreatografía endoscópica retrógrada terapéutica. In: Cotton PBW, C.B., editor. Tratado práctico de endoscopia digestiva. 3ra ed. Barcelona: Científico- Técnica 1992: 151-199.
- Yamada T. Cálculos de las vías biliares y síndrome consecutivo a colecistectomía. Manual de Gastroenterología. México: McGraw- Hill Interamericana 2000: 644-654.
- Ostroff JW, La Verge JM. Endoscope and radiologie treatment of biliary disease. En: Feldman MFL, Sleisenger MH, editor. Sleisenger and Fordtran´s Gastrointestinal and liver disease: pathophysiology, diagnosis, management. Philadelphia: Elsevier Science 2003: 1167-1189.
- Committee ASoP, Maple JT, Ben-Menachem T, Anderson MA, Appalaneni V, Banerjee S, Cash BD, Fisher L, Harrison ME, Fanelli RD, Fukami N, Ikenberry SO, Jain R, Khan K, Krinsky ML, Strohmeyer L, Dominitz JA. The role of endoscopy in the evaluation of suspected choledocholithiasis. Gastrointest Endosc 2010; 71: 1-9.
- IBM-Corp. IBM SPSS Statistics for Windows. 21.0 ed. NY: IBM Corp: Armonk 2012.
- Rubin MI, Thosani NC, Tanikella R, Wolf DS, Fallon MB, Lukens FJ. Endoscopic retrograde cholangiopancreatography for suspected choledocholithiasis: testing the current guidelines. Dig Liver Dis 2013; 45: 744-749.
- Magalhaes J, Rosa B, Cotter J. Endoscopic retrograde cholangiopancreatography for suspected choledocholithiasis: From guidelines to clinical practice. World J Gastrointest Endosc 2015; 7: 128-134.
- Adamek HE, Weitz M, Breer H, Jakobs R, Schilling D, Riemann JF. Value of magnetic-resonance cholangio-pancreatography (MRCP) after unsuccessful endoscopic-retrograde cholangio-pancreatography (ERCP). Endoscopy 1997; 29: 741-744.
- Mandelia A, Gupta AK, Verma DK, Sharma S. The Value of Magnetic Resonance Cholangio-Pancreatography (MRCP) in the Detection of Choledocholithiasis. J Clin Diagn Res 2013; 7: 1941-1945.
- Prat F, Meduri B, Ducot B, Chiche R, Salimbeni-Bartolini R, Pelletier G. Prediction of common bile duct stones by noninvasive tests. Ann Surg 1999; 229: 362-368.
- Yang MH, Chen TH, Wang SE, Tsai YF, Su CH, Wu CW, Lui WY, Shyr YM. Biochemical predictors for absence of common bile duct stones in patients undergoing laparoscopic cholecystectomy. Surg Endosc 2008; 22: 1620-1624.
- Peng WK, Sheikh Z, Paterson-Brown S, Nixon SJ. Role of liver function tests in predicting common bile duct stones in acute calculous cholecystitis. Br J Surg 2005; 92: 1241-1247.
- Venneman NG, Buskens E, Besselink MG, Stads S, Go PM, Bosscha K, van Berge-Henegouwen GP, van Erpecum KJ. Small gallstones are associated with increased risk of acute pancreatitis: potential benefits of prophylactic cholecystectomy? Am J Gastroenterol 2005; 100: 2540-2550.
- Sakai Y, Tsuyuguchi T, Ishihara T, Yukisawa S, Ohara T, Tsuboi M, Ooka Y, Kato K, Katsuura K, Kimura M, Takahashi M, Nemoto K, Miyazaki M, Yokosuka O. Is ERCP really necessary in case of suspected spontaneous passage of bile duct stones? World J Gastroenterol 2009; 15: 3283-3287.
- Ledro-Cano D. Suspected choledocholithiasis: endoscopic ultrasound or magnetic resonance cholangio-pancreatography? A systematic review. Eur J Gastroenterol Hepatol 2007; 19: 1007-1011.
Correspondencia: Herman Perroud
Instituto de Genética Experimental, Facultad de Ciencias Médicas, UNR. Rosario, Santa Fe, Argentina
Tel: 341 153746205
Correo electrónico: haperroud@gmail.com
Acta Gastroenterol Latinoam 2017;47(4): 269-276
 Revista ACTA Órgano Oficial de SAGE
Revista ACTA Órgano Oficial de SAGE