Tatiana Noemí Uehara, Harumi Hashimoto, Federico Bazán, Adriana Tévez, Gladys Bravo, Sara Schaab, Juan Antonio Sordá
Hospital de Clínicas José de San Martín, Ciudad Autónoma de Buenos Aires, Argentina.
Acta Gastroenterol Latinoam 2021;51(2):196-202
Recibido: 10/05/2021 / Aceptado: 12/05/2021 / Publicado en www.actagastro.org el 21/06/2021 / https://doi.org/10.52787/ndni4913
Resumen
Introducción y objetivos. El diagnóstico adecuado del síndrome del intestino irritable es crítico, debido a su asociación con un deterioro en la calidad de vida y a los altos costos de atención médica. Nuestro objetivo fue el explorar la proporción de sujetos con diagnóstico del síndrome del intestino irritable, mediante los criterios de Roma IV, en un centro de atención terciaria y compararlos con los criterios diagnósticos previos. Material y métodos. Estudio descriptivo de corte transversal, en un centro de atención terciaria ubicado en Buenos Aires. Se incluyeron a los pacientes adultos que consultaron por síntomas abdominales y en los cuales se había excluido una patología orgánica. Se utilizó un cuestionario de síntomas gastrointestinales y se comparó la proporción de los pacientes con síndrome de intestino irritable, según los criterios de Roma IV, con la proporción de los que cumplían con los criterios anteriores (Manning, Roma I, II y III). Resultados. De 178 pacientes evaluados, el 58% cumplió con los criterios diagnósticos del síndrome del intestino irritable, utilizando los criterios de Roma IV. De estos, el 98% presentó el diagnóstico con los criterios de Roma III; el 76,7% con Roma II; el 93% con Roma I y 99% con Manning. El acuerdo diagnóstico fue muy bueno con Roma III (kappa = 0,87), bueno con Roma I (kappa = 0,76) y menor con Roma II (kappa = 0,73) y Manning (kappa = 0,66). Conclusiones. Se estableció un buen acuerdo diagnóstico entre Roma IV y los criterios previos, excepto con Roma II y Manning que fueron inferiores.
Palabras claves. Síndrome del intestino irritable, criterios diagnósticos, epidemiología.
Comparison of the Diagnostic Criteria for Irritable Bowel Syndrome in a Latin American Population. Descriptive Study from a Tertiary Care Center
Summary
Background and aims. The appropriate diagnosis of irritable bowel syndrome is critical due to its association with impaired quality of life and high health care costs. We aim to explore the proportion of subjects with irritable bowel syndrome by the Rome IV criteria at a tertiary care center and compare them with previous diagnostic criteria. Material and methods. We conducted a cross-sectional descriptive study in a tertiary care center located in Buenos Aires. There were included to the consecutive adult patients who consulted for abdominal disorders and in whom an organic pathology had been excluded. Subjects completed a gastrointestinal symptom questionnaire and the proportion of patients with IBS, according to Roma IV criteria, was compare with the proportion of those who met the previous criteria (Manning, Rome I, II and III). Results. Of 178 patients included, 58% met the diagnosis criteria for IBS using the Rome IV criteria. Of these, 98% were also Rome III positive, 76.7% IBS Rome II positive, 93% IBS Rome I positive and 99% IBS Manning positive. The agreement was very good with Rome III (kappa = 0.87), good with Rome I (kappa = 0.76) and good, but lower with Rome II (kappa = 0.73) and Manning (kappa = 0.66). Conclusions. Good diagnostic agreement was established between Rome IV and the previous IBS criteria, except with Rome II and Manning, which were lower.
Keywords. Irritable bowel syndrome, diagnostic criteria, epidemiology.
Abreviaturas
SII: Síndrome de intestino irritable.
SII-C: Síndrome de intestino irritable con constipación
dominante.
SII-D: Síndrome de intestino irritable con diarrea dominante.
SII-M: Síndrome de intestino irritable mixto.
SII-I: Síndrome de intestino irritable inclasificado.
DS: Desvío estándar.
Introducción
El síndrome de intestino irritable (SII) es el trastorno gastrointestinal más frecuente, con una prevalencia global del 7,6-10,8%; siendo del 11,7% la reportada en Argentina.1, 2
El adecuado diagnóstico y su manejo es crítico dado que genera un deterioro de la calidad de vida de los pacientes, así como un impacto económico negativo en el sistema de salud, no solo por su alta prevalencia, sino también por el desproporcionado uso de los recursos para arribar a su diagnóstico.3, 4
El síndrome de intestino irritable se define como una entidad intestinal funcional, en donde el dolor abdominal recurrente está asociado a las alteraciones en la defecación. Dichos síntomas deben haberse iniciado al menos 6 meses antes del diagnóstico y estar presentes desde hace 3 meses.5
El SII se clasifica en subtipos según el síntoma predominante: constipación (SII-C), diarrea (SII-D) y mixto (SII-M). Aquellos que no pudieran categorizarse en forma precisa como del subtipo diarrea, constipación o mixto, se categorizan como inclasificables (SII-I).5
El diagnóstico del SII no se realiza a través de pruebas específicas ni anormalidades estructurales, sino mediante criterios sintomáticos clínicos cuya última versión son los criterios de Roma IV.5
Las características clave para su diagnóstico son: la historia clínica, el examen físico, los exámenes del laboratorio mínimos y, cuando es clínicamente apropiado, otras pruebas diagnósticas específicas como la colonoscopía.5-7
Se han descripto varios mecanismos fisiopatológicos como la hiperalgesia visceral, las alteraciones de la motilidad intestinal, la disrupción de la barrera intestinal, un inadecuado procesamiento de las aferencias viscerales a nivel central y un bajo grado de inflamación intestinal. Estas variaciones estarían probablemente ligadas a factores genéticos y psicosociales.8-10
Los criterios diagnósticos han ido evolucionando desde el desarrollo inicial de Manning y colaboradores en 1978 basado en los síntomas.11-14
Con el fin de mejorar la exactitud diagnóstica y sistematizar los principios del SII, en 1989 empieza la publicación de los criterios de Roma I. Su problema (y, posteriormente, de Roma II) fue la generación de criterios diagnósticos muy estrictos para lograr un diagnóstico basado en normas clínicas y no por descarte, con el menor número posible de exámenes complementarios. Esto condujo a que dichos principios sean complicados, no se usaran en forma cotidiana y que, en la práctica médica, se continúe utilizando el diagnóstico y tratamiento empírico de esta enfermedad como en tantas otras entidades funcionales.12, 13
Con el mayor entendimiento de la sintomatología asociada a esta enfermedad, surgió la necesidad de revisar los principios de Roma III y se presentaron, a principios del año 2016, las nuevas normas diagnósticas denominadas criterios de Roma IV.5
Uno de los cambios que surgió, con respecto a Roma III, fue la eliminación del síntoma “discomfort”, habitualmente traducido en la literatura española como molestia, dado que es un término ambiguo que puede ser interpretado de múltiples maneras según el idioma del país donde se evalúe. Otra de las modificaciones fundamentales fue la frecuencia del dolor abdominal, que previamente debía ser de al menos tres veces por mes y actualmente la frecuencia mínima requerida es de una vez por semana. Por otra parte, dado que en un subgrupo de pacientes el dolor abdominal no solo no mejora con la defecación, sino que a veces empeora, se modificó la frase “mejoría con la defecación” a “relacionado con”. Y de igual manera, ya que no todos los pacientes con el SII presentaban el inicio del dolor abdominal directamente coincidente con un cambio en la frecuencia o forma de las heces, la palabra “inicio” presente en los criterios 2 y 3 de Roma III, fue cambiada por “asociado a”.5
Dado que los estudios comparativos de principios diagnósticos en América Latina son escasos y teniendo en cuenta la presencia de los nuevos criterios de Roma IV para el diagnóstico del SII, el objetivo de este estudio fue evaluar, en nuestro medio, la proporción de sujetos con diagnóstico del SII por criterios de Roma IV y compararlos con las normas diagnósticas previas (Manning, Roma I, II y III), como también evaluar el acuerdo diagnóstico entre ellos.
Material y métodos
Se realizó un estudio descriptivo de corte transversal, en la sección de Neurogastroenterología del Hospital de Clínicas José de San Martín en Buenos Aires desde febrero de 2017 hasta marzo de 2018. Se incluyeron en forma consecutiva a los pacientes adultos (≥ 21 años) que consultaban por síntomas intestinales y se excluyó una patología orgánica. Se les realizó una evaluación clínica, exámenes de laboratorio que incluyeron anticuerpos para la enfermedad celíaca y endoscopías (alta y baja) con biopsias, en el caso de ser necesario para excluir una enfermedad orgánica.
Los pacientes completaron un cuestionario basado en síntomas gastrointestinales (Anexo 1). La proporción de sujetos con un diagnóstico del SII, en base a los criterios de Roma IV,5 fue comparada con la proporción de pacientes con diagnóstico del SII por los principios previos (Manning, Roma I, II y III).12
Se clasificó el SII-D si el paciente refería heces según la escala de Bristol 6 o 7 > 25% de las deposiciones y Bristol 1 o 2 < 25% de las deposiciones; el SII-C cuando el paciente refería heces Bristol 1 o 2 > 25% de las deposiciones y Bristol 6 o 7 < 25% de las deposiciones; como el SII-M cuando el paciente refería heces Bristol 1 o 2 > 25% de las deposiciones y Bristol 6 o 7 > 25% de las deposiciones; y como subtipo SII-I cuando el paciente refería heces Bristol 1 o 2 < 25% de las deposiciones y Bristol 6 o 7 < 25% de las deposiciones.5
El protocolo del estudio fue aprobado por el comité de ética del hospital y todos los pacientes firmaron el consentimiento informado de forma previa a la inclusión en el estudio.
Definición del SII
Se definió a los pacientes con el SII según los criterios de Roma IV, con un dolor abdominal recurrente de, en promedio, al menos 1 día por semana en los últimos 3 meses, asociado a 2 o más de los siguientes principios:
a. relacionado con la defecación;
b. asociado con un cambio en la frecuencia de las heces;
c. asociado con un cambio en la forma (apariencia) de las heces.
Los criterios debían cumplirse durante los últimos 3 meses y los síntomas haber comenzado al menos 6 meses antes del diagnóstico.
Los pacientes fueron categorizados como SII según los principios de Manning, Roma I, II, y III resumidos en la Tabla 1.
Tabla 1. Criterios diagnósticos previos
Análisis estadístico
Para el análisis estadístico, se utilizó el programa STATA versión 12.0.
Los datos categóricos y continuos fueron presentados como proporción, media y desvío estándar, respectivamente.
Las variables categóricas, cuyos resultados estaban expresados en porcentuales, fueron analizadas con el test de χ2. Las variables continuas fueron analizadas con test de T (paramétrico).
El grado de acuerdo diagnóstico entre los diferentes criterios del SII se analizó con el coeficiente kappa de
Cohen, interpretando los valores de kappa ≥ 0,8 como muy buen acuerdo diagnóstico; entre 0,61 y 0,8 como bueno; 0,41 a 0,60 moderado; entre 0,21 y 0,40 pobre y menor a 0,21 como muy pobre.
Resultados
Durante el período de tiempo mencionado, se incluyeron a 178 pacientes, de los cuales 103 (57,8%) presentaban el SII utilizando los criterios de Roma IV, mientras que el resto correspondía a otros trastornos funcionales. En los pacientes con el SII con Romas IV, la media de edad fue 48,98 (± 17,4) años y el 81,5% era mujer. El subtipo del SII más frecuente fue el SII mixto (SII-M) con el 41%, el SII-diarrea (SII-D) alcanzó el 35% y el menos frecuente fue el SII-constipación (SII-C) en el 17%. El SII- inclasificado (SII-U) fue del 7% (Tabla 2).
Tabla 2. Características de la población y distribución de subtipos del SII con criterios de Roma IV
De los pacientes con el SII por criterios de Roma IV, el 98% también presentó un diagnóstico del SII utilizando los criterios de Roma III; 76,7% con Roma II; 93% con Roma I y 99% con Manning.
La consistencia diagnóstica global entre Roma IV y los criterios diagnósticos previos del SII fue buena. La concordancia fue muy buena con Roma III (kappa = 0,87), buena con Roma I (kappa = 0,76) y buena pero menor con Roma II (kappa = 0,73) y Manning (kappa = 0,66) (Tabla 3).
Tabla 3. Diagnóstico del SII por los criterios de Roma y Manning y acuerdo diagnóstico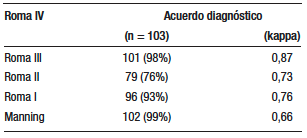
Discusión
Este fue el primer trabajo de utilidad diagnóstica, realizado en pacientes ambulatorios en un centro de atención terciaria en nuestro país, en donde se comparó la proporción de individuos con el síndrome de intestino irritable, en base a criterios de Roma IV, con el resto de principios (Manning, Roma I, II y III).
Utilizando el cuestionario basado en los síntomas gastrointestinales, se evidenció que, de la totalidad de los pacientes que cumplen con los criterios diagnósticos de Roma IV, una gran proporción cumple a su vez con los criterios de Roma III, Roma I y Manning.
A diferencia de estos, los criterios de Roma IV parecen incluir a un menor porcentaje (76,7%) de pacientes diagnosticados por Roma II. Este hallazgo es similar al proporcionado por el estudio chino, descriptivo y multicéntrico de Yao X y colaboradores de 2011, donde, mediante cuestionarios basados en síntomas gastrointestinales, reportaron que de 735 pacientes que cumplían con los criterios de Roma III, el 66,9% cumplía a su vez con los criterios de Roma II.16 Probablemente esto se deba a que el requerimiento del inicio de los síntomas con este último es mayor al de los demás criterios diagnósticos del SII.
Por otro lado, se evidenció un buen acuerdo diagnóstico cuando se lo compara con los criterios previos, a diferencia del menor acuerdo diagnóstico hallado con los criterios de Roma II (kappa = 0,73) y Manning (kappa = 0,66). Esto se debe al mayor requerimiento temporal de síntomas en Roma II y, en el caso de los criterios de Manning, no restringen la temporalidad de inicio de síntomas en los criterios diagnósticos.
Nuestro hallazgo de un buen acuerdo diagóstico entre Roma IV y Roma III (kappa = 0,87) fue diferente al encontrado por Tao Bai y colaboradores en el estudio realizado en China en 2016, donde el acuerdo fue moderado (kappa = 0,45), diferencias que probablemente estén vinculadas al número de pacientes evaluados (n = 1376) y características poblacionales, ya que son estudios realizados en la población asiática.17
Como debilidad del estudio, creemos que es necesario incluir un mayor número de pacientes para determinar con mayor precisión el acuerdo diagnóstico y las proporciones de concordancia entre los criterios de Roma IV y el resto de los principios.
Conclusión
Con los resultados de este estudio, se pudo establecer una buena relación entre la proporción de los pacientes que cumplían con los criterios de Roma IV y a su vez con los criterios previos, a excepción de la comparación con los criterios de Roma II que fue menor probablemente, porque el requerimiento de inicio de los síntomas es mayor al del resto. También, se objetivó que los subtipos más predominantes del SII son el mixto y la diarrea; mientras que los menos predominantes fueron la constipación y el inclasificable.
Conflictos de interés. Ninguno para declarar.
Contribución de autores. Todos los autores contribuyeron en el diseño, el concepto y la redacción del estudio.
Aviso de derechos de autor © 2021 Acta Gastroenterológica Latinoamericana. Este es un artículo de acceso abierto publicado bajo los términos de la Licencia Creative Commons Attribution (CC BY-NC-SA 4.0), la cual permite el uso, la distribución y la reproducción de forma no comercial, siempre que se cite al autor y la fuente original.
© 2021 Acta Gastroenterológica Latinoamericana. Este es un artículo de acceso abierto publicado bajo los términos de la Licencia Creative Commons Attribution (CC BY-NC-SA 4.0), la cual permite el uso, la distribución y la reproducción de forma no comercial, siempre que se cite al autor y la fuente original.
Cite este artículo como: Uehara TN, Hashimoto H, Bazán F y col. Comparación entre los criterios diagnósticos del síndrome de intestino irritable en una población latinoamericana. Estudio descriptivo de un centro de atención terciaria. Estudio observacional. Acta Gastroenterol Latinoam. 2021;51(2):196-202. https://doi.org/10.52787/ndni4913
Referencias
- Oka P, Parr H, Barberio B, Black CJ, Savarino EV, Ford AC. Global prevalence of irritable bowel syndrome according to Rome III or IV criteria: a systematic review and meta-analysis. Lancet Gastroenterol Hepatol. 2020;5(10):908-17.
- Gadea O, Ramos R, Sole L, Tawil J, Olmos JI, Soifer L. Irritable bowel syndrome: prevalence, comorbidity and impact. A population based study. Gut. 2010;59(3):A361.
- Agarwal N, Spiegel BMR. The effect of irritable bowel syndrome on health-related quality of life and health care expenditures. Gastroenterol Clin North Am. 2011;40:11-9.
- El-Serag HB, Pilgrim P, Schoenfeld P. Systemic review: Natural history of irritable bowel syndrome. Aliment Pharmacol Ther. 2004;19(8):861-70.
- Mearin F, Lacy BE, Chang L, Chey WD, Lembo AJ, Simren M, Spiller R. Bowel Disorders. Gastroenterology. 2016; S0016-5085(16)00222-5.
- Chey WD, Nojkov B, Rubenstein JH, Dobhan RR, Greenson JK, Cash BD. The yield of colonoscopy in patients with non-constipated irritable bowel syndrome: results from a prospective, controlled US trial. Am J Gastroenterol. 2010;105(4):859-65.
- Cash BD, Schoenfeld P, Chey WD. The utility of diagnostic tests in irritable bowel syndrome patients: a systematic review. Am J Gastroenterol. 2002;97(11):2812-9.
- Soares RLS. Irritable bowel syndrome: A clinical review. World J Gastroenterol. 2014;20(34):12144-60.
- Camilleri M. Peripheral mechanisms in irritable bowel syndrome. N Engl J Med. 2012;367(17):1626-35.
- Camilleri M, Lasch K, Zhou W. Irritable bowel syndrome: methods, mechanisms, and pathophysiology. The confluence of increased permeability, inflammation, and pain in irritable bowel syndrome. Am J Physiol Gastrointest Liver Physiol. 2012;303(7):G775-85.
- Manning AP, Thompson WG, Heaton KW, Morris AF. Towards positive diagnosis of the irritable bowel. Br Med J. 1978;2(6138):653-4.
- Zolezzi Francis A. Las enfermedades funcionales gastrointestinales y Roma III. Rev Gastroenterol Peru. 2007;27(2):177-84.
- Thompson WG, Longstreth GF, Drossman DA, Heaton KW, Irvine EJ, Müller-Lissner SA. Functional bowel disorders and functional abdominal pain. Gut. 1999;45(2):II43-7.
- American College of Gastroenterology Task Force on Irritable Bowel Syndrome, Brandt LJ, Chey WD, Foxx-Orenstein AE, Schiller LR, Schoenfeld PS, Spiegel BM, Talley NJ, Quigley EM. An evidence-based position statement on the management of irritable bowel syndrome. Am J Gastroenterol. 2009;104(Suppl 1):S1-35.
- Yale SH, Musana AK, Kieke A, Hayes J, Glurich I, Chyou PH. Applying case definition criteria to irritable bowel syndrome. Clin Med Res. 2008;6:9-16.
- Yao X, Yang YS, Cui LH, Zhao KB, Zhang ZH, Peng LH, Guo X, Sun G, Shang J, Wang WF, Feng J, Huang Q. Subtypes of irritable bowel syndrome on Rome III criteria: a multicenter study. J Gastroenterol Hepatol. 2012;27(4):760-5.
- Bai T, Xia J, Jiang Y, Cao H, Zhao Y, Zhang L, Wang H, Song J, Hou X. Comparison of the Rome IV and Rome III criteria for IBS diagnosis: A cross-sectional survey. J Gastroenterol Hepatol. 2017;32(5):1018-25.
Correspondencia: Tatiana Noemí Uehara
Correo electrónico: tatianauehara@hotmail.com
Acta Gastroenterol Latinoam 2021;51(2):196-202
 Revista ACTA Órgano Oficial de SAGE
Revista ACTA Órgano Oficial de SAGE




