Gerardo Rank ID
Centro de Medicina Nuclear, UBA-CNEA, Hospital de Clínicas.
Ciudad Autónoma de Buenos Aires, Argentina.
Acta Gastroenterol Latinoam 2025;55(1):26-34
Recibido: 19/02/2025 / Aceptado: 16/03/2025 / Publicado online el 31/03/2025 /
https://doi.org/10.52787/agl.v55i1.472
Resumen
El uso del centellograma de vaciamiento gástrico es el patrón de oro en la práctica clínica para evaluar la motilidad gástrica y para confirmar el diagnóstico de gastroparesia. Provee información fisiológica, permite realizar la cuantificación de los hallazgos y es un método no invasivo. Además puede repetirse en el tiempo para valorar la respuesta terapéutica. De la misma forma, a través de la medicina nuclear pueden evaluarse el esófago, el intestino delgado y el colon.
Palabras claves. Centellograma, medicina nuclear, trastornos funcionales digestivos, gastroparesia, vaciamiento gástrico, tránsito esofágico, alteración de la motilidad intestinal.
Contributions of Nuclear Medicine to Gastroenterology: Use of Gastric Emptying Scintigraphy and Other Studies in Functional Gastrointestinal Pathology
Summary
The use of gastric emptying scintigraphy is the gold standard in clinical practice for evaluating gastric motility and confirming the diagnosis of gastroparesis. It provides physiologic information, allows quantification of findings, and is a non-invasive method. In addition, it can be repeated over time to assess therapeutic response. In the same way, the esophagus, small intestine and colon can be evaluated by nuclear medicine.
Keywords. Scintigraphy, nuclear medicine, functional digestive disorders, gastroparesis, gastric emptying, esophageal transit, altered intestinal motility.
Introducción
Los trastornos motores y funcionales gastrointestinales son una causa frecuente de síntomas en la población general y entre los pacientes que consultan al gastroenterólogo en busca de un tratamiento. Pueden ser provocados por enlentecimiento o aceleración del tránsito en el estómago, intestino delgado y colon.1
La medicina nuclear es una subespecialidad de la clínica médica que permite estudiar la fisiología y el comportamiento anormal de diferentes órganos mediante la obtención de imágenes «in vivo».2
Mediante la estandarización de las diferentes técnicas se han establecido parámetros de normalidad, especialmente para el centellograma de vaciamiento gástrico. Actualmente se cuenta con guías internacionales, lo que facilita el control evolutivo y la evaluación de las respuestas terapéuticas en forma objetiva.
Dada la baja dosis de radiación que tienen estos estudios pueden realizarse en niños y repetirlos periódicamente para su control.3
Los estudios centellográficos de motilidad gastrointestinal no son invasivos, no producen alteración de la fisiología normal y pueden cuantificar con exactitud el tránsito de una comida sólida o líquida radiomarcada por el tracto gastrointestinal.2 Además se realizan con alimentos y bebidas en lugar de contrastes radiopacos, por lo que brindan una mejor experiencia al paciente.2
En esta revisión se analizarán los estudios de medicina nuclear que evalúan la función gastrointestinal más frecuentemente utilizados en la práctica clínica. Se incluirán los detalles técnicos mínimos que el gastroenterólogo necesita conocer al momento de prescribir estos estudios a sus pacientes.
Los estudios de medicina nuclear SPECT y PET/CT, de gran utilidad en oncología, no forman parte de esta revisión.
1. Centellograma para medición del vaciamiento gástrico
El centellograma para la medición del vaciamiento gástrico es una técnica no invasiva, de muy escasa radiación, que utiliza una comida sólida radiomarcada estandarizada con toma de imágenes de 1 minuto por hora hasta las 4 horas.
Es el patrón de oro para el diagnóstico de gastroparesia.4, 5, 6, 7, 8
El centellograma con seguimiento hasta las 4 horas posee una sensibilidad del 100% y una especificidad del 70% para el diagnóstico de gastroparesia.7
La gastroparesia se define como el trastorno de la motilidad gástrica caracterizado por síntomas y documentación objetiva del retardo en el vaciamiento gástrico de comida sólida, en ausencia de obstrucción mecánica, la cual se excluye mediante endoscopía o estudios por imágenes.8, 9
Los síntomas de gastroparesia incluyen náuseas, vómitos, plenitud postprandial, saciedad precoz, distensión abdominal y dolor abdominal, siendo el dolor uno de los síntomas más frecuentes.10, 11
Por otro lado, el vaciamiento gástrico acelerado (“síndrome de dumping”) se acompaña de náuseas, diarrea, disconfort abdominal y síntomas vasomotores. Dado que tanto el vaciamiento gástrico acelerado como la gastroparesia producen sintomatología similar, es importante disponer de un único examen para evaluar ambos trastornos.10
El centellograma para la medición del vaciamiento gástrico permite calcular la cantidad de comida retenida en el estómago a lo largo del tiempo, sin suponer estimaciones de la geometría gástrica.6, 12
Existen otras técnicas para determinar el vaciamiento gástrico como el test del aliento con C13 que puede calcularlo de forma indirecta. Lo realiza mediante la ingesta de un alimento marcado con ácido octanoico (un ácido graso de cadena larga) o espirulina marcados con C13 (no radioactivo) el cual se digiere y absorbe en el intestino delgado y se metaboliza en el hígado. Luego se excreta por los pulmones y se mide por espectrometría de masas. Es una técnica no invasiva y puede realizarse en niños. Tiene como limitaciones la posibilidad de falsos positivos en el contexto de sobrecrecimiento bacteriano, enfermedades hepáticas y pulmonares, y está escasamente disponible en Argentina.13, 14
Con la técnica de medición de 150 y 180 minutos la sensibilidad es del 89% y la especificidad del 80%.8, 15
La cápsula (Wireless Motility Capsule) Smartpill® es una técnica no invasiva que permite la medición indirecta del vaciamiento gástrico y de los tiempos de tránsito intestinales, con registro de pH, presión y temperatura. Tiene una correlación del 75% con el centellograma de vaciamiento gástrico. Provee información sobre los tiempos en el intestino delgado y colon, pudiendo identificar miopatías e hipomotilidades. Sin embargo, no muestra correlación con los síntomas de gastroparesia.16 Esta técnica no se encuentra disponible en la actualidad.
El hallazgo de contenido gástrico en la endoscopía digestiva alta no debe ser señalado como diagnóstico de gastroparesia. En un estudio retrospectivo de 2991 pacientes con restos de alimentos en la endoscopía a los que se le realizó centellograma para medición del vaciamiento gástrico, el valor predictivo positivo fue 55%, con una variación entre 32 y 79% dependiendo de factores de riesgo como diabetes, medicación cardiovascular, antiácidos y opioides.17
Fisiología del vaciamiento gástrico
El vaciamiento gástrico se define como la medida de la velocidad del pasaje del contenido gástrico incluyendo sólidos, líquidos y residuos alimentarios no digeribles hacia el duodeno.
Fisiológicamente el estómago puede dividirse en dos partes con funciones diferentes. En la proximal, el fundus sirve como un reservorio para la comida sólida y líquida. Cuando ingresa el alimento el músculo del estómago se relaja y se acomoda al volumen ingerido. El cuerpo del estómago es la porción de mayor tamaño donde la comida es procesada a piezas más pequeñas y mezclada con las enzimas y jugos gástricos para una primera digestión. El fundus controla el ritmo de vaciado generando un gradiente de presión entre el estómago y el duodeno. La porción distal del estómago compuesta por el antro reduce el tamaño de las partículas a 1 o 2 milímetros previo al pasaje por el píloro.7
Preparación del paciente
– Requiere ayuno previo mínimo de 4 horas.
– El paciente debe ser informado de que deberá permanecer en el servicio de medicina nuclear un poco más de 4 horas, dado que deberá ingerir la comida sólida radiomarcada preparada en el momento y a continuación se realizarán imágenes hasta las 4 horas. Cabe aclarar que no se encuentra todo ese tiempo dentro del equipo de medicina nuclear, sino que se hacen imágenes de un minuto cada hora hasta completar las 4 horas.
– Es necesario suspender durante 48 horas toda medicación que altere la motilidad gástrica como metoclopramida, domperidona, eritromicina, opiáceos, atropina, nifedipina, progesterona, octreotide, teofilina, benzodicepinas y fentolamina. Excepción: no suspender cuando el estudio se pida para evaluar el efecto de la medicación en el paciente.8, 10
– En el caso de que el paciente fuera diabético insulinodependiente se debe tomar el nivel de glucosa al momento de la ingesta de la comida y anotarlo en el reporte final. La mañana del estudio se debe controlar la glucosa y ajustar la dosis de insulina si es necesario. Los pacientes que están en tratamiento con antidiabéticos orales deben mantener su medicación y una dieta liviana en las 48 horas previas. Si la glucemia es mayor a 275 mg/dl el día del procedimiento, el estudio deberá suspenderse.7
– Las mujeres en edad fértil, idealmente deberían hacerse el estudio en los primeros 15 días del ciclo menstrual, contando desde el día uno de la menstruación, para evitar los efectos de la variación hormonal sobre la motilidad gastrointestinal.7, 10
Se recomienda no fumar el día del procedimiento, dado que provoca enlentecimiento del vaciamiento gástrico.6, 7
Precauciones/contraindicaciones
• Pacientes con antecedentes de alergia a los ingredientes de la comida o con enfermedad celíaca (ver apartado específico más adelante).
• El ayuno prolongado en pacientes diabéticos puede producir hipoglucemia.
• El embarazo puede considerarse una contraindicación relativa debido a la actividad del trazador utilizada (baja dosis de radiación).10
Radiofármaco
Las guías describen el uso de 99mTc sulfuro-coloidal, aunque puede realizarse con DTPA-99mTc y Fitato-99mTc.
• Administración oral.
• Actividades a administrar en adulto: 0,5 mCi.
• En niños: 0,2-0,5 mCi.
La comida recomendada es la estandarizada por el Consenso entre la Sociedad Americana de Motilidad y Neurogastroenterología y la Sociedad de Medicina Nuclear. Permite comparar los resultados entre las diferentes instituciones y evita repetir el estudio cuando el paciente se realiza un control en otro centro.6
La comida recomendada contiene:
1. 118ml de clara de huevo (clara de 2 huevos).
2. 2 rodajas de pan blanco tostado.
3. 30 gr de jalea o mermelada.
4. 120 ml de agua.
Esta comida contiene 255 kcal., con 24% de proteínas, 2% de grasas, 72% de carbohidratos y 2% de fibra.
Preparación: 10, 18
Se mezcla el material radioactivo con la clara de huevo. Se cocinan los huevos en el microondas o en sartén antiadherente caliente, presentando ambas técnicas de cocción marcaje similar con el radiofármaco.19
Se mezclan los huevos una o dos veces durante la cocción y se cocinan hasta lograr una consistencia firme, como un omelet. Se tuesta el pan y se esparce la jalea o mermelada en él y se entrega al paciente con el vaso de agua. La comida puede ser ingerida como un sándwich para disminuir el tiempo requerido o, si se prefiere, de manera separada.
La comida radiomarcada debe ser ingerida lo más rápido posible (tiempo óptimo menor a 10 minutos).
Se deberá registrar el tiempo empleado para la ingesta, si hubo alguna porción de comida que no fue ingerida, si se presentaron vómitos, etc.
Protocolo de adquisición de imágenes 18
Se realizan imágenes de 1 minuto inmediatamente luego de la ingesta y luego cada hora hasta las 4 horas. En caso de vaciamiento completo antes de ese tiempo se da por terminado el estudio.
Procesamiento de las imágenes
Se deben tomar regiones de interés (ROIs) del área gástrica a lo largo del tiempo del estudio. Se realiza la corrección del decaimiento radioactivo y se calculan los porcentajes de retención en relación con el momento inicial.
Interpretación
Los resultados se expresan como el porcentaje de actividad remanente en el estómago.
Los valores normales de retención gástrica a lo largo del tiempo, validados en el consenso intersocietario previamente mencionado son:6
30 min: mayor al 70%.
1 hora: 30-90%.
2 horas: menor de 60%.
3 horas: menor de 30%.
4 horas: menor de 10%.
Clasificar la gastroparesia de acuerdo con su severidad permite un mejor abordaje terapéutico, considerándose:18, 20
• leve 11-15%,
• moderada 16-35% y
• severa > 35%, de acuerdo con la retención a las 4 horas.
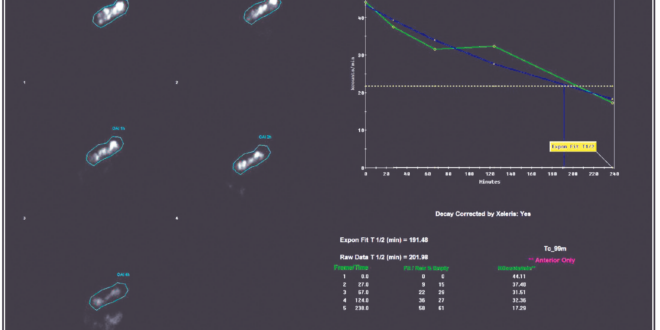
Figura 1. El estudio muestra una eliminación francamente enlentecida de la comida sólida estandarizada radiomarcada, con retención gástrica de 38% a las 4 horas. Gastroparesia severa (mayor a 35%). Se observa progresión intestinal sin particularidades
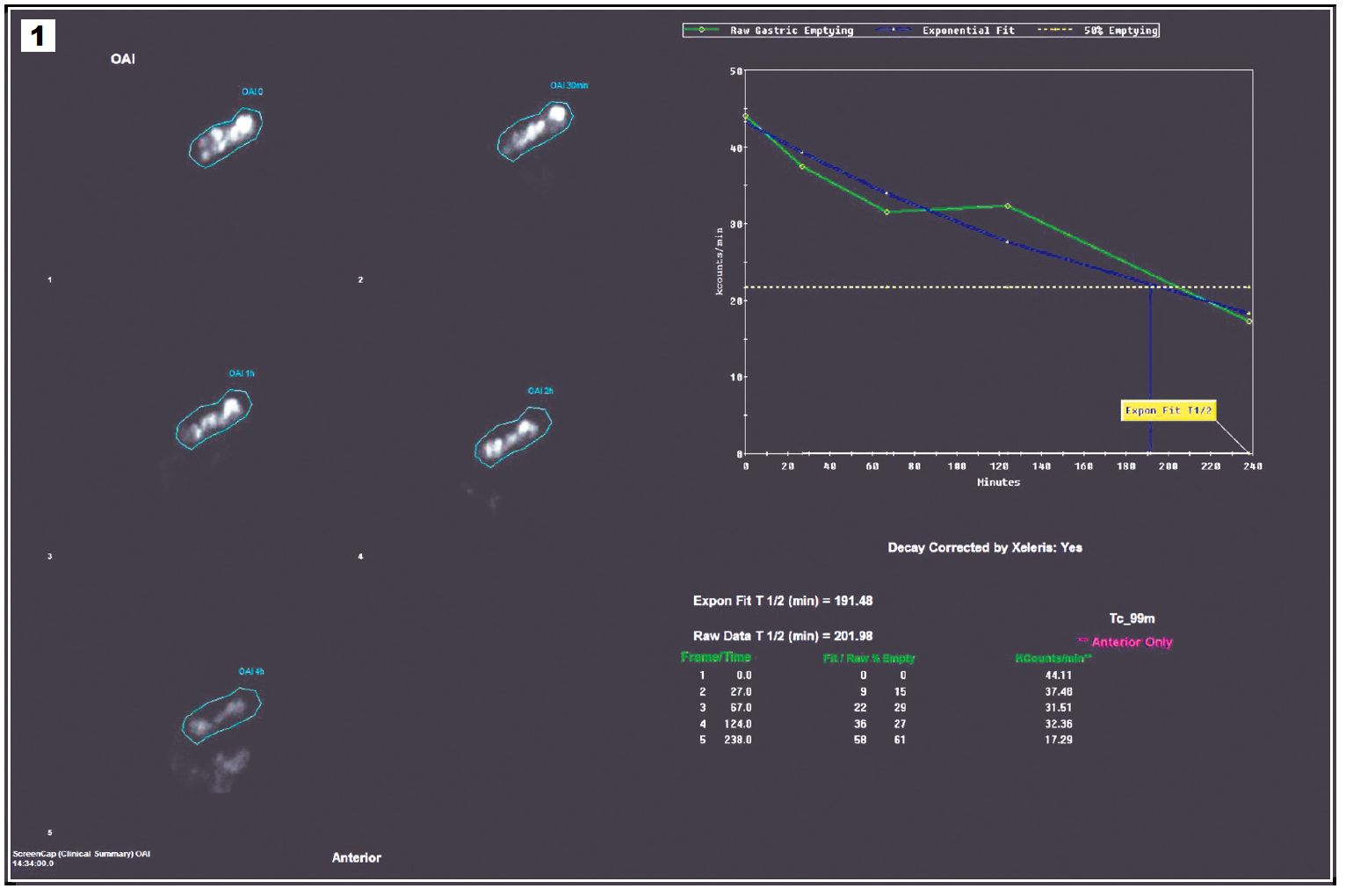
Figura 2. Estudio realizado en el mismo paciente que la Figura 1
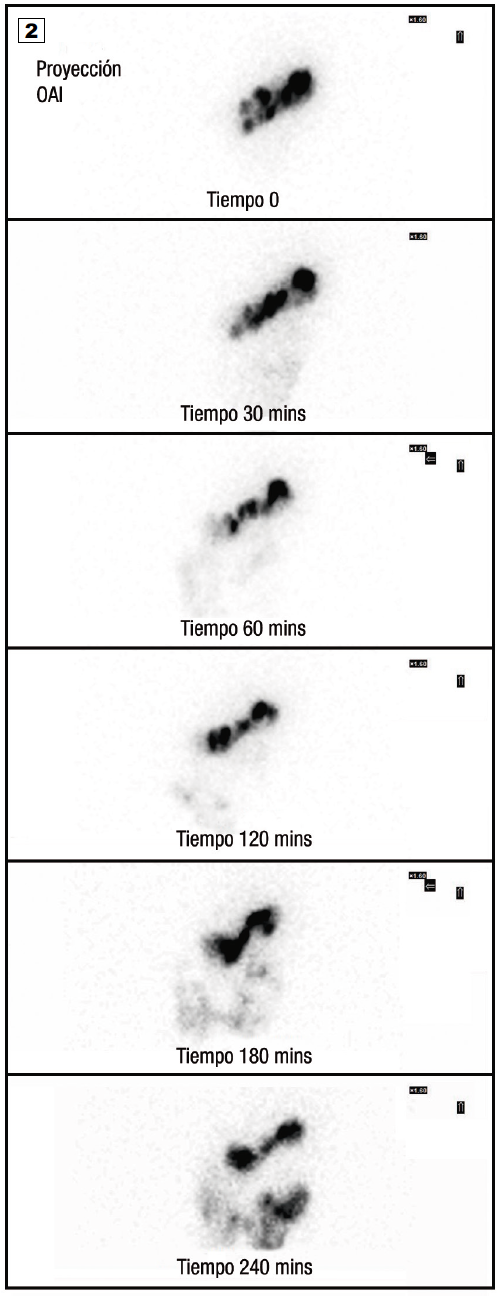
Variantes del centellograma de vaciamiento gástrico:
– Comida sólida estandarizada:
En pacientes con alergias, intolerancia a alguno de los componentes de la comida recomendada o con restricciones dietéticas no existe actualmente un consenso escrito sobre cuál es la comida que debe utilizarse. Se han ensayado distintas comidas alternativas, como por ejemplo las basadas en galletas de arroz, estableciéndose parámetros normales e identificando gastroparesia en el 76% de diabéticos utilizando este método21 o usando EnsurePlus®.22
Se debe tratar de reemplazar ese único componente por otro lo más similar posible en cuanto a calorías, volumen y composición nutricional. En el caso de que se trate de pacientes con enfermedad celíaca, recomendamos usar 2 rodajas de pan tostado sin gluten o galleta de arroz de volumen equivalente. En el caso de alergia al huevo recomendamos queso blando.
Variantes técnicas
– La posición del detector: Al realizar el estudio la cámara Gamma puede realizar la imagen de un minuto en oblicuo anterior izquierda o en posición anterior y posterior. Cada una posee sus ventajas: Si la imagen se adquiere en oblicuo anterior izquierda asegura un mejor acercamiento al estómago en su posición fisiológica. Adquiriendo en anterior y posterior permite realizar el cálculo de la media geométrica de las áreas de interés, lo que entregaría un resultado más preciso. En nuestra experiencia se pueden utilizar las dos proyecciones combinando las ventajas de ambas.
En aquellos casos en los que la anatomía esté alterada, como puede ocurrir posteriormente a una cirugía, puede utilizarse SPECT/CT a las 4 horas para la localización de la comida radiomarcada (para confirmar si se encuentra en el estómago o en un asa de intestino delgado).23
En diabéticos con mal control glucémico puede tener valor la medición simultánea de la glucemia durante el estudio.24
– Estudio con prueba de Metoclopramida: En algunos casos de gastroparesia severa se realiza un estímulo con metoclopramida (10 mg ev) luego de finalizada la adquisición de 4 horas, con un nuevo registro de imágenes a los 15 minutos luego de la administración del proquinético. Los pacientes que no responden al gastroquinético pasan a una segunda línea de tratamiento.25
Estudio en niños: Se recomienda respetar el protocolo de vaciamiento gástrico de sólidos utilizado en adultos en niños a partir de los 4 años. En los menores pueden utilizarse variantes como el vaciamiento de líquidos, realizado con leche de fórmula durante 60 minutos. Se considera normal para niños mayores de 2 años una retención gástrica a los 60 minutos de 11 a 47%. Para niños menores de dos años se considera una retención gástrica normal cuando tiene valores del 27 al 81%, con un tiempo medio de 87 minutos. Otra posibilidad es administrar 300 mililitros de agua marcada con DTPA-99mTc, con un T1/2 de 5 a 20 minutos.26
Dosimetría
La dosis de radiación efectiva recibida en adultos por cada uno de estos estudios es de 0,43 mSv.18 A modo de comparación la dosis recibida por una persona en un estudio con bario del tracto gastrointestinal superior es de 6 mSv.27
Vaciamiento de líquidos
Dado que la fisiología del vaciamiento gástrico de los líquidos y los sólidos es diferente (los sólidos son comandados por contracciones a nivel antral con relajación del píloro y los líquidos se hacen por contracción tónica del fundus), es de esperar que el estudio del vaciamiento gástrico de sólidos y líquidos evalúe aspectos diferentes de esa fisiología gástrica. En un estudio sobre 449 pacientes se agregó vaciamiento de líquidos al centellograma de vaciamiento gástrico de sólidos estandarizado. Se encontró concordancia en pacientes con gastroparesia y un 26% de pacientes con vaciamiento gástrico enlentecido exclusivamente a los líquidos.28 Estos hallazgos son corroborados por otros autores, respaldando el criterio de que el diagnóstico de gastroparesia debe realizarse por centellograma de vaciamiento de sólidos, aunque podría tener un valor agregado el estudiar el vaciamiento de líquidos.29
Muchos de estos parámetros en los casos especiales se ajustan de acuerdo a la experiencia individual o de cada centro. La Sociedad Norteamericana de Medicina Nuclear e Imágenes Moleculares se encuentra trabajando en una actualización de la guía de centellograma de vaciamiento gástrico actual (3.0),18 que esperemos aporte estandarización y consenso sobre los puntos planteados.30
2. Centellograma para medición del tránsito esofágico
El estudio de la patología esofágica se realiza habitualmente mediante radiografía con contraste y endoscopía que permiten evaluar la anatomía, seguida por la manometría cuando existe sospecha de un trastorno motor del esofago.3 Como alternativa, el centellograma para medición del tránsito esofágico es un procedimiento no invasivo, de realización simple, de muy baja radiación. Si bien al día de hoy no contamos con guías de referencia internacionales como en el centellograma de vaciamiento gástrico, es un procedimiento estandarizado a considerar.4
La dosis de radiación absorbida con este procedimiento es de 0,2 mGy, comparado con 50 mGy del estudio seriado de esófago (radiación 250 veces menor).5
El estudio consiste en la detección mediante cámara Gamma de 1 a 6 tragos de 10 ml de agua con una sustancia radioactiva disuelta, que no se absorbe ni altera su sabor (0,5 mCi de 99mTc-DTPA).2, 4, 5 Luego el paciente debe hacer degluciones en seco cada 15 segundos por
10 minutos.5
El tránsito esofágico provee información fisiológica, lo que podría ser útil para complementar el diagnóstico de los trastornos esofágicos.4
Preparación del paciente10
Ayuno de 4 a 6 horas.
La medicación con efectos sobre la función esofágica debe suspenderse al menos 24 horas antes.
El paciente debe ser capaz de tragar y comprender las instrucciones que se le brinden.
Antes de comenzar el estudio se realizan 2 o 3 degluciones con agua no radioactiva para practicar.
Se comienza la adquisición de imágenes dinámicas (modo cine) cuando se administra en una sola deglución un pequeño volumen de 10 ml de agua marcada con Tc99mDTPA.10
Se efectúan imágenes tardías del tórax para detectar posibles aspiraciones pulmonares.5
Procesamiento de las imágenes
Se presentan las imágenes secuenciales y las imágenes del tórax dibujando áreas de interés del total del esófago y de los tercios superior, medio e inferior. Se trazan las curvas de actividad/tiempo.3, 4, 5
Interpretación
El tiempo de tránsito esofágico se define como el tiempo desde el trago inicial hasta la aclaración del 90% de la actividad máxima (el valor normal es menor de 15 segundos).4, 31
Además, se cuantifica el porcentaje de tránsito esofágico como el número de cuentas al pico menos el número de cuentas 10 segundos después, divididos por el número máximo de cuentas.2 Su valor normal es un vaciamiento del esófago mayor al 83% considerando un estudio con voluntarios sanos.2, 4, 32
En pacientes con esclerosis sistémica o acalasia el tránsito se reduce del 20 al 40%.5
Estudio normal
El trago radioactivo ha desaparecido del esófago en menos de 10 segundos.4
Los resultados se interpretan con las imágenes secuenciales observando el pasaje por el esófago en modo cine.
Además, a través de este método, puede registrarse si hubo pasaje a la vía respiratoria si en la toma tardía se observa actividad a nivel pulmonar.
3. Centellograma para la detección de reflujo gastroesofágico
Aunque no es un método validado, podría tener algún rol en la evaluación de pacientes con síntomas de reflujo gastroesofágico, como método complementario a la endoscopía digestiva y los estudios funcionales del esófago (manometría esofágica e impedanciometría/pH).
Consiste en la administración de 300 ML de agua o jugo de naranja radiomarcado y la obtención de imágenes dinámicas durante una hora. La imagen normal muestra ausencia de actividad en el tórax. En los primeros minutos del estudio se consideran normales pequeños episodios de reflujo en el tercio inferior, aunque menor al 4% al ser cuantificado por áreas de interés.4, 10
4. Centellograma para la medición del tránsito intestinal
Aunque el centellograma para la medición del tránsito intestinal se realiza desde 1976, no está difundido ampliamente en la práctica clínica diaria de los centros de medicina nuclear.4
Existe una guía de consenso entre la Sociedad Norteamericana de Medicina Nuclear y la Asociación Europea de Medicina Nuclear para estandarizar los protocolos y criterios de interpretación de estos estudios.33
Otros métodos propuestos para medir el tránsito intestinal incluyen la prueba del aliento con sustrato de hidrógeno para el tránsito del intestino delgado, marcadores radioopacos para el tránsito del colon y la cápsula inalámbrica (que además permite la evaluación simultánea del tránsito gástrico, del intestino delgado y del intestino grueso, aunque no está disponible en la actualidad). Sin embargo, las partículas sólidas no digeribles como los marcadores radioopacos (4 mm de diámetro) y la cápsula de motilidad inalámbrica (retirada del mercado) que tiene 10 mm de diámetro en su eje más largo, pueden no moverse a través del tracto gastrointestinal de la misma forma que una comida fisiológica.33
La Sociedades norteamericanas y europeas de Neurogastroenterología y de Motilidad Gastrointestinal establecen que el centellograma es la técnica recomendada para la detección de las alteraciones del tránsito intestinal en los pacientes con trastornos de la motilidad gastrointestinal. El centellograma del tránsito colónico es una técnica reproducible y precisa que permite medir el intestino en su totalidad y por regiones.4 Existe escasa disponibilidad de estos métodos en Argentina.
Dado que son estudios de baja radiación, pueden repetirse periódicamente para control evolutivo y a fin de evaluar la respuesta a tratamientos instituidos, como por ejemplo el tegaserod.34
5. Centellograma para la medición del tránsito del intestino delgado
El tránsito del quimo por el intestino delgado es un proceso complejo, donde las partículas pueden moverse en sentido anterógrado y retrógrado a diferentes velocidades en los distintos sectores del intestino delgado.
El estudio puede realizarse con 0.5 mCi de 99mTc-DTPA (un radiofármaco no digerible, que no escapa de la víscera hueca) con seguimiento hasta las 6 horas luego de la administración. Se complementa con una imagen de 4 minutos a las 24 horas. Se realiza marcando 300 ml de agua, acompañando la comida sólida estandarizada para el vaciamiento gástrico, pero en este caso no marcada con material radioactivo.4, 33
El resultado se interpreta mediante imágenes y análisis cuantitativo de las regiones de interés.
El valor normal de tránsito del intestino delgado es un vaciamiento mayor al 49% a las 6 horas. La imagen de 24 horas debe mostrar vaciamiento completo del intestino delgado con pasaje al colon.35
6. Centellograma del tránsito del intestino grueso
El objetivo de este estudio es demostrar el tránsito enlentecido en los pacientes con constipación y si éste es difuso o segmentario. Debido a que el centellograma de tránsito colónico requiere imágenes hasta los tres días debe utilizarse un radioisótopo con una media más larga que el 99mTc (vida media de 6 horas). Para estos estudios se utiliza el111In-DTPA cuya vida media es de
2,83 días,36 el cual no se encuentra disponible en la actualidad en Argentina.
Como alternativa puede utilizarse el estudio radiológico con contraste radioopaco o la cápsula.
Conclusión
Los estudios de Medicina Nuclear permiten evaluar la fisiología y fisiopatología del aparato digestivo en forma no invasiva, con una baja dosis de radiación y son cuantificables, permitiendo el seguimiento y control evolutivo del paciente.
La estandarización en el centellograma de vaciamiento gástrico, en relación con la forma de realización y los criterios diagnósticos precisos ha sido clave para el auge del método en la actualidad. Esperamos contar con nuevas guías y procedimientos estandarizados para los demás métodos en el futuro.
Conflicto de interés. Los autores declaran no tener conflicto de interes con relacion a este articulo.
Aviso de derechos de autor
© 2025 Acta Gastroenterológica Latinoamericana. Este es un artículo de acceso abierto publicado bajo los términos de la Licencia Creative Commons Attribution (CC BY-NC-SA 4.0), la cual permite el uso, la distribución y la reproducción de forma no comercial, siempre que se cite al autor y la fuente original.
Cite este artículo como: Rank G. Aportes de la medicina nuclear en gastroenterología: utilización del centellograma para la medición del vaciamiento gástrico y otros estudios en la patología gastrointestinal funcional. Acta Gastroenterol Latinoam. 2025;55(1):26-34. https://doi.org/10.52787/agl.v55i1.472
Referencias
- Parkman HP. Scintigraphy for evaluation of patients for GI motility disorders-the referring physician’s perspective. Semin Nucl Med [Internet]. 2012; 42(2):76-8. Disponible en: http://dx.doi.org/10.1053/j.semnuclmed.2011.10.006
- Maurer AH. Gastrointestinal motility. Part 1. Esophageal transit and gastric emptying. J Nucl Med 2015;56:1229-1238.
- Estudios isotópicos en patología digestiva. En: Diaz Garcia C. Técnicas de Exploración En Medicina Nuclear. Masson; 2007.
- Solnes LB, Sheikhbahaei S, Ziessman HA. Nuclear scintigraphy in practice: Gastrointestinal motility. AJR Am J Roentgenol [Internet]. 2018; 211(2):260-6. Disponible en: http://dx.doi.org/10.2214/ajr.18.19787
- Fred A. Mettler, Milton J. Guiberteau, 7 – Gastrointestinal Tract, Editor(s): Fred A. Mettler, Milton J. Guiberteau, Essentials of Nuclear Medicine Imaging (Sixth Edition), W.B. Saunders, 2012, Pages 237-270, ISBN 9781455701049, https://doi.org/10.1016/B978-1-4557-0104-9.00007-X. (https://www.sciencedirect.com/science/article/pii/B978145570104900007X).
- Abell TL, Camilleri M, Donohoe K, Hasler WL, Lin HC, Maurer AH. Consensus recommendations for gastric emptying scintigraphy: a joint report of the American Neurogastroenterology and Motility Society and the Society of Nuclear Medicine. Am J Gastroenterol. 2008;103:753-63.
- Farrell MB. Gastric emptying scintigraphy. J Nucl Med Technol [Internet]. 2019;47(2):111-9. Disponible en: http://dx.doi.org/10.2967/jnmt.117.227892
- Camilleri M, Kuo B, Nguyen L, Vaughn VM, Petrey J, Greer K, et al. ACG clinical guideline: Gastroparesis. Am J Gastroenterol [Internet]. 2022;117(8):1197-220. Disponible en: http://dx.doi.org/10.14309/ajg.0000000000001874
- Schol J, Wauters L, Dickman R, Drug V, Mulak A, Serra J, et al. United European Gastroenterology (UEG) and European Society for Neurogastroenterology and Motility (ESNM) consensus on gastroparesis. United European Gastroenterol J [Internet]. 2021;9(3): 287-306. Disponible en: http://dx.doi.org/10.1002/ueg2.12060
- Velázquez Espeche, MH, Rank G capítulo 10: Medicina nuclear en gastroenterología. En: Degrossi OJ, Touya EF: Medicina nuclear: Aplicaciones en diagnóstico y tratamiento. Segunda edición. CJP ediciones 2014.
- Grover M, Farrugia G, Stanghellini V. Gastroparesis: a turning point in understanding and treatment. Gut [Internet]. 2019;68 (12):2238-50. Disponible en: http://dx.doi.org/10.1136/gutjnl-2019-318712
- Maurer AH. Enhancing scintigraphy for evaluation of gastric, small bowel, and colonic motility. Gastroenterol Clin North Am [Internet]. 2020; 49(3):499-517. Disponible en: http://dx.doi.org/10.1016/j.gtc.2020.04.006
- Pruebas de vaciamiento gástrico [Internet]. Medlineplus.gov. [citado el 16 de febrero de 2025]. Disponible en: https://medlineplus.gov/spanish/pruebas-de-laboratorio/pruebas-de-vaciamiento-gastrico/
- Parkman HP, Hasler WL, Fisher RS, American Gastroenterological Association. American Gastroenterological Association medical position statement: diagnosis and treatment of gastroparesis. Gastroenterology [Internet]. 2004;127(5):1589-91. Disponible en: http://dx.doi.org/10.1053/j.gastro.2004.09.054
- Szarka LA, Camilleri M, Vella A, Burton D, Baxter K, Simonson J, et al. A stable isotope breath test with a standard meal for abnormal gastric emptying of solids in the clinic and in research. Clin Gastroenterol Hepatol [Internet]. 2008;6(6):635-643. e1. Disponible en: http://dx.doi.org/10.1016/j.cgh.2008.01.009
- Hasler WL, May KP, Wilson LA, Van Natta M, Parkman HP, Pasricha PJ, et al. Relating gastric scintigraphy and symptoms to motility capsule transit and pressure findings in suspected gastroparesis. Neurogastroenterol Motil [Internet]. 2018;30(2). Disponible en: http://dx.doi.org/10.1111/nmo.13196
- Bi D, Choi C, League J, Camilleri M, Prichard DO. Food residue during esophagogastroduodenoscopy is commonly encountered and is not pathognomonic of delayed gastric emptying. Dig Dis Sci [Internet]. 2021; 66(11):3951-9. Disponible en: http://dx.doi.org/10.1007/s10620-020-06718-0
- Donohoe KJ, Maurer AH, Ziessman HA, Urbain JL, Royal HD, Martin-Comin J, Procedure Guideline for Adult Solid-Meal Gastric-Emptying Study 3.0. J Nucl Med Technol. 2009 Sep; 37(3):196-200.
- Knight LC, Kantor S, Doma S, Parkman HP, Maurer AH. Egg labeling methods for gastric emptying scintigraphy are not equivalent in producing a stable solid meal. J Nucl Med [Internet]. 2007; 48(11):1897-900. Disponible en: http://dx.doi.org/10.2967/jnumed.107.044636
- Camilleri M. Clinical practice. Diabetic gastroparesis. N Engl J Med [Internet]. 2007;356(8):820-9. Disponible en: http://dx.doi.org/10.1056/NEJMcp062614
- Somasundaram VH, Subramanyam P, Palaniswamy SS. A gluten-free vegan meal for gastric emptying scintigraphy: establishment of reference values and its utilization in the evaluation of diabetic gastroparesis. Clin Nucl Med [Internet]. 2014;39(11):960-5. Disponible en: http://dx.doi.org/10.1097/RLU.000000000
0000549 - Solnes LB, Sheikhbahaei S, Ziessman HA. EnsurePlus as an alternative to the standardized egg gastric-emptying meal. Clin Nucl Med [Internet]. 2019;44(6):459-61. Disponible en: http://dx.doi.org/10.1097/rlu.0000000000002553
- Henrichon S, Seltzer M, Siegel A. Use of SPECT/CT to confirm inconclusive gastric emptying scintigraphy results. Clin Nucl Med [Internet]. 2015;40(6):e341-2. Disponible en: http://dx.doi.org/10.1097/RLU.0000000000000777
- McWhorter, Nathan E. DO*; Abazid, Leen MD†; Gorzell, Brandon C. BS‡; Lynch, Jane L. MD§; Salman, Umber A. MD†; Metter, Darlene F. MD†; Phillips, William T. MD†. Simultaneous Blood Glucose Monitoring During Gastric-Emptying Scintigraphy May Identify Unsuspected Abnormalities. Clinical Nuclear Medicine 43(6):p411-419, June 2018. | DOI: 10.1097/RLU.0000000000002084
- Hancock BD, Bowen-Jones E, Dixon R, Dymock IW, Cowley DJ. The effect of metoclopramide on gastric emptying of solid meals. Gut. 1974 Jun; 15(6):462-467.
- Zvi Bar-Sever: Gastroesophageal Reflux, Gastric Emptying, Esophageal Transit, and Pulmonary Aspiration en Treves ST, editor. Pediatric Nuclear Medicine/Pet. Nueva York, NY, Estados Unidos de América: 3a Ed. Springer; 2009.
- Radiological Society of North America (RSNA) y American College of Radiology (ACR). Dosis de radiación [Internet]. Radiologyinfo.org. [citado el 19 de febrero de 2025]. Disponible en: https://www.radiologyinfo.org/es/info/safety-xray
- Sachdeva P, Malhotra N, Pathikonda M, Khayyam U, Fisher RS, Maurer AH, et al. Gastric emptying of solids and liquids for evaluation for gastroparesis. Dig Dis Sci [Internet]. 2011;
56(4): 1138-46. Disponible en: http://dx.doi.org/10.1007/s10620-011-1635-9 - Ziessman HA, Chander A, Clarke JO, Ramos A, Wahl RL.
The added diagnostic value of liquid gastric emptying compared with solid emptying alone. J Nucl Med [Internet]. 2009; 50(5):726-31. Disponible en: http://dx.doi.org/10.2967/jnumed.108.059790 - Procedure standards [Internet]. Snmmi.org. [citado el 19 de febrero de 2025]. Disponible en: https://snmmi.org/Web/Clinical-Practice/Procedure-Standards/Procedure-Standards.aspx
- Jørgensen F, Hesse B, Tromholt N, Højgaard L, Stubgaard M. Esophageal scintigraphy: reproducibility and normal ranges. J Nucl Med 1992;33:2106-2109.
- Antoniou AJ, Raja S, El-Khouli R, Mena E, Lodge MA, Wahl RL, et al. Comprehensive radionuclide esophagogastrointestinal transit study: methodology, reference values, and initial clinical experience. J Nucl Med [Internet]. 2015;56(5):721-7. Disponible en: https://jnm.snmjournals.org/content/jnumed/
56/5/721.full.pdf - Maurer AH, Camilleri M, Donohoe K, Knight LC, Madsen JL, Mariani G, et al. The SNMMI and EANM practice guideline for small-bowel and colon transit 1.0. J Nucl Med [Internet]. 2013; 54(11):2004-13. Disponible en: http://dx.doi.org/10.2967/jnumed.113.129973
- Prather CM, Camilleri M, Zinsmeister AR, McKinzie S, Thomforde G. Tegaserod accelerates orocecal transit in patients with constipation-predominant irritable bowel syndrome. Gastroenterology [Internet]. 2000;118(3):463-8. Disponible en: http://dx.doi.org/10.1016/s0016-5085(00)70251-4
- Rao SSC, Camilleri M, Hasler WL, Maurer AH, Parkman HP, Saad R, et al. Evaluation of gastrointestinal transit in clinical practice: position paper of the American and European Neurogastroenterology and Motility Societies: Evaluation of gastrointestinal transit in clinical practice. Neurogastroenterol Motil [Internet]. 2011;23(1):8-23. Disponible en: http://dx.doi.org/10.1111/j.1365-2982.2010.01612.x
- Delacroix D, Guerre JP, Leblanc P, Hickman C. Radionuclide and radiation protection data handbook 2nd edition (2002). Radiat Prot Dosimetry. 2002;98(1):9-168. DOI:10.1093/oxfordjournals.rpd.a006705. PMID: 11916063
Correspondencia: Gerardo Rank
Correo electrónico: gerardorank@gmail.com
Acta Gastroenterol Latinoam 2025;55(1):26-34
 Revista ACTA Órgano Oficial de SAGE
Revista ACTA Órgano Oficial de SAGE