Reinaldo Pierre,1 Andreina Guisande,2 Leida Sifontes,3 Patricia Sosa,4 Inés Ninomiya,5 Lucio González,6 Domingo Jaen,7 Mónica Del Compare,8 Luis A Vives,9 Dianora Navarro,10 Claudia Rojo,11 Jorge A Días,12 Roberto Zablah,13 Fernando Medina,14 Otto Calderón,15 Claudio Iglesias,2 María del Carmen Toca,16 María N Tanzi,2 María E Arancibia,17 Keira León,18 Viviana Bernedo,19 Judith Cohen,5 Federico Ussher,5 Delia Becker,20 Credy Figuereo21
1 Clínica Razetti de Barquisimeto. Barquisimeto, Venezuela.
2 Centro Hospitalario Pereira Rossel. Montevideo, Uruguay.
3 Centro Médico El Valle. Isla de Margarita, Venezuela.
4 Hospital Nacional Alejandro Posadas. Buenos Aires, Argentina.
5 Hospital Italiano. Buenos Aires, Argentina.
6 Hospital de Niños de San Justo. Buenos Aires, Argentina.
7 Centro Médico de Caracas. Caracas, Venezuela.
8 Hospital Municipal de Pediatría Federico Falcón. Buenos Aires, Argentina.
9 Clínica Las Condes. Santiago, Chile.
10 Hospital Miguel Pérez Carreño. Caracas, Venezuela.
11 Hospital Regional Leonardo Guzmán. Antofagasta, Chile.
12 Centro Hospitalario S Joao. Porto, Portugal.
13 Hospital de Niños Benjamin Bloom. San Salvador,El Salvador.
14 Unidad de Gastroenterología, Nutrición y Endoscopía Pediátrica. Bucaramanga, Colombia.
15 Hospital Universitario del Valle. Cali, Colombia.
16 Hospital Nacional Alejandro Posadas. Buenos Aires, Argentina.
17 Clínica Alemana. Santiago, Chile.
18 Hospital Domingo Luciani. Caracas, Venezuela.
19 Hospital de Niños Sor María Ludovica. La Plata, Argentina.
20 Universidad Nacional de Asunción, Hospital de Clínicas. Asunción, Paraguay.
21 Clínica Oriental de Ginecología y Obstetricia. República Dominicana.
Recibido: 03/08/2015 / Aprobado: 16/09/2015
Resumen
En las últimas dos décadas la esofagitis eosinofílica se ha posicionado como una de las causas más importantes de disfunción esofágica en niños, de impactación de alimentos en adolescentes y adultos jóvenes, de falla terapéutica en pacientes con enfermedad por reflujo gastroesofágico, y es la patología eosinofílica más frecuente del tracto digestivo. Presentamos recomendaciones para el diagnóstico y tratamiento de la enfermedad basadas en la revisión sistemática de la literatura.
Palabras claves. Esofagitis eosinofílica, medicina basada en evidencia, revisión de la literatura, recomendaciones.
Diagnosis and treatment of eosinophilic esophagitis in children. Review and evidence-based recommendations. Working Group of the Latinamerican Society of Pediatric Gastroenterology, Hepatology and Nutrition (LASPGHAN)
Summary
During the last twenty years Eosinophilic Esophagitis has become one the most important causes of esophageal disfunction in children, food impactation in adolescents and young adults, therapeutic failure in patients with gastroesophageal reflux disease (GERD) and the most frecuent eosinophilic disease of the gastrointestinal tract. We present recommendations for the diagnosis and treatment of the disease based in a systematic review of the literature.
Key words. Eosinophilic esophagitis, evidence based medicine, review, recommendations.
Abreviaturas
EEo: esofagitis eosinofílica.
MBE: medicina basada en evidencia.
Eos: eosinófilo.
CAM: campo de aumento mayor.
ERGE: enfermedad por reflujo gastroesofágico.
IBP: inhibidores de la bomba de protones.
Durante los últimos años la aplicación de una metodología estadística basada en el metanálisis ha mejorado aún más el acercamiento a una determinada patología, su diagnóstico o tratamiento. La llamada “medicina basada en la evidencia” es una herramienta sistematizadora que ofrece una perspectiva integral y actualizada para la toma de decisiones relacionadas con el ejercicio clínico. Aplicar la medicina basada en la evidencia no elimina la práctica clínica, pero sí brinda un apoyo imparcial a las conductas médicas usuales. El presente trabajo de grupo reúne a un equipo de expertos que basados en su conocimiento clínico y la aplicación de esta herramienta hacen un aporte al diagnóstico y tratamiento de la esofagitis eosinofílica (EEo) en niños.
Metodología
Como una iniciativa de la Sociedad Latinoamericana de Gastroenterología, Hepatología y Nutrición Pediátrica (SLAGHNP) se constituyó el “Grupo de Trabajo Latinoamericano para el Estudio de la Esofagitis Eosinofílica en el Niño”. Lo integran veinticinco especialistas en gastroenterología y nutrición pediátrica de diez países diferentes. El objetivo fue realizar una revisión sistemática de la literatura más importante publicada en los últimos cinco años, analizarla, categorizarla de acuerdo a diseño de investigación y metodología estadística, y posteriormente redactar una guía para el estudio, diagnóstico y tratamiento de la enfermedad en la población pediátrica. Fueron aplicados los criterios del Centro de Medicina Basada en Evidencia de la Universidad de Oxford para establecer niveles de evidencia y grados de recomendación que resulten útiles para el clínico.1,2 La búsqueda de la evidencia científica se realizó con la asesoría del Departamento de Estadística Médica y Epidemiología de la Facultad de Medicina de la Universidad Centro-Occidental Lisandro Alvarado en Barquisimeto, Venezuela. Se revisaron las principales publicaciones científicas clasificándolas de acuerdo al diseño experimental (estudios experimentales, descriptivos, de cohorte, revisiones sistemáticas, meta-análisis) y de acuerdo a subtemas específicos (fisiopatología, clínica, diagnóstico, tratamiento, etc.), con preferencia en artículos publicados en los últimos cinco años en idioma español o inglés. Los buscadores utilizados fueron Bireme, MedLine, Pubmed, Lilacs, Scielo y la Red Cochrane. La búsqueda se hizo mediante el procedimiento de preguntas clínicamente estructuradas y palabras clave (esofagitis, eosinofílica, diseño experimental, niños).
Definición
A lo largo de los años, y en la medida en que nuestro conocimiento sobre la enfermedad ha avanzado, también lo ha hecho la forma como definimos cada caso de EEo. Todos los expertos y grupos de investigación coinciden en que se trata de una patología crónica, inmunomediada, predominantemente inflamatoria durante la infancia (fenotipo inflamatorio) y con progresión a la fibrosis en la edad adulta (fenotipo fibro-estenosante), caracterizada por signos y síntomas de disfunción esofágica relacionados con inflamación eosinofílica limitada al esófago, con un conteo de 15 o más eosinófilos por campo de aumento mayor o “high power field” (CAM o HPF). La definición actual comprende también el descarte de otras causas de eosinofilia esofágica que incluyen a la enfermedad por reflujo gastroesofágica (ERGE) con eosinofilia esofágica y a la llamada eosinofilia esofágica no-ERGE sensible a inhibidores de la bomba de protones (EE-RIBP). Alcanzar este criterio diagnóstico requiere de al menos una prueba terapéutica con inhibidores de la bomba de protones (IBP) y la subsecuente evaluación clínica, endoscópica e histológica. La persistencia de la eosinofilia esofágica a pesar del tratamiento sugiere fuertemente el diagnóstico de EEo (Nivel de evidencia 2a, grado de recomendación B). 3-9
Eosinofilia esófagica: ¿es siempre EEo?
Los eosinófilos pueden estar presentes en otras condiciones además de la EEo, especialmente la ERGE, aunque el recuento de eosinófilos en estos casos raras veces supera los siete eosinófilos/CAM (campo de aumento mayor).8
Las patologías que deben formar parte del diagnóstico diferencial de un paciente con eosinofilia esofágica son: enfermedad celíaca, enfermedad de Crohn, síndrome hipereosinofílico, acalasia, hipersensibilidad a medicamentos, vasculitis, enfermedades del tejido conectivo, reacción injerto contra huésped, reflujo gastroesofágico, gastroenteropatía eosinofílica, esofagitis infecciosa (herpes, cándida). Cada una de estas patologías debe ser considerada y el hallazgo de eosinófilos en el esófago debe interpretarse en el contexto clínico en el que se obtuvo la biopsia con el fin de determinar su causa (Nivel de evidencia 3, grado de recomendación B).8, 10-12
Postulados sobre la relación entre ERGE y EEo: aspectos fisiopatológicos. ¿Qué es la eosinofilia esófagica sensible a IBP? El espectro de la eosinofilia esofágica13-15
- Eosinofilia esofágica: el hallazgo de eosinofilia esofágica en el epitelio escamoso esofágico es anormal y su etiología debe ser identificada (Nivel de evidencia 3, grado de recomendación B).
- En niños con alergias alimentarias y EEo se observa disfunción esofágica, dismotilidad, relajación del esfínter esofágico inferior y alteraciones en el clearance esofágico, lo cual puede conllevar a ERGE (Nivel de evidencia 3a, grado de recomendación B).
- La mejoría observada en pacientes con eosinofilia esofágica tratados con IBP se debe no solamente a la respuesta terapéutica sobre el reflujo ácido sino también al efecto antiinflamatorio de los IBP (Nivel de evidencia 1c, grado de recomendación A).
- La EE-RIBP es diagnosticada en pacientes con síntomas esofágicos y hallazgos de infiltrado eosinofílico con respuesta histológica demostrada al tratamiento con IBP y sin evidencia de ERGE. Para ser considerada EE-RIBP la respuesta a los IBP deberá ser clínica, endoscópica e histológica (Nivel de evidencia 4, grado de recomendación C).
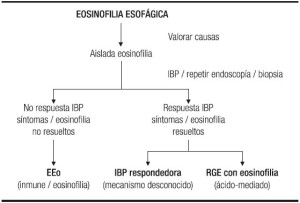
La ERGE con eosinofilia esofágica, la EE-RIBP y la EEo constituyen el llamado espectro de la eosinofilia esofágica (Figura 1).
Figura 1. Algoritmo: evaluación de la eosinofilia esofágica.7,11
Manifestaciones clínicas
La EEo puede manifestarse mediante diversos signos y síntomas. La expresión sintomática y la forma de presentación clínica de la enfermedad varían de acuerdo a la edad del paciente. Los síntomas más comunes son los siguientes:
En el lactante menor el rechazo al alimento suele ser un síntoma frecuente. En pre-escolares y escolares predominan los síntomas de reflujo y esofagitis, es decir: náuseas, vómitos, pirosis, dolor retroesternal y dolor torácico.16 La disfagia aparece generalmente tardíamente y es propia de adolescentes y adultos.17, 18 Suele ser intermitente y su presentación depende también de la edad. En pre-escolares y escolares la disfagia suele ser de comienzo insidioso, por ejemplo, para evitar los síntomas los pacientes se habitúan a ingerir líquidos posterior a la introducción del alimento, lo cual hace que el síntoma tienda a pasar desapercibido. Además, esto les ayuda a evitar la sintomatología y facilitar el paso del bolo alimentario. Igualmente los pacientes desarrollan un hábito de alimentación pausado con masticación lenta y deglución forzada.19 Entre el 20 y el 30% de los pacientes con EEo manifiestan pirosis. Debe plantearse siempre el diagnóstico diferencial con ERGE.19
Más allá de los síntomas gastrointestinales, puede existir también la expresión clínica del fenómeno inmunoalérgico en la forma de rinosinusitis, asma, alergia alimentaria, estigmas de atopía en piel, etc. La eosinofilia periférica y los antecedentes de alergia en relación con los alimentos (50%) o alérgenos del ambiente (33%) han sido reportados con mayor frecuencia en niños que en adultos, aunque existen controversias al respecto.20-22
En adolescentes: dolor abdominal, dolor torácico, impactación alimentaria, reflujo gastroesofágico refractario, alergias respiratorias, escaso apetito, insomnio. La impactación de alimentos manifestada como disfagia aguda suele ser más frecuente en adolescentes y en adultos jóvenes.22
Diagnóstico endoscópico
Desde que se ha reconocido a la entidad EEo, se han descrito una variedad de características morfológicas en el esófago en pacientes sometidos a endoscopía. Se han propuesto esquemas de clasificación de estos hallazgos; sin embargo, el aspecto endoscópico sólo constituye una parte del diagnóstico de la EEo.
El metanálisis de 2012 que comparó 4.678 pacientes con EEo y 2.742 controles, la revisión sistemática de pacientes diagnosticados entre 1997 y 2006, y el estudio retrospectivo publicado en 2005 en pacientes pediátricos estimaron la frecuencia de las siguientes características endoscópicas (Nivel de evidencia 2a, grado de recomendación B):23-25
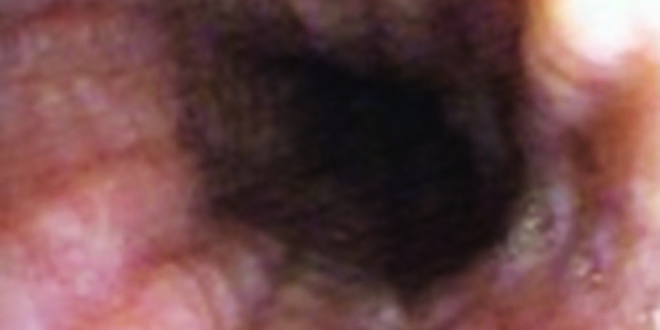
- Surcos lineales: 33-48%. Erosiones lineales con aspecto de surco, ubicados en una mucosa edematosa, ensanchada hacia la luz (Figura 2).
- Anillos circulares apilados (esófago «felino»): 44- 55%. Anillos múltiples presentes en el esófago proximal a medial dándole la apariencia de una tráquea. Pápulas blanquecinas pequeñas también pueden ser visibles como representación de abscesos eosinófilos en la histología.
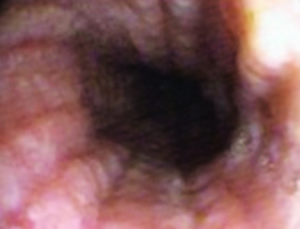
- Atenuación del patrón vascular: 41%. En la endoscopía normal se transparentan los vasos subepiteliales. En la EEo, dicho patrón se ve atenuado, con pérdida de la definición de dichos vasos.
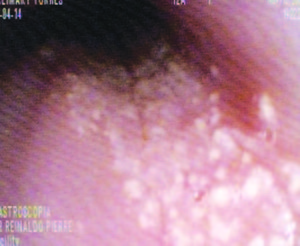
- Pápulas blanquecinas: 27%. Pápulas blanquecinas pequeñas también pueden ser visibles como representación de abscesos eosinófilos en la histología (Figura 3).
- Estenosis (particularmente estenosis proximales): 10- 38%. Estrechamiento de la luz, único o múltiple, con dificultad para el paso del endoscopio.
- Estenosis completa: 9%. Esófago de mínimo calibre, debido a estenosis completa, con imposibilidad del paso del endoscopio y peligro de ruptura, asociado a fibrosis histológica.
- Esófago normal: 7-32%. Este dato debe ser muy tenido en cuenta. Se recomienda la toma de biopsias en todos los pacientes sometidos a endoscopía, ya que la aparente normalidad de la visión macroscópica puede contrastar con eosinofilia histológica severa.
- Fragilidad de la mucosa: En una serie de escasos pacientes, todos mostraron friabilidad extrema de la mucosa, con sangrado ante el menor trauma. Dicho aspecto se designó como “mucosa en papel creppé” (Nivel de evidencia 4, grado de recomendación C).23
Figura 2. Surcos lineales, edema, atenuación del patrón vascular y exudado en un paciente con esofagitis eosinofílica (imagen cortesía del Dr Reinaldo Pierre Álvarez-Venezuela).
Figura 3. Exudado esofágico (pápulas blanquecinas) en paciente con esofagitis eosinofílica (imagen cortesía de Dr Reinaldo Pierre Álvarez-Venezuela).
Aunque estos hallazgos endoscópicos parecen ser absolutamente característicos de EEo, no todos los endoscopistas los reconocen.27,28 Sin embargo, aunque la prevalencia de cualquier hallazgo individual puede ser variable, hasta el 83% de los individuos reportados en la literatura como portadores de EEo tienen al menos una característica endoscópica de las arriba mencionadas. La sensibilidad de los hallazgos endoscópicos individuales es moderada y aunque los valores de especificidad son más altos, los valores predictivos positivo y negativo resultan variables (Tabla 1). Basado en esto se recomienda la obtención de biopsias esofágicas de todos los pacientes que presentan síntomas de EEo, independientemente de la apariencia endoscópica del esófago.
En conclusión, y de acuerdo a la clasificación propuesta por Hirano y col, se pueden definir como criterios mayores endoscópicos en el diagnóstico de EEo la presencia de edema, surcos longitudinales, anillos concéntricos, pápulas blanquecinas (exudado) y estenosis. Se consideran criterios menores la presencia de estrechamientos focales de la luz esofágica, la friabilidad de la mucosa (mucosa en papel creppé) y el signo de “pull”. Esta clasificación incluye además para cada criterio mayor y menor la posibilidad de establecer grados de severidad.29
Tabla 1. Sensibilidad, especificidad, valor predictivo positivo (VPP) y valor predictivo negativo (VPN) de la endoscopía en el diagnóstico de la esofagitis eosinofílica.
Tratamiento
El rol de la dieta en el tratamiento del paciente con EEo
La terapia dietética debe ser considerada como una terapia eficaz y de primera línea en todos los niños diagnosticados con EEo (Nivel de evidencia 2a, grado de recomendación B).30-32 Las tres modalidades de terapia nutricional recomendadas en EEo se definen de la siguiente manera:
- Dieta elemental: incluye el uso exclusivo de fórmulas que contienen aminoácidos cristalinos libres.12
- SFED (“six-food elimination diet” o dieta de los seis alimentos): abarca dos variantes. La clásica en la cual los pacientes evitan empíricamente los seis alimentos alergénicos más comunes (leche, soja, trigo, huevo, maní/ nueces y pescado/mariscos), independientemente de los resultados de las pruebas de alergia; y la variante modificada, en la cual se recomienda a los pacientes evitar aquellos alimentos que dieron positivo en los test de alergia en combinación con la indicación de evitar los seis alimentos alergénicos más comunes.12
- Dieta dirigida (en función de los resultados del test de alergia).12 La eliminación de los alérgenos alimentarios más ofensivos se implementa mediante una de las opciones antes mencionadas por un período de 4-8 semanas seguido de endoscopía y biopsias esofágicas de control.33 Si bien las pruebas cutáneas pueden orientar el tratamiento dietético, la reintroducción posterior y las pruebas de provocación se hacen en base a criterios clínicos.12
Los resultados exitosos dependerán de la adherencia al tratamiento, lo cual a su vez está determinado por la palatabilidad, el costo, la cobertura de terceros y el efecto del tratamiento sobre la calidad de vida.33 Una respuesta clínica satisfactoria y la remisión de la enfermedad, definida como un descenso en el conteo de los eosinófilos < 15 eosinófilos/CAM se alcanzó en el 96% de los pacientes con dieta elemental, en el 81% de los pacientes con SFED clásica, en el 80% de los pacientes con SFED modificada y en el 65% de los pacientes con dieta dirigida.12
De los tres enfoques dietéticos, y a pesar de los buenos resultados de la dieta elemental, un metanálisis reciente sugiere que la SFED puede considerarse como el mejor enfoque dietético para el tratamiento de pacientes con EEo, tanto niños como en adultos y jóvenes motivados.12, 33
Inhibidores de la bomba de protones (IBP)
El uso de IBP, como monoterapia, en pacientes con eosinofilia esofágica puede contribuir al descarte de la ERGE como causa del infiltrado eosinofílico y permite en muchos casos confirmar el diagnóstico de EEo.8, 34 La dosis recomendada es de 1 mg/kg por dosis, dos veces al día, durante ocho a doce semanas (máximo 40 mg al día). Una segunda endoscopía digestiva alta bajo terapia con IBP debe realizarse aunque los síntomas hayan mejorado para evaluar la respuesta endoscópica e histológica. Si el infiltrado eosinofílico persiste y otras causas de eosinofilia son improbables, el diagnóstico de EEo es confirmado.
Esteroides sistémicos
El uso de esteroides sistémicos en el tratamiento de la EEo fue evaluado por primera vez en 1998 en 20 niños que recibieron metilprednisolona a razón de 1,5 mg/ kg/día en dos dosis durante cuatro semanas. El descenso de la dosis fue paulatino hasta alcanzar las seis semanas.
Todos menos un paciente presentaron mejoría clínica a la semana de tratamiento y mejoría histológica completa en cuatro semanas. A los doce meses de seguimiento el 50% de los pacientes estaba asintomático. Dos pacientes recibieron un segundo pulso de metilprednisolona, siete continuaron con tratamiento dietético con buena respuesta.35, 36 Los esteroides sistémicos son muy eficaces para el control de síntomas y la remisión histológica de la EEo,35, 37 sin embargo, su uso presenta importantes efectos adversos por lo que se reserva para pacientes que presentan síntomas severos: disfagia severa con intolerancia a la vía oral, pérdida rápida de peso o previo a la dilatación esofágica. La dosis es de 1-2 mg/kg de prednisona (máximo 60/mg/día). Los síntomas mejoran luego de siete a diez días de tratamiento (Nivel de evidencia: 2a, grado de recomendación: B).35
Esteroides tópicos
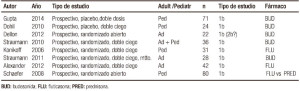
Múltiples estudios clínicos han evaluado la eficacia terapéutica de los esteroides tópicos (deglutidos): budesonida (viscosa y oral) y fluticasona (Tabla 2); (Niveles de evidencia 1 y 2).
Budesonida en la inducción de la remisión
Gupta y col evaluaron setenta y un pacientes pediátricos en un estudio randomizado, prospectivo, comparando con placebo vs 0,35-4mg/día (una a dos dosis diarias) de BUD viscosa. Fueron evaluados al menos tres esquemas de tratamiento (dosis alta, media y baja).38 La respuesta combinada (clínica + histológica) (endpoint primario) fue mayor en los grupos que recibieron dosis medias o altas en comparación con el grupo placebo o aquellos que recibieron dosis bajas. La respuesta histológica fue significativamente mayor en los grupos de dosis media (52%) y alta (94%), pero no en el grupo de dosis baja (23,5 vs 5,6% en el grupo placebo). Las dosis altas promueven una mayor reducción de la densidad de eosinófilos que las dosis medias. No hubo diferencias significativas en la evolución y en el registro de los síntomas en los diferentes grupos estudiados. Hubo remisión histológica en el 42,1% y en el 76,5% de los pacientes (dosis medias y altas).
Budesonida viscosa vs. budesonida oral
Diversos estudios avalan la seguridad y la eficacia de la BUD viscosa.39-41 Dellon y col compararon mediante un estudio pequeño y abierto, con objetivos bien definidos, el uso de BUD viscosa vs BUD oral (presentación para nebulización deglutida) en veintidós pacientes adultos. Fueron evaluadas la distribución del fármaco y su eficacia terapéutica. La BUD viscosa demostró una mayor presencia del fármaco a nivel del esófago y una mayor reducción del conteo de eosinófilos. La respuesta sintomática fue semejante y equiparable en ambos grupos.
Fluticasona en la inducción de la remisión
Konikoff y col llevaron a cabo un estudio randomizado, prospectivo, doble ciego, utilizando FLU 440 μgx2/ día (n = 21) vs placebo (n = 15) durante tres meses.42 Se definió la remisión histológica como la presencia de < 1 Eos/CAM luego del tratamiento. Completaron el estudio 31 pacientes (veinte en el grupo FLU y once en el grupo placebo). Se alcanzó la remisión total en el 50% de los pacientes del grupo FLU vs 9% del grupo placebo. Otros parámetros como mejoría parcial o simplemente reducción de la eosinofilia esofágica también fueron registrados en el grupo FLU, con una mejoría significativa de los vómitos y un caso de candidiasis. Los pacientes considerados respondedores fueron siempre más jóvenes y de menor estatura. Los autores especulan que una dosis única pudiese resultar insuficiente en los pacientes más altos que tienden a poseer esófagos más largos.
Tabla 2. Esteroides tópicos en el tratamiento de la esofagitis eosinofílica.
Fluticasona vs esteroide sistémico
Schaefer y col compararon el efecto de FLU vs PREDN en pacientes pediátricos a través de un estudio prospectivo, abierto y randomizado.43 Fueron evaluados cuarenta pacientes en cada grupo. Los del grupo PREDN recibieron una dosis de 1mg/kg (máximo 30 mg) y los del grupo FLU (220μg, cuatro veces por día si la edad era de 1-10 años o 440 μg, cuatro veces por día si era de 10-18 años) durante cuatro semanas, seguidos de una reducción progresiva de la dosis a lo largo de doce semanas. Dieciocho pacientes del grupo PREDN y veintiuno del grupo FLU completaron el estudio: 81% y 50% respectivamente, presentaron remisión histológica a las 4 semanas de tratamiento (p < 0,0001). Hubo una mejoría sintomática a las cuatro semanas del 100% en el grupo PREDN y del 97% en el grupo FLU. El 40% de los pacientes del grupo PREDN presentaron efectos secundarios sistémicos relacionados con la terapia esteroidea y el 15% del grupo FLU presentó esofagitis por cándida.
Budesonida en el mantenimiento de la remisión
Straumann y col evaluaron el efecto de la BUD en el mantenimiento de la remisión en un estudio prospectivo, randomizado, doble ciego. Veintiocho pacientes fueron tratados con BUD (250 μg x 2/d) vs placebo durante cincuenta semanas. En ambos grupos hubo aumento del número de eosinófilos, pero éste fue más acentuado en el grupo placebo. No hubo diferencias significativas en la respuesta clínica entre ambos grupos.44
Postulados
Los esteroides tópicos son efectivos en el control de la inflamación y la infiltración eosinofílica esofágica en pacientes con EEo; asimismo, tienen un buen perfil de seguridad y no interfieren con los niveles de cortisol sérico (Grado de recomendación A).
La BUD viscosa preparada mezclando BUD líquida (presentación para nebulización) con sucralosa garantiza mayor deposición y contacto del fármaco con la mucosa esofágica que la presentación para inhalación deglutida (Grado de recomendación B).
No existe una buena correlación entre la mejoría sintomática y la remisión histológica por lo que la evaluación post-tratamiento siempre debe incluir endoscopía + biopsia de control (Grado de recomendación A).
Puntos prácticos
La presentación líquida para nebulización de BUD ofrece la posibilidad de preparar una solución viscosa muy efectiva (BUD + sucralosa). Ya se encuentra disponible, en algunos países, la BUD en tabletas masticables especialmente diseñada para pacientes con EEo. La FLU sólo se presenta en preparados para nebulización que deben ser deglutidos. No se han realizado estudios comparativos entre BUD y FLU.
En cuanto a la duración del tratamiento, la mayoría de los estudios sugiere una duración promedio de doce semanas. Si la respuesta clínica, endoscópica e histológica es satisfactoria, se recomienda iniciar terapia de mantenimiento que puede llevarse a cabo con dieta ó disminuyendo progresivamente la dosis del esteroide hasta alcanzar y mantener en el tiempo una dosis mínima capaz de garantizar una remisión sostenida.
La dosis del esteroide tópico deberá tener en cuenta la talla del paciente, la cual está en relación a la longitud del esófago; 150 cm de talla es el valor de referencia para establecer las dosis. El único estudio que comparó diferentes dosificaciones concluyó que una dosis de 1,4 mg de BUD sería adecuada hasta los 9 años (o 150 cm de talla) y 2 mg sería la dosis para pacientes mayores y con talla por encima de los 150 cm. Otro estudio con FLU a dosis única de 880 microgramos demostró que los pacientes de menor estatura tienen una mejor respuesta histológica, lo cual sugiere la importancia de tomar en cuenta la talla del paciente al momento de establecer la dosis.
Por lo menos, 15-20% de los pacientes que reciben esteroides tópicos desarrollan candidiasis esofágica, que responde fácilmente al tratamiento médico.
Anticuerpos monoclonales
Aunque parecen ser una terapia prometedora, es necesario realizar estudios más amplios para evaluar sus efectos a largo plazo y su perfil de seguridad (Nivel de evidencia 4, grado de recomendación C).45
Reslizumab: es un anticuerpo anti-IL-5 que ha sido evaluado en pacientes con EEo. La IL-5 es una citoquina de tipo Th2 que juega un papel fundamental en la proliferación, diferenciación, supervivencia y activación de los eosinófilos en condiciones alérgicas crónicas, como así también en el reclutamiento de los mismos hacia tejidos en respuestas inflamatorias.
En el estudio doble ciego controlado con placebo, un grupo de niños y adolescentes con diagnóstico de EEo fueron tratados con infusiones de reslizumab a dosis de 1 a 3 mg/kg y distribuidos en cuatro grupos. Se observó una significativa reducción del recuento de eosinófilos en todos los grupos tratados en comparación con el grupo placebo. Sin embargo, la evaluación global final de los resultados fue similar en todos los grupos. Los efectos adversos observados fueron similares a todos los agentes biológicos: cefaleas, congestión nasal, tos e infecciones de vías aéreas superiores.46
Mepolizumab: es un anticuerpo monoclonal humanizado contra la IL-5 que tiene un papel similar en el tratamiento de la EEo. Straumann y col47 realizaron un ensayo clínico aleatorizado, doble ciego (piloto) en once adultos con EEo comparando mepolizumab vs placebo sin obtener una diferencia significativa en la mejoría sintomática entre ambos grupos. No obstante, se observó una mayor reducción en el recuento eosinofílico esofágico con mepolizumab vs placebo (67% vs 25%). Por otro lado, Garrett y col48 desarrollaron un estudio en cuatro pacientes con síndrome hipereosinofílico demostrando los efectos benéficos del mepolizumab (10 mg/kg con intervalos de cuatro semanas) tanto en la mejoría sintomática y endoscópica como en la disminución del infiltrado eosinofílico, resultados que fueron corroborados por Stein y col.49
Otras alternativas terapéuticas que han sido evaluadas en pacientes con EEo son las siguientes: ciclesonide, omalizumab, infliximab, montelukast, cromoglicato, 6-mercapto-purina, azathioprina, anticuerpos monoclonales anti-IL-13 y anti-eotaxina, etc. No existen hasta la fecha estudios controlados o evidencia suficiente que permita hacer recomendaciones formales en relación al uso de estos fármacos en pacientes con EEo.50
Agradecimientos. Agradecemos al Dr Claudio Morera (Servicio de Gastroenterología Pediátrica, Boston Medical Center – Centro de Trastornos Motores y Funcionales Gastrointestinales, Boston Children’s Hospital) por su labor como revisor del presente manuscrito y sus valiosas recomendaciones.
Referencias
- Howick J, Chalmers I, Glasziou P, Greenhalgh T, Heneghan C, Liberati A, Moschetti I, Philips B, Thornton H. The 2011 Oxford CEBM Levels of Evidence (Introductory document). Oxford Centre for Evidence-Based Medicine. http://www.cebm.net/index.aspx?o=5653.
- Manterola C, Zavando D. Cómo interpretar los “Niveles de Evidencia” en los diferentes escenarios clínicos. Rev Chil Cir 2009; 61: 582-595.
- Kato M, Kephart GM, Talley NJ, Wagner JM, Sarr MG, Bonno M, McGovern T, Gleich G. Eosinophil infiltration and degranulation in normal human tissue. Anat Rec 1998; 252: 418-425.
- Winter HS, Madara JL, Staddord RJ, Grand RJ, Quinlan JE, Goldman H. Intraepithelial eosinophils: a new diagnostic criterion of reflux esophagitis. Gastroenterology 1982; 83: 818-823.
- Attwood SE, Smyrk TC, Demeester TR, Jones JB. Esophageal eosinophilia with dysphagia. A disntinct clinicopathologic syndrome. Dig Dis Sci 1993; 38: 109-116.
- Kelly KJ, Lazenby AJ, Rowe PC, Yardley JH, Perman JA, Sampson HA. Eosinophilic esophagitis attributed to gastroesophageal reflux: improvement with an aminoacid based formula. Gastroenterology 1995; 109: 1503-1512.
- Dellon E, Gonsalves N, Hirano I, Furuta G, Liacouras C, Katzka D. ACG Clinical Guideline: Evidenced Based Approach to the Diagnosis and Management of Esophageal Eosinophilia and Eosinophilic Esophagitis (EoE). Am J Gastroenterol 2013; 108: 679-692.
- Liacouras C, Furuta G, Hirano I, Atkins D, Attwood S, Bonis P, Burks AW, Chehade M, Collins M, Dellon E, Dohil R, Falk G, Gonsalves N, Gupta S, Katzka D, Lucendo A, Markowitz J, Noel R, Odze R, Putnam P, Richter J, Romero Y, Ruchelli E, Sampson H, Schoepfer A, Shaheen N, Sicherer S, Spechler S, Spergel J, Straumann A, Wershill B, Rothenberg M, Aceves S. Eosinophilic esophagitis: Updated consensus recommendations for children and adults. J Allergy ClinInmunol 2011; 128: 3-20.
- Dellon E. Epidemiology of Eosinophilic Esophagitis. Gastroenterol Clin N Am 2014; 43: 201-218.
- Beltrán C, García R, Espino A, Silva C. Esofagitis Eosinofílica: Una entidad emergente. Rev Otorrinolaringol Cir Cabeza Cuello 2009; 69: 287-298.
- López Rodríguez MJ. Tratamiento, complicaciones y seguimiento de la esofagitis eosinofílica. Vox Paediatrica 2014; XXI: 37-45.
- Henderson C, Abonia JP, King E, Putnam P, Collins M, Franciosi J, Rothenberg M. Comparative Dietary Therapy Effectiveness in Remission of Pediatric Eosinophilic Esophagitis. J Allergy Clin Immunol 2012; 129: 1570-1578.
- Spechler SJ, Genta R, Souza R. Thoughts on the Complex Relationship Between Gastroesophageal Reflux Disease and Eosinophilic Esophagitis. Am J Gastroenterol 2007; 102: 1301-1306.
- Papadopoulou A, Koletzko S, Heuschkel R, Dias JA, Allen KJ, Murch SH, Chong S, Gottrand F, Husby S, Lionetti P, Mearin ML, Ruemmele FM, Schappi MG, Staiano A, Wilschanski M, Vandenplas Y. ESPGHAN Eosinophilic Esophagitis Working Group and the Gastroenterology Committee: Management Guidelines of Eosinophilic Esophagitis in Childhood. JPGN 2014; 58: 107-118.
- Molina-Infante J, Ferrando-Lamana L, Ripoll C, Hernández-Alonso M, Mateos JM, Fernández-Bermejo M, Dueñas C, Fernández- González N, Quintana EM, González-Nuñez MA. Esophageal eosinophilic infiltration responds to proton pump inhibition in most adults. Clin Gastroenterol Hepatol 2011; 9: 110-117.
- Soon S, Butzner J, Kaplan G, de Bruyn J. Incidence and prevalence of Eosinophilic Esophagitis in children. JPGN 2013; 57: 72-80.
- Yan B, Shaffer. Eosinophilic Esophagitis: a newly established cause of dysphagia. World J Gastroenterol 2006: 12: 2328-2334.
- Rojas Calderón, I. Esofagitis Eosinofílica en niños (Revisión bibliográfica). Rev Médica de Costa Rica y Centroamérica 2009; LXVII: 383-387.
- González C, Torres J, Molina R, Harris P. Esofagitis Eosinofilica en niños: características clínicas y endoscópicas. Rev Med Chile 2009; 137: 666-671.
- Lai AL, Girgis S, Liang Y, Carr S, Huyng H. Diagnostic Criteria for Eosinophilic Esophagitis: A 5-Year Retrospective Review in a Pediatric Population. JPGN 2009; 49: 63-70.
- Lucendo A, González-Castillo S, Guagnozzi D, Yague-Compadre JL, Arias A. Eosinophilic Esophagitis: current aspects of a recently recognized disease. Gastroenterol Res 2010; 3: 52-64.
- de Sá C, Kishi H, Silva-Werneck A, Pinto de Moraes-Filho J, Natan J, Correa R, Hashimoto C, Navarro-Rodríguez T. Eosinophilic esophagitis in patients with typical gastroesophageal reflux disease symptoms refractory to proton pump inhibitor. Clinics (Sao Paulo) 2011; 66: 557-561.
- Kim HP, Vance RB, Shaheen NJ, Dellon ES. The prevalence and diagnostic utility of endoscopic features of eosinophilic esophagitis: a meta-analysis. Clin Gastroenterol Hepatol 2012; 10: 988.
- Pasha SF, DiBaise JK, Kim HJ, De Petris G, Crowell MD, Fleischer DE, Sharma VK. Patient characteristics, clinical, endoscopic, and histologic findings in adult eosinophilic esophagitis: a case series and systematic review of the medical literature. Dis Esophagus 2007; 20: 311.
- Liacouras CA, Spergel JM, Ruchelli E. Eosinophilic Esophagitis: A 10-Year Experience in 381 Children. Clin Gastroenterol Hepatol 2005; 3: 1198-1206.
- Guerra MAR, Vahabnezhad E, Swanson E, Naini BV, Wozniak LJ. Esophagitis dissecans associated with eosinophilic esophagitis in a adolescent. Adv Pediatr Res 2015; 2:8. doi:10.12715/ apr.2015.2.8.
- Peery AF, Cao H, Dominik R, Shaheen NJ, Dellon ES. Variable reliability of endoscopic findings with white-light and narrow-band imaging for patients with suspected eosinophilic esophagitis. Clin Gastroenterol Hepatol 2011; 9: 475-80.
- Moy N, Heckman MG, Gonsalves N, Achem SR, Hirano I. Inter- Observer Agreement on Endoscopic Esophageal Findings in Eosinophilic Esophagitis (EoE). Gastroenterology 2011; 140: S-236.
- Hirano I, Moy N, Heckman MG, Thomas CS, Gonsalves N, Achem SR. Endoscopic assessment of the oesophageal features of eosinophilic oesophagitis: validation of a novel classification and grading system. Gut 2013; 62: 489-495.
- Furuta GT, Liacouras CA, Collins MH, Gupta SK, Justinich C, Putnam PE, Bonis P, Hassall E, Straumann A, Rothemberg ME. Eosinophilic esophagitis in children and adults: a systematic review and consensus recommendations for diagnosis and treatment. Gastroenterology 2007; 133: 1342-1363.
- Straumann, A. La esofagitis eosinofílica: Terapias emergentes y futuras perspectivas. Gastroenterol Clin N Am 2014; 43: 385-394.
- Arias A, González-Cervera J, Tenias J, Lucendo A. Efficacy of Dietary Interventions for Inducing Histologic Remission in Patients With Eosinophilic Esophagitis: A Systematic Review and Meta-analysis. Gastroenterology 2014; 146: 1639-1648.
- Richter J, Gonsalves N. Dietary therapy for eosinophilic esophagitis. Gastroenterol Hepatol 2015; 11: 267-269.
- Dellon E, Liacuras C. Advances in Clinical Management of Eosinophilc Esophagitis. Gastroenterology 2014; 147: 1238-1254.
- Schroeder S, Atkins D, Furuta G. Recent advances in the treatment of eosinophilic esophagitis. Expert Rev Clin Inmunol 2010; 6: 929-937.
- Seema K. Management of Pediatric Eosinophilic Esophagitis. Update. Pediatr Drugs 2012; 14: 23-33.
- Lucendo AJ. Eosinophilic diseases of the gastrointestinal tract. Scand J Gastroenterol 2010; 45: 1013-1021.
- Gupta SK, Vitanza JM, Collins MH. Efficacy and safety of oral budesonide suspension in pediatric patients with eosinophilic esophagitis. Clin Gastroenterol Hepatol 2015; 13: 66-76.
- Aceves SS, Bastian J, Newbury R, Dohil R. Oral viscous budesonide: A potential new therapy for eosinophilic esophagitis in children. Am J Gastroenterol 2007; 102: 1-9.
- Dohil R, Newbury R, Fox L, Bastian J, Aceves S. Oral viscous budesonide is effective in children with eosinophilic esophagitis in a randomized, placebo-controlled trial. Gastroenterology 2010; 139: 418-429.
- Dellon ES, Sheikh A, Speck O, Woodward K, Whitlow AB, Hores JM, Ivanovic M, Chau A, Woosley JT, Madanick RD, Orlando RC, Shaheen NJ. Viscous topical is more effective than nebulized steroid therapy for patients with eosinophilic esophagitis. Gastroenterology 2012; 143: 321-324.
- Konikoff MR, Noel RJ, Blanchard C, Kirby C, Jameson SC, Buckmeier BK, Akers R, Cohen MB, Collins MH, Assa’ad AH, Aceves SS, Putnam PE, Rothemberg ME. A randomized, double-blind, placebo-controlled trial of fluticasone propionate for pediatric eosinophilic esophagitis. Gastroenterology 2006; 131: 1381-1391.
- Schaefer ETP, Fitzgerald JF, Molleston J, Croffie JM, Pfefferkorn MD, Corkins MR, Lim JD, Steiner SJ, Gupta SK. Comparison of oral prednisone and topical fluticasone in the treatment of eosinophilic esophagitis: a randomized trial in children. Clin Gastroenterol Hepatol 2008; 6: 165-173.
- Straumann A, Conus S, Degen L, Frei C, Bussman C, Beglinger C, Schoepfer A, Simon HU. Long-term budesonide maintenance treatment is partially effective for patients with eosinophilic esophagitis. Clin Gastroenterol Hepatol 2011; 9: 400-409.
- Rahimi E, Ertan A. Eosinophilic esophagitis: More than two decades of progress. Gastroenterol Pancreatol Liver 2015; 2: 1-9.
- Assa’ad AH, Gupta SK, Collins MH, Thomson M, Heath AT, Smith DA, Perschy TL, Jurgesen CH, Ortega HG, Aceves SS. An Antibody Against IL-5 Reduces Numbers of Esophageal Intraepithelial Eosinophils in Children With Eosinophilic Esophagitis. Gastroenterology 2011; 141: 1593-1604.
- Straumann A, Conus S, Grzonka P, Kita H, Kephart G, Bussman C, Beglinger C, Smith DA, Patel J, Byrne M, Simon HU. Anti-interleukin-5 antibody treatment (mepolizumab) in active eosinohilic oesophagitis a randomized, placebo-controlled, double-blind trial. Gut 2010; 59: 21-30.
- Garrett JK, Jameson SC, Thomson B, Collins MH, Wagoner LE, Freese DK, Beck LA, Boyce JA, Filipovich AH, Villanueva JM, Sutton SA, Assa’ad AH, Rothemberg ME. Anti-interleukin-5 (mepolizumab) therapy for hypereosinophilic syndromes. J Allergy Clin Immunol 2004; 113: 115-119.
- Stein ML, Villanueva JM, Buckmeier BK, Yamada T, Filipovich AH, Assa’ad AH, Rothenberg ME. Anti-IL-5 (mepolizumab) therapy reduces eosinophil activation ex vivo and increases IL-5 and IL-5 receptor levels. J Allergy Clin Immunol 2008; 121: 1473-83.
- Gori H, Tovar A, Ruiz M, Madrid Y, Weber W, Olza M. Hallazgos endoscópicos-morfológicos en la esofagitis eosinofílica. GEN 2010; 64: 332-334.
Correspondencia: Reinaldo Pierre
Clínica Razetti de Barquisimeto, Barquisimeto, Venezuela
Correo electrónico: repierre@yahoo.com
Acta Gastroenterol Latinoam 2015;45(3):263-271
 Revista ACTA Órgano Oficial de SAGE
Revista ACTA Órgano Oficial de SAGE